Рассеянность очагов бешенства в разных регионах и невозможность предотвратить миграцию диких животных из одной местности в другую представляют постоянную угрозу для появления этого заболевания на новых территориях и местностях. Ярким примером этого служат массовые случаи бешенства после длительного относительного благополучия в Новосибирской, Курганской областях, Алтайском крае вследствие миграции лис со стороны Казахстана, а также в Смоленской, Курской Воронежской областях в районах, граничащих с Украиной и Белоруссией. Имеющиеся сведения о распространении бешенства среди животных позволяют сделать вывод, что стартовым моментом в распространении этой болезни являются дикие животные (лисы, еноты, волки и др.).
Отмечается ежегодный рост числа укушенных людей обратившихся за антирабической помощью. В 1996г. таких случаев в целом по России было около 367000. При этом Москва стоит на первом месте по количеству укусов людей. В 1997 г. в городе было только зарегистрировано! 33000 укусов, в том числе до 40% бездомными собаками и 15% кошками. По статистике биологов в Москве около 20 тыс. бездомных собак. Отмечающаяся при этом в последние годы тенденция противодействия уничтожению бродячих животных под влиянием «защитников животных» и средств массовой информации, только способствуют обострению такой ситуации.
Этиология. Бешенство вызывает вирус. Он отнесен к семейству Rhabdoviridae, роду Lyssavirus. Это пулевидный РНК-вирус. Ранее все штаммы вируса бешенства рассматривались как единые в антигенном отношении. Однако на основе различий гликопротеидного компонента, выявляемых в реакции перекрестной защиты реакции нейтрализации и с помощью наборов моноклональных антител установили, что вирус бешенства имеет 4 серотипа: вирус 1-го серотипа; прототип этого вируса - штамм CVS и сходные с ним полевые и лабораторные штаммы, выделенные в разных частях света; вирус 2-го серотипа; прототип его - штамм Lagos BAT, выделенный из костного мозга летучей мыши в Нигерии; вирус 3-го серотипа; прототип его - штамм Мокола, выделенный от землеройки и Человека; вирус 4-го серотипа - штамм Obodhiang, выделен от лошадей, комаров и москитов в Нигерии и еще не классифицирован. Все варианты вируса в иммунологическом отношении родственны. Эпизоотические штаммы вируса бешенства по вирулентности и другим свойствам разделяют на 5 групп. К 1-ой группе относятся усиленные штаммы (или вирусы рамфора) с высокой вирулентностью, коротким инкубационным периодом болезни (1-2 дня) и постоянным образованием телец Бабеша-Негри. Во 2-ю группу входят 3 варианта вирусов: а) выделенный от собак (Уло-Фато), встречается в Африке и характеризуется внезапным изменением поведения и развитием параличей; б) выделенный от крупного рогатого скота в Кадейросе. Клинически болезнь напоминала чуму, но затем развивались параличи. Вирус передается летучими мышами; в) выделенный от погибших людей во время эпидемии бешенства на острове Троица в 1929 г. К 3-й группе отнесены штаммы, выделенные от песцов и собак, именуемом дикованием в северных районах России и Канады (человек не болеет). В 4-ю группу включен вирус, выделенный в США из мозга умершей девочки по имени Флури. В мозге больных животных не вызывает образование телец Бабеша-Негри. В 5-ю группу объединены вирусы, выделенные от людей.
Центральная нервная система является избирательным местом нахождения возбудителя бешенства. В наибольшем титре вирус обнаруживали в головном мозге (аммоновых рогах, мозжечке и продолговатом мозге). Исследования, проведенные в разных странах, показали, что после поражения центральной нервной системы вирус проникает во все внутренние органы и кровь, кроме сальника, селезенки и желчного пузыря. Вирус постоянно обнаруживается в слюнных железах, тканях глаз.
Культивируют вирус путем интрацеребральных пассажей на кроликах и белых мышах, в культуре фибробластов КЭ, в культуре клеток слюнной железы, почек собак, поросенка и др.
Устойчивость. Низкие температуры консервируют вирус и он в течение всей зимы сохраняется в мозге зарытых в землю трупов животных. Вирус термолабилен при 60° С инактивируется через 10 мин., а при 100° С - моментально. Ультрафиолетовые лучи убивают за 5-10 минут. В гниющем материале сохраняется в течение 2-3 недель. Аутолитические процессы и гниение вызывают гибель возбудителя в головном мозге трупов в зависимости от температуры через 5-90 дней. Дезинфицирующие вещества: р-ры 2-3% хлорамина, 1-2% лизола, 2-3% щелочей или формалина быстро инактивируют вирус.
Эпизоотологические данные. К бешенству восприимчивы теплокровные животные всех видов. Врожденная невосприимчивость установлена лишь у рыб, лягушек, змей, черепах и других холоднокровных. Из теплокровных животных к рабическому вирусу наиболее чувствительны лисица, койот, шакал, волк, сумчатая, хлопковая крыса и полевка. К высокочувствительным отнесены хомяк, скунс, енот-полоскун, домашняя кошка, летучая мышь, рысь, мангуст, и другие виверровые, морская свинка и другие грызуны, а также кролик. Чувствительность человека, собаки, овцы, козы, лошади, крупного рогатого скота признана умеренной, а птицы - слабой. Не все виды животных поддерживают эпизоотии и распространяют болезнь. Основными источниками и резервуаром бешенства являются дикие хищники, собаки, а в некоторых регионах мира - летучие мыши. Под резервуаром возбудителя инфекции с соавторами обозначили совокупность представителей определенных видов животных, организм которых является естественной средой жизнедеятельности соответствующего патогенного микроорганизма. За последние годы бешенство было обнаружено более, чем у 20 видов животных. Все они представляют резервуар возбудителя данной инфекции. С учетом характера резервуара возбудителя, дал классификацию очагов бешенства, выделив:
1. Природные очаги бешенства, в которых самостоятельная циркуляция вируса осуществляется в популяциях диких плотоядных животных или популяциях кровососущих и насекомоядных летучих мышей.
2. Антропургические очаги бешенства, в которых самостоятельная циркуляция вируса осуществляется в популяциях одомашненных животных (кошки, собаки) в искусственно созданной человеком экологической среде (городское или «урбаническое» бешенство).
З. Природно-антропургические (переходные, смешанные) очаги бешенства, в которых осуществляется обмен вирусом между популяциями диких и одомашненных животных (лисица-волк-кошка-собака-кошка-лисица-сельскохозяйственные животные).
В течение XVIII и XIX веков эпизоотии собачьего бешенства поразили почти все страны Европы, Америки, Азии и Африки. К концу ХIХ века собачье бешенство практически было искоренено в Великобритании, Швеции, Норвегии, Дании и др. Во второй половине XIX и в начале XX века для мировых эпизоотий бешенство было характерно с преимущественным поражением домашних животных. В Германии на собак приходилось 82% заболеваний бешенством, на рогатый скот - 13,4%. Сходное распределение заболеваемости отмечено в России. Для всех неблагополучных стран Южной и Юго-Восточной Азии типичен классический цикл бешенства собак, собачье бешенство регистрируется в 40 из 46 африканских государств.
С середины XX столетия для большинства развитых стран Европы проблема бешенства собак отошла на второй план. Начался процесс миграции основного резервуара инфекции с собак и волков на лис. Важное эпидемиологическое значение приобрело бешенство кошек. В странах Западной Европы случаи бешенства у кошек в настоящее время выявляют чаще, чем у собак. Это связано со склонностью кошек к бродяжничеству и более частыми, чем у собак, контактами с лисицей. Кроме того, профилактическая иммунизация кошек проводится в ограниченных масштабах. Домашние плотоядные животные чаще передают инфекцию людям и сельскохозяйственным животным и в исключительно редких случаях - домовым грызунам. И те, и другие, несмотря на высокую чувствительность к вирусу бешенства, не могут поддерживать цикл инфекции и представляют собой «Эпизоотический тупик».
При эпизоотиях природного типа болезнь распространяют в основном дикие хищники. В настоящее время разработанная классификация природных очагов выделяет 7 типов природного бешенства, базирующихся на их биоценотической структype: бешенство собачьих или типичное бешенство, бешенство лисиц, бешенство песцов или «дикование», бешенство скунсов, бешенствo летучих мышей, бешенство мышевидных грызунов и бешенство реликтового типа.
К настоящему времени исследованиями , , установлено, что основными природными хозяевами и распространителями вируса бешенства на территории России и СНГ являются лисица, волк, енотовидная собака, корсак, песец, шакал.
Передача возбудителя бешенства происходит в основном через укус, когда слюна, содержащая вирус, попадает в нанесенную рану.
Особое эпизоотологическое и эпидемиологическое значение имеет тот факт, что слюна может стать заразительной уже за несколько дней (до 10) до появления первых клинических признаков болезни. Поэтому подозрительных по заболеванию (беспричинно нанесших укусы) собак и кошек необходимо изолировать и в течение 10 дней содержать под ветеринарным наблюдением. Если у животных за это время признаки болезни не проявятся, их слюна в момент нанесения укусов не содержала вируса.
Наблюдение за течением болезни желательно продолжать до наступления смертельного исхода. Преждевременный убой такого животного может повлиять на точность лабораторного диагноза, так как появление телец Негри в мозге непосредственно зависит от продолжительности клинической стадии заболевания.
Вероятность заболевания покусанного животного зависит от количества нанесенных укусов, их локализации, степени повреждения тканей, количества и вирулентности попавшего в рану вируса. Имеет значение и степень восприимчивости пострадавшего животного, наличие или отсутствие искусственного иммунитета. Известно, что из числа не привитых животных, покусанных явно бешеными собаками, заболевало только 30-35%.
Заражение может произойти и при загрязнении вируссодержащим материалом поврежденной кожи (свежие ссадины, трещины, царапины). Описаны случаи заболевания людей после ослюнения поцарапанных рук. При этом необходимо учитывать, что вирус хоть и в незначительном количестве, может попасть на кожу не только со слюной, но и с кровью и мочой больного животного.
Доказана возможность внедрения возбудителя через слизистые оболочки глаз и носа. Проницаема для вируса и слизистая оболочка кишечника. При ректальном введении вируссодержащего материала удавалось заражать хомячков даже без предварительного повреждения слизистой оболочки.
Доказано, что плотоядные могут заражаться при поедании трупов погибших от бешенства животных, а также остатками пищи инфицированной слюной. Очевидно, воротами инфекции в таких случаях являются повреждения слизистой оболочки губ и ротовой полости. На возможность заражения коров при поедании травмирующего слизистую оболочку рта грубого корма, загрязненного вируссодержащим материалом (слюной) указывает .
При изучении трансмиссивного механизма передачи бешенства было доказано, что в организме клещей вирус сохраняется 20 дней и при контакте их с восприимчивыми животными развивается заболевание (Aubert, M, Andral L., 1975, , 1978).
Есть сведения о вспышке бешенства среди лабораторных животных в результате аэрогенной диссеминации вируса (Winkler, 1972), животные заболевали и гибли без какого-либо контакта друг с другом.
В период гг. были зарегистрированы 5 случаев заболевания бешенством в результате операции по пересадке роговицы глаза (, 1985; Howard D. K., 1981). и др. (1976) экспериментально доказал возможность передачи вируса бешенства от инфицированного трупа через личинок насекомых Calliphora crythocephala алиментарно грызунам и через них лисицам.
Таким образом, заражение животных может быть осуществлено разными путями, но возможность распространения болезни, непрерывность эпизоотического процесса определяется передачей вируса через укус.
Это относится не только к "городскому", но и природному бешенству.
Эпизоотиям природного бешенства свойственны сезонные подъемы. Число случаев болезни возрастает осенью и в зимне-весенний периоды. Это связано с биологией основных распространителей болезни. Известно, что на январь-март приходится гон (период спаривания) лисиц с неизбежным соперничеством между самцами. В конце лета - начале осени покидает семейные участки и расселяется подросший молодняк, возникает борьба за удобные участки обитания. Соответственно возрастает возможность заражения, что затем приводит к подъему заболеваемости. Помесячная динамика заболеваемости диких хищников определяет и характер сезонности бешенства собак, кошек и сельскохозяйственных животных.
Цикличность, или периодичность эпизоотий одна из наиболее характерных особенностей эпизоотологии бешенства. Установлена трех-четырех летняя цикличность природных эпизоотий современного бешенства, что связано с динамикой численности основных резервуаров. Анализ данных по Российской Федерации, проведенных позволил признать цикличность подъемов заболеваемости животных одной из объективных закономерностей проявления эпизоотического процесса природного бешенства. Оказались наиболее типичными трехлетние циклы развития эпизоотического процесса, однако интервалы между подъемами эпизоотий нередко увеличивались до трех и даже четырех лет или сокращались до одного года.
Патогенез. Возможность развития рабической инфекции, возбудитель которой обычно передается через укус, зависит от количества проникшего в организм вируса, его вирулентности и других биологических свойств, а также локализации и характера нанесенных бешеным животным повреждений. Чем богаче нервными окончаниями ткань в области ворот инфекции, тем больше возможность развития болезни. Имеет значение и степень естественной резистентности организма, зависящая от вида и возраста животного. В основном вирус проникает в организм животного через поврежденную кожу или слизистую оболочку.
Появление вируса в крови чаще отмечается до клинических признаков заболевания и совпадает с повышением температуры тела.
В патогенезе болезни можно условно выделить 3 основные фазы: I - экстраневральную, без видимого размножения вируса в месте инокуляции (до 2-х недель), II - интраневральную, центростремительное распространение инфекции и III - диссеминацию вируса по всему организму, сопровождаемая появлением симптомов болезни и, как правило, гибелью животного.
Размножение вируса в сером веществе мозга обуславливает развитие диффузного негнойного энцефалита. Из мозга по центробежным нервным путям вирус попадает в слюнные железы, где размножается в клетках нервных узлов и после их дегенерации выходит в протоки желез, инфицируя слюну. Выделение вируса со слюной начинается за 10 дней до появления клинических признаков. До появления клинических признаков болезни из мозга вирус нейрогенным путем транспортируется также в слезные железы, сетчатку и роговую оболочку глаза, в надпочечники, где, видимо, тоже репродуцируется.
Воздействие возбудителя в начале обуславливает раздражение клеток важнейших отделов центральной нервной системы, что ведет к повышению рефлекторной возбудимости и агрессивности заболевшего животного, вызывает судороги мышц. Затем происходит дегенерация нервных клеток, приводящая к параличам.
Воспалительно-дегенеративные изменения нервных центров гипоталамуса и продолговатого мозга обуславливают повышение температуры тела, усиленное отделение слюны и пота, полиурию, глюкозурию. Смерть наступает вследствие паралича дыхательных мышц.
Клинические признаки. Инкубационный период варьирует от нескольких дней до года, в среднем 3-6 недель. Его продолжительность зависит от вида, возраста, резистентности животного, количества проникшего вируса и его вирулентности, места локализации и характера раны. Чем богаче нервными окончаниями ткань в месте внедрения вируса, чем глубже рана и больше она ослюнена, тем короче инкубационный период. У 70% заболевших домашних животных клинические признаки бешенства проявляются между 15-60 днями после заражения. Болезнь чаще протекает остро. Клиническая картина сходна у животных всех видов, но лучше изучена у собак. Бешенство у них обычно проявляется в двух формах буйной и тихой. При буйном бешенстве различают три периода: продромальный, возбуждения и параличей. Продромальный период (стадия предвестников) продолжается от 12 часов до 3-х суток. Этот период начинается с незначительного изменения поведения животного. Заболевшие животные становятся апатичными, скучными, избегают людей, стараются спрятаться в темное место, неохотно идут на зов хозяина. В других случаях собака становится ласковой к хозяину и знакомым, пытается облизывать руки и лицо. Поскольку в этот период слюна содержит вирус, то соприкосновение с ней при наличии повреждений кожи может привести к заражению. Поэтому при подозрении на заболевание собаки бешенством необходимо поставить в известность всех лиц, имевших контакт с ней в течение последних 10 дней. Все они должны обратиться в медицинский пункт. Затем беспокойство и возбудимость у собаки постепенно нарастает. Животное часто ложится и вскакивает, лает без причины, отмечается повышенная рефлекторная возбудимость (свет, шум, шорох, прикосновение и др.), отмечается появление одышки и расширение зрачка. Иногда на месте укуса возникает сильный зуд, животное вылизывает, расчесывает, грызет это место. С развитием болезни часто появляется извращенный аппетит. Собака поедает несъедобные предметы (камни, стекло, дерево, землю, собственный кал и др.). В этот период развивается парез мускулатуры глотки. Отмечают затрудненное глотание (создается впечатление, что собака чем-то подавилась), слюнотечение, хриплый и отрывистый лай, неуверенную походку, иногда косоглазие. Нарастает агрессивность, собака без повода может укусить другое животное или человека, даже своего хозяина.
Второй период - возбуждения продолжается 3-4 дня и характеризуется усилением вышеописанных симптомов. Собака становится агрессивной, грызет железо, палки, землю, часто при этом ломает зубы, а иногда нижнюю челюсть. У больных собак нарастает стремление сорваться с цепи и убежать, за сутки бешеная собака пробегает десятки километров, по пути кусает и заражает других собак и людей. Характерно, что собака молча подбегает к животным и людям и кусает их. Приступы буйства, длящиеся по несколько часов, сменяются периодами угнетения. Постепенно развиваются параличи отдельных групп мышц. Особенно заметно изменение голоса собаки, вследствие паралича мускулатуры гортани. Лай звучит хрипло, напоминая вой. Этот признак имеет диагностическое значение. Полностью парализуется нижняя челюсть, она отвисает. Ротовая полость все время открыта, язык на половину выпадает, наблюдается обильное слюноотделение. Одновременно наступает паралич глотательных мышц и мышц языка, вследствие чего животные не могут поедать корм. Появляется косоглазие.
Третий период - паралитический, длится 1-4 дня. К параличу нижней челюсти прибавляется паралич задних конечностей. Далее парализуется мускулатура хвоста, мочевого пузыря и прямой кишки, затем мышцы туловища и передних конечностей. Температура тела в стадии возбуждения повышается до 40,0-41,0°С, а в паралитической снижается ниже нормы. В крови отмечают полиморфноядерный лейкоцитоз, уменьшено содержание лейкоцитов, в моче увеличение сахара до 3%. Общая продолжительность болезни - 8-10 дней, но часто смерть может наступить через 3-4 дня.
При тихой (паралитической) форме бешенства (чаще отмечается при заражении собак от лисиц), возбуждение выражено слабо или вообще не выражено. У животного при полном отсутствии агрессивности отмечается сильное слюнотечение и затрудненное глотание. У несведущих людей эти явления нередко вызывают попытку удалить несуществующую кость и при этом они могут заразиться бешенством. Следует помнить, что если это действительно кость, собака будет пытаться лапами или как-нибудь иначе избавиться от нее. Бешеная собака этого делать не станет. Затем у собак отмечается паралич нижней челюсти, мышц конечностей и туловища. Болезнь длится 2-4 дня.
Атипичная форма болезни не имеет стадии возбуждения. Отмечаются истощение и атрофия мускулатуры. Зарегистрированы случаи бешенства, которые протекали только при явлениях геморрагического гастроэнтерита: рвота, полужидкий кал, содержащий кроваво-слизистые массы. Еще реже регистрируют абортивное течение болезни, завершающееся выздоровлением и возвратное бешенство (после кажущегося выздоровления вновь развиваются клинические признаки бешенства).
Бешенство кошек. Клинические признаки в основном такие же, как у собак, протекает преимущественно в буйной форме. Часто бальное животное старается спрятаться в тихом, темном месте. Светобоязнь особенно характерна для кошек. Стремятся спрятаться в темном месте, если их не беспокоить, то там они останутся до своей смерти. Большинство кошек перед заболеванием могут отсутствовать дома от 4 до 30 дней. Больные кошки отличаются большой агрессивностью в отношении людей и собак. Они наносят глубокие повреждения, вонзая свои когти, стараясь укусить в лицо. Наблюдается изменение голоса. В стадии возбуждения кошки стремятся, так же как и собаки убежать из дома. В дальнейшем развивается паралич глотки и конечностей. Смерть наступает через 2-5 дней после проявления клинических признаков. При паралитическом бешенстве агрессивность выражена слабо.
Лисицы при заболевании настораживают необычным поведением, теряют чувство страха, нападают на собак, сельскохозяйственных животных, людей. Больные животные быстро худеют, часто возникает зуд в области инфицирования.
Бешенство крупного рогатого скота. Инкубационный период более 2 месяцев, чаще от 15 до 24 дней. В некоторых случаях с момента укуса и до появления первых признаков заболевания может пройти 1-3 года. Бешенство протекает в основном в двух формах, буйной и тихой. При буйной форме заболевание начинается с возбуждения. Животное часто ложится, вскакивает, бьет хвостом, топает, бросается на стену, наносит удары рогами. Агрессивность особенно выражена к собакам и кошкам. Отмечают слюнотечение, потливость, частые позывы к мочеиспусканию и дефекации, половое возбуждение. Через 2-3 дня развиваются параличи мышц глотки (невозможность глотания), нижней челюсти (слюнотечение), задних и передних конечностей. На 3-6-й день болезни наступает смерть.
При тихой форме признаки возбуждения выражены слабо или отсутствуют. Наблюдаются угнетение, отказ от корма. У коров прекращается секреция молока и жвачка. Затем появляются параличи гортани, глотки, нижней челюсти (хриплое мычание, слюнотечение, невозможность глотания), а затем задних и передних конечностей. Смерть наступает на 2-4 день.
У овец и коз симптомы такие же, что и у крупного рогатого скота - агрессивность, особенно к собакам, повышенная половая возбудимость. Быстро развиваются параличи и на 3-5-й день животные погибают. При паралитической форме бешенства не отмечается возбуждение и агрессивность.
Бешенство у лошадей вначале проявляется беспокойством, пугливостью, возбудимостью. Часто появляется зуд на месте укуса. Проявляется агрессивность к животным, а иногда к людям. В периоде возбуждения бросаются на стену, разбивают голову, грызут кормушки, двери, иногда наоборот впадают в состояние депрессии, упираясь головой в стену. Отмечаются судороги мускулатуры губ, щек, шеи, грудной клетки. В дальнейшем развитии болезни наступают параличи глотательных мышц, отказ от корма, а затем развиваются параличи конечностей. Смерть наступает на 3-4-й день болезни. Но иногда летальный исход наступает уже через сутки. При паралитической форме бешенства стадия возбуждения выпадает. Бешенство у свиней часто протекает остро и в буйной форме. Свиньи мечутся в станке, отказываются от корма, грызут кормушки, перегородки, место укуса. Наблюдается сильное слюнотечение. Проявляется агрессивность к другим животным и людям. Свиноматки набрасываются на собственных поросят. Вскоре развиваются параличи и через 1-2 суток после их появления животные погибают. Продолжительность болезни не более 6 дней.
При паралитической форме бешенства (регистрируют редко) отмечают угнетение, отказ от корма и воды, незначительное слюнотечение, запор, быстро прогрессирующие параличи. Животные погибают через 5-6 дней после появления признаков заболевания.
У птиц бешенство встречается очень редко, даже во время максимального подъема эпизоотии среди домашних и диких животных. Больные птицы беспокойны, иногда агрессивны, пугливы, мечутся из стороны в сторону, хрипло кричат, перья взъерошены. Агрессивность выражается в стремлении напасть на других птиц, животных и на человека. Параличи развиваются быстро. Птица погибает на 2-3 день с момента проявления первых признаков болезни.
Бешенство у людей. Инкубационный период от 12 дней до 1 года и более. В течение заболевания различают периоды предвестников, возбуждения и параличей. В периоде предвестников (1-3 дня, реже до 4-7 дней) отмечается недомогания, чувство страха и тревоги, головная боль, возможно повышение температуры и общей возбудимости, нарушение сна с кошмарными сновидениями, боль, отечность и уменьшение чувствительности в месте укуса; отсутствие аппетита, сухость в полости рта, иногда тошнота и рвота.
Период возбуждения характеризуется спазмом глотательных мышц, возникающие сначала при глотании (питье), а затем уже при виде воды, при одном напоминании и звуке льющейся воды. Пульс учащен до 150-180 ударов в минуту, зрачки расширены, саливация. Периодами может отмечаться помрачение сознания с галлюцинациями, иногда с явлениями буйства. Температура 39-40° С, смерть наступает на 2-3-й день болезни.
Чаще гибель наступает в паралитическом периоде. При этом судороги исчезают, больной лежит неподвижно с синюшным лицом, отмечается сильное потоотделение, сердечная слабость. Больной умирает на 4-7-й день болезни, иногда на 8-14-й день.
Патологоанатомические изменения. Они неспецифичны, но вместе с учетом клинико-эпизоотологических данных могут представлять диагностическое значение. При осмотре трупов отмечают истощение, следы укусов и расчесы, повреждение губ, языка, зубов. Видимые слизистые оболочки цианотичные. При вскрытии устанавливают синюшность и сухость серозных покровов и слизистых оболочек, застойное полнокровие внутренних органов; кровь темная, густая, дегтеобразная, плохо свернута; мышцы темно-красного цвета.
Желудок часто бывает пустым или содержит различные несъедобные предметы: куски дерева, камни, тряпки, подстилку и т. п. Слизистая оболочка желудка обычно гиперемирована, отечна, с мелкими кровоизлияниями. Твердая мозговая оболочка напряжена. Кровеносные сосуды инъецированы. Головной мозг и его мягкая оболочка отечны, нередко с точечными кровоизлияниями, локализующимися в основном в мозжечке и продолговатом мозге. Мозговые извилины сглажены, ткань мозга дряблая.
Патогистологические изменения характеризуются развитием диссеминированного негнойного полиэнцефаломиелита лимфоцитарного типа. Наряду с дистрофическими и некротическими изменениями ганглиозных клеток, а также периферическими нервами и сосудистыми расстройствами наблюдают пролиферацию глиальных элементов и лимфоидную инфильтрацию вокруг сосудов с образованием «клеточных муфт». На месте погибших глиальных клеток в головном и спинном мозге, из клеток - сателлитов формируются «узелки бешенства», или узелки Бабеша.
Патогномоничное значение для бешенства имеют образование в цитоплазме ганглиозных клеток специфических телец-включений Бабеша-Негри - округлой или овальной формы. В гомогенном ацидофильном белковом веществе их содержатся базофильные зернистые образования вирусных нуклеокапсидов различной структуры.
Гистологические методы остаются незаменимыми лишь в случаях, когда приходится иметь дело с препаратом гнилостной ткани мозга.
Диагноз. Для успешного проведения противоэпизоотических мер важное значение имеет своевременная и точная диагностика. Предварительный диагноз на бешенство ставят на основании клинико-эпизоотологических данных и патологоанатомических изменений. Учитывают эпизоотическую ситуацию в регионе, данные анамнеза, свидетельствующие о нападении подозрительного животного, о нанесенных покусах и наличие типичных клинических признаков (возбуждение, агрессивность животных, слюнотечение и параличи, развивающиеся в определенной последовательности: паралич мышц гортани и глотки, нижней челюсти, а затем конечностей и мышц туловища). Для диких животных, больных бешенством, характерны отсутствие страха перед людьми, агрессивность. Окончательный диагноз ставят на основе лабораторных исследований. Методы диагностики бешенства представлены в таблице 5.
Таблица 5
Методы диагностики бешенства
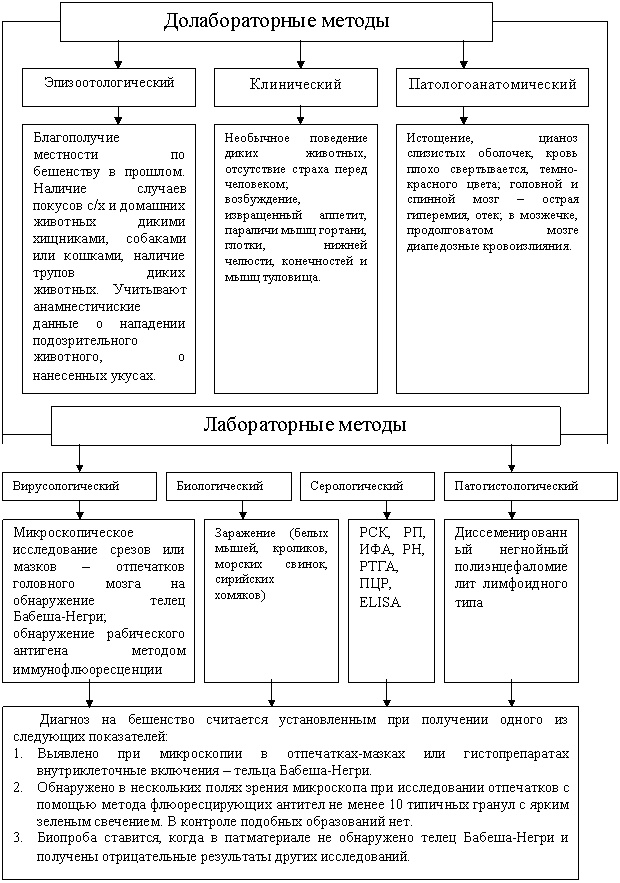 |
Лабораторная диагностика заключается в исследовании головного мозга животных с целью выявления вирусного антигена в реакциях иммунофлюоресценции (РИФ), диффузионной преципитации (РДП), а также обнаружении телец Бабеша-Негри и биопробе на белых мышах. В лабораторию для исследования направляют свежие трупы мелких животных, от крупных животных - голову или головной мозг (мозг свежий или консервированный 30-50%-ным глицерином).
Обнаружение специфических телец-включений. Диагностическая ценность обнаружения телец-включений для доказательства заражения бешенством общепризнанна. Тельца Негри обычно бывают круглыми, но могут иметь любую форму (овальную, сферическую, амебовидную, продолговатую, треугольную и т. д.). Мазки-отпечатки окрашивают по Селлерсу, Муромцеву и другими методами. После окрашивания препараты просматривают в световом микроскопе с иммерсионной системой. Положительным результатом считают наличие специфических телец Бабеша-Негри (при окраске по Селлерсу - четко очерченные овальные или продолговатые гранулярные образования розово-красного цвета в протоплазме, при окраске по Муромцеву - светло-фиолетовые с темно-синими включениями тельца Бабеша-Негри).
Наиболее характерная особенность телец Бабеша-Негри - их внутренняя структура, позволяющая дифференцировать их. Внутри видны маленькие зернышки базофильной зернистости темно-голубого, даже черного цвета. Однако и у здоровых животных, в особенности у кошек и белых мышей, имеются образования, присутствие которых может вызвать диагностические затруднения. В мозге собак и лисиц иногда встречаются ацидофильные тельца-включения при чуме, гепатите собак, энцефалите лисиц. Эти тельца, однако, чаще обнаруживают в таламусе и чечевидном ядре, а не в аммоновом роге. В мозге здоровых тельца Бабеша-Негри выявляют лишь в 65-85% случаев бешенства, поэтому отсутствие их не является отрицательным ответом, и материал исследуется в других тестах (ИФ, РДП, биопроба).
Метод иммунофлюоресценции один из основных тестов при диагностике бешенства. При высококвалифицированном выполнении получают в 99-100% совпадения с методом биопробы. Метод ИФ дает возможность обнаруживать вирус бешенства в клетках роговицы глаз и предварительно поставить диагноз прижизненно: во время болезни животных, а также за 1 -2 дня и более до клинического ее проявления. Метод может быть использован для исследования подозреваемых в заболевании бешенством животных, а также клинически здоровых собак и кошек, напавших на людей и животных. Для этого готовят отпечатки роговицы, раскрывают глазную щель животного большим и указательным пальцами и на слегка выпяченное глазное яблоко надавливают поверхностью предметного стекла, отступив 0,5 см. Нужно следить, чтобы животное не моргало третьим веком, так как со стекла удаляются эпителиальные клетки и получается некачественный мазок. С каждого глаза делают не менее 2 препаратов, содержащих по 2 отпечатка. Окрашивают препараты, как при ИФ.
В препаратах, полученных от больных животных или находящихся в конце инкубационного периода болезни, в цитоплазме многих эпителиальных клеток наблюдаются разной формы ярко светящиеся гранулы разного размера. Важно отметить, что ИФ метод дает возможность ускорить ответ при окончательной постановке диагноза путем биопробы, поскольку диагноз на бешенство может быть установлен уже на 4-8-й день после заражения мышей исследуемым материалом, а инкубационный период заболевания мышей достигает 20 дней. Показана возможность выявлять вирус бешенства в тканях подчелюстной слюнной железы, а также идентификации его в коже (пробы кожи головы, а также фолликулы сенсорных и тактильных волос морды или латеральных сосочков на щеке собаки) иммунофлюоресцентным методом. Установлена близкая корреляция между обнаружением антигена вируса в пробах мозга и тканях губы методом ИФ. Особенно большое значение имеет обнаружение специфических телец-включений или рабического антигена (методом иммунофлюоресценции) в подчелюстных слюнных железах. Это исследование надо проводить обязательно: ведь «животное кусает не мозгом». Отсутствие вируса в слюнных железах животного, даже в случаях обнаружения его в мозге, несколько уменьшает опасения за судьбу человека, пострадавшего от укусов. Хотя возможность того, что вирус выделился в момент укуса, не может быть полностью исключена. Готовят суспензию ткани слюнной железы для биопробы на мышах.
РДП. Применяют для обнаружения антигена вируса бешенства в не консервированном головном мозге животных, павших от уличного бешенства, или мышат, используемых в биопробе. Процент выявления вирусного антигена в исследуемом материале составляет от 45 до 70, а в головном мозге мышей, полученного при положительной биопробе до 100% случаев. Отсутствие в исследуемом материале телец Бабеша-Негри, специфической флюоресценции и отрицательная РДП не дают основания исключить наличие вируса, в этом случае окончательный диагноз ставят по результатам биопробы на белых мышах-сосунах с последующей идентификацией вируса. Молодых мышат массой 16-20 г или сосунков в возрасте 20-25 сут. массой 6-8 г заражают (интрацеребрально; подкожно в верхнюю губу) 10%-ной суспензией, приготовленной из всех отделов головного мозга. При наличии вируса в исследуемом материале на 6, 10, 15, 20-й дни у мышей появляются симптомы болезни: взъерошенность шерсти, своеобразная горбатость спины, нарушение координации движения, паралич задних, а затем передних конечностей и гибель.
Биопробу считают положительной, если в препаратах из мозга зараженных мышей обнаруживают тельца Бабеша-Негри или выявляют антиген в РИФ или РДП.
Для ранней диагностики (особенно это важно, когда исследуемое животное покусало человека), начиная с 3-5-го дня после заражения, ежедневно убивают 1-2-х мышат и исследуют мозг в РИФ. Это позволяет сократить срок исследования на несколько дней. В последние годы разработаны новые методы диагностики бешенства. Радиоиммунный метод основан на связывании меченных радионуклеидом специфических антител с рабическим антигеном в отпечатках мозга с последующим измерением радиоактивности образовавшегося комплекса. Перспективно использование для экспресс диагностики иммуноферментного анализа (ИФА) и метода выделения вируса из патологического материала в культуре клеток с последующим применением МФА, а также идентификация вируса с помощью наборов моноклональных антител.
Серодиагностика и ретроспективная диагностика для бешенства нетипичны, поскольку используются только с целью проверки поствакцинального иммунитета. Для обнаружения и титрования поствакцинальных антител применяют РН. Кроме того, предложены РТГА и ELISA.
Дифференциальный диагноз. Необходимо исключить болезнь Ауески, при которой больные животные неагрессивны, не бывает извращения аппетита, паралича нижней челюсти. Следует исключить ботулизм. У собак нервную форму чумы, отмечающуюся затяжным течением высокой контагиозностью, возможностью выздоровления больных животных. Бешенство лошадей сходно по клинической картине с инфекционным энцефаломиелитом. Отличия: сильная желтушность слизистых оболочек, отсутствие агрессивности, выздоровление некоторых больных. Подозрение на бешенство может возникнуть при отравлениях, тяжелых формах кетоза, коликах и других незаразных болезнях, для которых характерны сильные боли и беспокойство животных, а также при наличии инородных тел в ротовой полости или глотке, закупорке пищевода.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 |



