3. В отпечатках слизистой миндалин изменен уровень провоспалительных цитокинов, что обосновывает необходимость проведения иммуномодулирующей терапии
4. Разработана схема локальной цитокинотерапии с использованием препарата Суперлимф при лечении детей с хроническим тонзиллитом и гипертрофией аденоидных вегетаций, осложненных шейной лимфаденопатией, а также в сочетании с носительством оппортунистических инфекций.
5. Клиническая эффективность локальной цитокинотерапии заключается в уменьшении степени выраженности признаков воспалительного процесса на 3-е сутки лечения, сокращением частоты рецидивов заболевания до одного случая у 18,2% больных при значительном сокращении степени обсемененности слизистой оболочки полости рта и переходом оппортунистической инфекции в состояние длительной ремиссии; нормализуется эхографическая картина шейных лимфоузлов.
Содержание работы
Материалы и методы исследования
В течение 2004-2006гг. в ЛОР-клинике педиатрического факультета ГОУ ВПО РГМУ (зав. кафедрой – член-корр. РАМН, проф. ) на базах ГУ Российской детской клинической больницы Росздрава г. Москвы и Детской городской поликлиники №30 г. Москвы находились на обследовании и лечении 59 детей, в возрасте от 5 до 16 лет с ХТ, осложненным шейной лимфаденопатией, (37 детей) и сочетанием ХТ и гипертрофии аденоидных вегетаций, осложненных шейной лимфаденопатией, (22 ребенка) с частотой обострения хронического воспалительного процесса в области лимфоглоточного кольца от 4 до 6 раз в год и имеющейся при этом стойкой шейной лимфаденопатией больше 1 года.
Программа диссертационного исследования утверждена на заседании Этического комитета Российского государственного медицинского университета (протокол №44 от 20 декабря 2004г.) и на заседании Комитета медицинских иммунобиологических препаратов (протокол №4 от 25 мая 2006г.) в соответствии с требованиями Основ законодательства РФ «Об охране здоровья граждан»; у родителей обследуемых детей получено информированное согласие на проведение обследования и лечения.
Дети, включенные в исследование, были распределены на 4 группы в зависимости от диагноза и проводимого лечения (табл. 1).
Контрольную группу составили 12 здоровых детей в возрасте от 5 до 15 лет, не имеющих признаков хронического воспалительного процесса в миндалинах, с отсутствием указаний на перенесенные ранее ангины, не относящиеся к группе часто болеющих детей, а также не имеющих увеличенных лимфатических узлов (ЛУ) какой-либо из шейных групп.
Таблица 1.
Распределение больных по группам в зависимости от возраста, диагноза и проводимой терапии
Группа | Препарат | Диагноз | Количество больных | Пол | Средний возраст, | |
девочки | мальчики | |||||
I | Суперлимф | Хронический тонзиллит, шейная лимфаденопатия | 21 | 8 | 13 | 12,52±2,06 |
II | Суперлимф | Хронический тонзиллит, гипертрофия аденоидных вегетаций, шейная | 12 | 7 | 5 | 7,67±1,79 |
III | Традиционная терапия | Хронический тонзиллит, шейная лимфаденопатия | 16 | 6 | 10 | 13,0±2,26 |
IV | Традиционная терапия | Хронический тонзиллит, гипертрофия аденоидных вегетаций, шейная | 10 | 4 | 6 | 8,8±2,71 |
Всего: | 59 | 25 | 34 |
Распределение больных в группах было случайным.
Распределение форм ХТ производилось согласно классификации (1973) на компенсированную (39 детей) и декомпенсированную (20 детей).
При первичном клиническом осмотре для оценки степени выраженности признаков патологического процесса в миндалинах и состояния регионарных ЛУ были разработаны следующие критерии, каждый из которых оценивался по 4-х бальной системе (0 – отсутствие симптомов, 1- симптомы слабо выражены, 2 – симптомы умеренно выражены, 3 - симптомы выражены значительно) в динамике по сумме следующих симптомов: цвет слизистой оболочки миндалин: степень воспалительного отека и воспалительной инфильтрации ткани миндалин, форма и характер поверхности миндалин, степень расширения лакун миндалин, наличие содержимого в лакунах, выраженность признаков Гизе, Зака, Преображенского, размер и количество регионарных ЛУ, консистенция ЛУ. Также по бальной шкале были оценены выраженность субъективных ощущений больных в горле и степень затруднения носового дыхания.
Для оценки эффективности лечения больных учитывали данные объективного обследования, клинико-лабораторных и инструментальных методов исследования до, после лечения и в отдаленные сроки наблюдения (3-6 месяцев).
Общеклинические лабораторные исследования проводились с использованием унифицированных стандартных методов на базе клинической лаборатории ГУ Российский детской клинической больницы Росздрава и Детской городской поликлиники №30 г. Москвы.
Бактериологическое исследование мазков с миндалин на микрофлору, а также вирусологическое и бактериологическое исследование клеток эпителия небных миндалин, полученных путем браш-биопсии, и сыворотки крови методом полимеразной цепной реакции и иммуноферментного анализа с применением диагностических сывороток к вирусам герпеса 1,2,6 типов, цитомегаловируса, вируса Эпштейн-Барр, Mycoplasma pneumonia, Mycoplasma hominis, Chlamidia pneumonia, Chlamidia trachomatis. Данные исследования проводились на базе НИИ Эпидемиологии и НИИ им. Габричевского.
Ультразвуковое исследование шейных (подчелюстных, передне - и заднешейных) ЛУ выполнялось на аппарате Toshiba Nemio с помощью линейного датчика мощностью 7 Мгц для уточнения природы лимфаденопатии. При анализе данных УЗИ ЛУ учитывались такие критерии, как форма ЛУ, размеры ЛУ, характер эхо-сигнала паренхимы узла и сохранность ее структуры, а также четкость наружных контуров ЛУ.
Трансназальная эндоскопия носоглотки осуществлялась с помощью жестких эндоскопов фирмы Karl Storz, Германия с диаметром оптической трубки 2,7мм и 4мм в зависимости от ширины носовых ходов и возраста ребенка. Угол зрения эндоскопа составлял 0 или 30 градусов в зависимости от индивидуальных особенностей проведения манипуляции.
Исследование сыворотки крови и отпечатков с миндалин на наличие про - и противовоспалительных цитокинов – ФНОα, ИЛ-10, ТФРß, проводилось методом твердофазного иммуноферментного анализа с помощью специального набора фирмы «Biosours». Постановка данного исследования выполнялось на кафедре иммунологии ГОУ ВПО РГМУ ст. преподавателем к. м.н. .
Сыворотку крови готовили путем забора 5 мл венозной крови с дальнейшим ее центрифугированием с частотой оборотов 1000 в минуту после чего полученный центрифугат набирали в эпендорф и замораживали при температуре минус 50○С. Для взятия отпечатков с поверхности миндалин использовали фильтровальную бумагу размером 1 см2, которую прикладывали на предварительно очищенную физиологическим раствором поверхность миндалины. Время аппликации составляло в среднем 10 секунд. После этого пропитанную фильтровальную бумагу полностью с помощью стерильных инструментов погружали в эпендорф с 0,1мл 0,9% раствора натрия хлорида. Время экспозиции равнялось 1 часу. Затем фильтровальную бумагу удаляли из эпендорфа стерильным пинцетом и эпендорф с полученным раствором цитокинов замораживали при температуре минус 50ºС. Непосредственно перед проведением теста на содержание данных цитокинов пробирки размораживали.
Статистическая обработка данных проводилась на персональном IBM PC совместимом компьютере с использованием статистического пакета программ Statistica for Windows 4-5 и электронных таблиц Microsoft Office Excel версия 2003 с применением метода непараметрической статистики. Для сравнения оценки средней величины и оценки степени достоверности результатов использовался критерии Уилкоксона. Достоверностью считалась разница средних величин при р<0,05 (95% уровень значимости) и при р<0,01 (99% уровень значимости). Статистические данные приведены как среднее значение ± среднеквадратичное отклонение.
Результаты исследований и их обсуждение
При осмотре у обследуемых детей в 66,1% случаев диагностирована компенсированная форма ХТ, в 33,9% - декомпенсированная. Гипертрофия аденоидных вегетаций, подтвержденная данными эндоскопического исследования, III степени выявлена у 31,8%, II степени у 51,9%, I степени – у 9,1% больных. При этом степень увеличения ЛУ, количество групп патологически увеличенных ЛУ (рис.1), а также длительность ЛАП (от 1 до 9 лет) не коррелировала с формой ХТ, а также со степенью увеличения глоточной миндалины и временем течения хронического воспалительного процесса в них.
Все дети, независимо от возраста, имели увеличение одной или нескольких групп (подчелюстных, передне-, заднешейных, заушных, затылочных) ЛУ различных размеров, колеблющихся от 1 до 3см в диаметре в течение всего периода существования ЛАП. У каждого ребенка размеры ЛУ могли изменяться в зависимости от наличия или отсутствия сопутствующего воспалительного процесса в области носа, ротоглотки, но никогда после купирования катаральных явлений ЛУ не уменьшались до размеров менее 1см или переставали полностью определяться при пальпации.
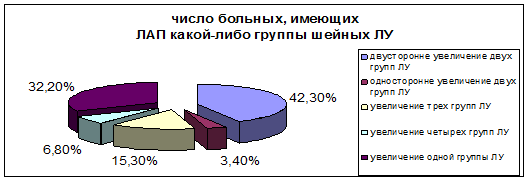
Рис. 1 Процентное соотношение больных, имеющих различную степень выраженности лимфаденопатии
Все пальпируемые гиперплазированные ЛУ были плотной, но эластической консистенции, безболезненные на ощупь и не спаянные с кожей и между собой, кожа над ними была не изменена.
Данные УЗ исследования шейных ЛУ свидетельствуют о наличии реактивных изменений в ЛУ у всех обследуемых детей. Это проявляется увеличением размеров ЛУ, свыше 1см в диаметре, в 96,6% случаев, причем в 42,3% случаев эти изменения касались сразу нескольких групп ЛУ. Также отмечалось изменение формы ЛУ в сторону их округления у 83,1% детей. Понижение эхогенности гиперплазированных ЛУ выявлено у 55,9% больных. Характерной чертой лоцируемых ЛУ было изменение эхогенности паренхимы с отсутствием дифференцированности между структурами ЛУ и размытостью контуров в 71,2% случаев. При этом следует отметить, что нарушение дифференцированности слоев, неоднородность эхоструктуры, нечеткость внешних контуров всегда сочетались с нормальной эхогенностью паренхимы ЛУ. Такие изменения согласно данным литературы соответствуют длительно текущим хроническим воспалительным процессам в ЛУ.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 |


