На правах рукописи
РАГИМОВ
Сиявуш Камран оглы
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ И ПРОГНОЗ
ТРАНЗИТОРНЫХ ИШЕМИЧЕСКИХ АТАК
14.01.11 – Нервные болезни
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва -2011
Работа выполнена в ГБОУ ВПО Первый Московский государственный медицинский университет им. Минздравсоцразвития РФ.
Научные руководители: доктор медицинских наук, профессор:
Официальные оппоненты: доктор медицинских наук, профессор:
доктор медицинских наук, профессор:
Ведущая организация: Московский областной
научно-исследовательский клинический институт
им.
Защита диссертации состоится «_____»__________________ 2011 г. в «_____» часов на заседании Диссертационного Совета Д 208.040.07 при ГБОУ ВПО Первый Московский государственный медицинский университет им. ( Москва, ул. Трубецкая д.8, стр. 2).
С диссертацией можно ознакомиться в ГЦНМБ ГБОУ ВПО Первый Московский государственный медицинский университет им. ( Москва, Нахимовский проспект).
Автореферат разослан «_____»____________________2011 г.
Ученый секретарь
Диссертационного Совета
доктор медицинских наук,
профессор
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы
В России ежегодно происходит около 400 тысяч инсультов; в течение месяца умирает около 20% больных, около 80% больных, перенесших инсульт, становятся инвалидами. (с соавт., 2003, 2007; с соавт., 2009). Актуальность проблемы диагностики, прогноза и профилактики транзиторной ишемической атаки (ТИА) обусловлена тем, что примерно у одной трети пациентов после ТИА развивается инсульт ( с соавт., 2005; с соавт., 2002, 2009; с соавт. 2005, 2010; Д, 2007; с соавт., 2009). При пятилетнем наблюдении за пациентами, перенесшими ТИА, было установлено, что 60% из них умирают в течение 5 лет от сердечно-сосудистых заболеваний ( Д, 2007; с соавт., 2009).
Профилактика инсульта составляет одно из ведущих направлений ведения пациентов, перенесших ТИА, потому что у них вероятность инсульта увеличивается более чем в десять раз. После ТИА также существенно возрастает риск инфаркта миокарда и смертности от сердечно-сосудистых заболеваний ( с соавт., 2005; с соавт., 2002, 2009; с соавт. 2005, 2010; Д, 2007; с соавт., 2009).
Оценить распространенность ТИА сложно, потому что многие пациенты не придают преходящим кратковременным расстройствам существенного значения и не обращаются за консультацией к врачу. Однако в настоящее увеличивается количество пациентов, поступающих в больницу с направительным диагнозом ТИА, что обусловлено возможностью эффективного ведения этой группы пациентов при раннем обращении за медицинской помощью. Среди этих пациентов многие имеют другие заболевания, что делает актуальным совершенствование дифференциального диагноза ТИА, основанного на экстренном и тщательном обследовании пациентов ( с соавт., 2001, 2005.; , , 2005; с соавт., 2005; Sacco R. L. et al. 2006).
В нашей стране проведено мало исследований, посвященных дифференциальному диагнозу и прогнозу у пациентов, направляемых в больницу с диагнозом «ТИА», но это представляется особенно актуальным, потому что в настоящее время доказана эффективность раннего обследования и лечения пациентов с ТИА.
Цель исследования
Целью данного исследования явилось изучение течения и прогноза транзиторных ишемических атак, совершенствование дифференциального диагноза.
Задачи исследования
þ Сравнительное изучение частоты и течения транзиторных ишемических атак в каротидном и вертебрально-базилярном бассейнах.
þ Изучение прогноза транзиторных ишемических атак, приверженности пациентов к длительной терапии, назначенной для профилактики ишемического инсульта.
þ Выяснение частоты и особенности течения заболеваний, протекающих под маской транзиторных ишемических атак.
þ Изучение оказания медицинской помощи больным, перенесшим ишемический инсульт и транзиторную ишемическую атаку в течение месяца до инсульта.
Научная новизна
þ Проведено сравнительное изучение частоты, течения и прогноза транзиторной ишемической атаки в каротидной и вертебрально-базилярной системе.
þ Впервые в нашей стране изучена прогностическая ценность у пациентов, перенесших транзиторную ишемическую атаку, шкалы ABCD2 (возраст, артериальная гипертония, наличие пареза и (или) афазии, длительность симптомов более 60 минут, сахарный диабет), используемой во многих странах для быстрой оценки риска развития инсульта.
þ Впервые в нашей стране проведено сравнительное изучение заболеваний, протекающих под «маской» транзиторной ишемической атаки в каротидной и вертебрально-базилярной системе. Изучены возможные причины ошибочной диагностики транзиторной ишемической атаки в вертебробазилярном бассейне.
þ У пациентов, перенесших транзиторную ишемическую атаку, изучена приверженность к регулярному приему лекарственных средств, назначенных для профилактики инсульта.
Практическая значимость работы
Показано, что транзиторные ишемические атаки в вертебробазилярном бассейне часто ошибочно диагностируются у больных с периферической вестибулопатией. Транзиторные ишемические атаки значительно чаще встречаются в каротидном, чем в вертебробазилярном бассейне.
Показана высокая прогностическая ценность у пациентов, перенесших транзиторную ишемическую атаку, простой в практическом использовании шкалы ABCD2 (возраст, артериальная гипертония, наличие пареза и (или) афазии, длительность симптомов более 60 минут, сахарный диабет).
Установлена низкая информированность населения о симптомах транзиторной ишемической атаки, что может быть важной причиной поздней госпитализации больных при его развитии. Показана необходимость информации населения о симптомах транзиторной ишемической атаки и возможности её эффективного лечения в ранние сроки с момента заболевания.
Отмечена необходимость как можно более раннего начала вторичной профилактики ишемического инсульта, потому что большинство ишемических инсультов у больных, перенесших транзиторную ишемическую атаку, происходит в первые дни с момента заболевания.
Установлено, что в течение года у пациентов, перенесших транзиторную ишемическую атаку, постепенно снижается приверженность к регулярному приему лекарственных средств, что указывает на целесообразность длительного диспансерного наблюдения этой группы пациентов.
Положения, выносимые на защиту
þ Транзиторные ишемические атаки чаще встречаются в каротидном бассейне, чем в вертебрально-базилярном бассейне. Большинство ишемических инсультов у больных, перенесших транзиторную ишемическую атаку, происходит в первый месяц с момента заболевания, особенно в течение первой недели.
þ Риск развития инсульта после транзиторной ишемической атаки повышается при увеличении возраста, наличии артериальной гипертонии, сахарного диабета, а также в случае пареза и (или) афазии, длительности симптомов более 60 минут, существенного стеноза (более половины диаметра) внутренней сонной артерии.
þ У больных, направляемых в больницу с диагнозом транзиторная ишемическая атака, часто встречаются другие заболевания, среди которых преобладают периферическая вестибулопатия, дисметаболические энцефалопатии и хронические цереброваскулярные и нейродегенеративные заболевания, проявляющиеся когнитивными расстройствами.
Апробация работы
Диссертационная работа была апробирована на заседании кафедры нервных болезней лечебного факультета ГБОУ ВПО Первый МГМУ им Минздравсоцразвития России 28.06.2011г., протокол №31.
Основные положения и результаты исследования были представлены в виде устного доклада 2 октября 2009 на XIY Международной научно-практической конференции «Пожилой больной. Качество жизни» (Москва), 18 февраля 2011 на конференции «Место ТИА в структуре острых нарушений мозгового кровообращения» (Казань).
Личный вклад автора
Автору принадлежит ведущая роль в организации исследования, проведении клинического неврологического обследования, анализе и обобщении полученных результатов. Вклад автора является определяющим и заключается в непосредственном участии на всех этапах исследования: от постановки задач, их реализации до обсуждения результатов в научных публикациях и докладах.
Публикации
По теме диссертации опубликовано 4 научных работы, из них 3 статьи в журналах, рекомендованных ВАК РФ.
Объем и структура работы
Диссертация изложена на 96 страницах машинописного текста; состоит из введения, 5 глав (обзор литературы, пациенты и методы исследования, прогноз транзиторной ишемической атаки и профилактика инсульта, дифференциальный диагноз транзиторной ишемической атаки, обсуждение полученных результатов), заключения, выводов, практических рекомендаций и списка литературы, содержащего 56 отечественных и 151 иностранных источников. Диссертация иллюстрирована 6 таблицами и 2 рисунками.
СОДЕРЖАНИЕ РАБОТЫ
Пациенты и методы исследования
Исследование проведено в специализированном неврологическом отделении (для больных с острым нарушением мозгового кровообращения) клинической больницы № 61 Москвы. Клинический материал исследования составили 237 пациентов, которые поступили в неврологическое отделение клинической больницы № 61 Москвы в период с января 2009 года по май 2010 года. В исследование включены больные, поступившие в стационар с направительным диагнозом «Транзиторная ишемическая атака» и больные с ишемическим инсультом, которые перенесли транзиторную ишемическую атаку в течение месяца до развития ишемического инсульта.
В результате обследования выделены три группы пациентов:пациентов (24 женщины и 22 мужчины), в возрасте от 28 до 87 лет (средний возраст 63,5±12,0 лет), которые перенесли транзиторную ишемическую атаку;пациента (18 женщин и 6 мужчин) в возрасте от 49 до 91 года (средний возраст 69,0±10,8 лет), которые перенесли ишемический инсульт и в течение месяца до инсульта одну или несколько транзиторных ишемических атак;пациентов (66 мужчин и 101 женщина) в возрасте от 23 до 89 лет, (средний возраст - 61,4 ±14,4 лет) с различными неврологическими заболеваниями, которые были направлены в больницу с диагнозом транзиторная ишемическая атака.
Результаты, полученные в рамках данного исследования, следует использовать с осторожностью и учитывать, что они показывают скорее существующие тенденции в изучаемых вопросах прогноза и профилактики ТИА и инсульта, чем определяют точный характер ее состояния.
Методы исследования
Выполнялись следующие обследования: 1) сбор анамнеза с анализом факторов риска ТИА, особенностью развития настоящего заболевания, появления и динамики симптомов; 3) соматическое и неврологическое обследования; 4) рентгеновская компьютерная томография (КТ) и (или) магнитно-резонансная томография (МРТ) головного мозга; 5) дуплексное сканирование сонных и позвоночных артерий; 6) электрокардиография, эхокардиография; 7) клинический и биохимический анализы крови и другие обследования. При сборе анамнеза выяснялись наличие и регулярность приема гипотензивных и других лекарственных средств, физическая активность и особенности питания до развития ТИА или ишемического инсульта.
46 пациентов, перенесших ТИА, наблюдались в течение от 9 до 15 месяцев (в среднем 13,8±3,8 месяцев) с момента заболевания, периодически (один раз в месяц) они посещали неврологическое отделение или консультировались по телефону, при этом выяснялась их приверженность рекомендованному лечению, наличие ухудшения состояния, развитие инсульта или других сердечно-сосудистых заболеваний, возможные осложнения от лечения.
Статистический анализ
Обработка полученных результатов проведена с использованием статистического пакета программы SPSS-10,5. Использовались двухвыборочный t-тест Стьюдента с одинаковыми и различными дисперсиями, метод непараметрической статистики Уитни-Манна и критерий Пирсона. Различия считались достоверными при p<0,05.
Результаты исследования
ПРОГНОЗ И ПРОФИЛАКТИКА ИНСУЛЬТА У ПАЦИЕНТОВ,
ПЕРНЕСШИХ ТРАНЗИТОРНУЮ ИШЕМИЧЕСКУЮ АТАКУ
Клиническая характеристика 46 пациентов, перенесших транзиторную ишемическую атаку, представлена в таблице 1.
Таблица 1
Клиническая характеристика пациентов | 46 пациентов | 100 % |
Артериальная гипертония | 40 | 87,0 |
Хроническая ишемическая болезнь сердца | 21 | 45,6 |
Фибрилляция предсердий | 9 | 19,6 |
Сахарный диабет | 3 | 6,5 |
Ранее перенесенный ишемический инсульт | 2 | 4,3 |
Моно - или гемипарез в период ТИА | 17 | 37,0 |
Афазия или дизартрия в период ТИА | 25 | 54,3 |
Моно - или гемигипестезия в период ТИА | 11 | 23,9 |
Головокружение в период ТИА | 8 | 17,4 |
Парез мышц лица в период ТИА | 7 | 15,2 |
Другие неврологические нарушения в период ТИА | 11 | 23,9 |
Длительность ТИА от 5 минут до часа | 20 | 43,5 |
Длительность ТИА от часа до 3 часов | 21 | 45,7 |
Длительность ТИА от 3 часов до 24 часов | 5 | 10,9 |
ТИА в каротидном бассейне | 38 | 82,6 |
ТИА в вертебробазилярном бассейне | 8 | 17,4 |
Отсутствие стенозов сонных артерий | 14 | 30,4 |
Стеноз сонных артерий до половины диаметра | 22 | 47,8 |
Стеноз внутренней сонной артерии от 50% до 70% диаметра | 9 | 19,6 |
Стеноз внутренней сонной артерии более 70% диаметра | 1 | 2,2 |
Риск инсульта низкий (1-3 балла по шкале ABCD2) | 15 | 32,6 |
Риск инсульта средний (4-5 баллов по шкале ABCD2) | 26 | 56,5 |
Риск инсульта высокий (6-7 балла по шкале ABCD2) | 5 | 10,9 |
Как видно из данных, представленных в таблице 1, у большинства пациентов была артериальная гипертония, почти у половины ишемическая болезнь сердца. В качестве симптомов ТИА наиболее часто встречались речевые нарушения по типу дизартрии или афазии и слабость в конечностях с одной стороны (по типу центрального моно - или гемипареза). Длительность ТИА почти у половины пациентов не превышала одного часа, только в пяти случаях была более трех часов. ТИА значительно чаще (почти в пять раз) развивались в каротидном, чем в вертебробазилярном бассейне (р<0,001).
По данным МРТ у 2 из 46 пациентов (4,3%) выявлен «свежий» ишемический очаг в головном мозге.
Анализ лечения до развития ТИА показал, что эффективное лечение артериальной гипертонии (достижение артериального давления ниже 140/90 мм рт. ст. на фоне регулярного приема антигипертензивных средств) проводили всего 12,5% пациентов, эффективное лечение ишемической болезни сердца (регулярный прием антитромбацитарных средств, статинов) - 9,5% пациентов.
Возможные патогенетические подтипы ТИА у 46 пациентов представлены на рисунке 1. У 16 пациентов (35%) не удалось уточнить возможную причину ТИА. У 14 пациентов (30%) установлена возможность артериального тромбоза или артерио-артериальной эмболии, у 10 пациентов (22%) – кардиальной эмболии, у 6 пациентов (13%) – поражения мелких церебральных артерий.
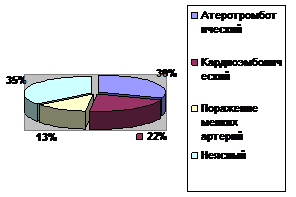
Рис1.Патогенетические подтипы ТИА у 46 пациентов
Профилактика инсульта у больных, перенесших ТИА
Стеноз ВСА более 70% диаметра на стороне ТИА обнаружен только у одного пациента, ему было предложено хирургическое лечение (каротидная эндартерэктомия), но пациент отказался от хирургического лечения. Из 10 пациентов, перенесших кардиоэмболический подтип ТИА, только 3 начали принимать варфарин под контролем МНО и достигли требуемых значений (МНО от 2 до 3) во время пребывания в больнице. Остальные 7 пациентов отказались от приема варфарина, потому что не могли постоянно контролировать МНО, они стали принимать аспирин.
Всем пациентам была назначена терапия для профилактики инсульта (таблица 2). Таблица 2
Лекарственные средства | 46 пациентов | 100 % |
Аспирин (тромбо АСС, кардиомагнил) | 41 | 89,1 |
Варфарин | 3 | 6,5 |
Плавикс | 2 | 4,3 |
Антигипертензивные средства | 42 | 91,3 |
Статины | 13 | 28,2 |
В период пребывания в больнице у всех 42 пациентов с артериальной гипертонией на фоне приема антигипертензивных средств достигнуто постепенное снижение АД до 140/90 мм рт. ст. и ниже.
В течение первых 7 дней пребывания в больнице у 5 из 46 больных (9.0%) развился ишемический инсульт, клиническая картина которого в 4 из 5 случаев соответствовала проявлением ТИА (гемипарез в сочетании с речевыми нарушениями), в одном случае отличалась от проявлений ТИА (развитие гемианопсии при инсульте, развитие слабости в конечностях с одной стороны при ТИА). Во всех пяти случаев инсульта наблюдался существенный регресс неврологических нарушений, при выписке из больницы инвалидность (по шкале Ренкина) у трех пациентов практически отсутствовала (0-1 балл), у двух больных была минимальной (2 балла). Двум пациентам с ТИА, перенесшим ишемический инсульт, для усиления антитробмотической терапии вместо аспирина начала использоваться комбинация плавикса и аспирина.
В течение первого месяца после выписки из больницы все пациенты продолжили регулярный прием лекарственных средств с целью профилактики инсульта, однако в дальнейшем постепенно уменьшалась приверженность пациентов к их регулярному приему, что отражено на Рис 2.
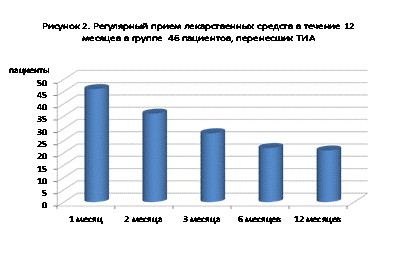
За период последующего наблюдения произошло еще 4 ишемических инсульта. У трех больных они развились в течение первых трех месяцев с момента ТИА. Еще один больной перенес ишемический инсульт через 7 месяцев с момента ТИА, инсульт сопровождался значительной инвалидностью, больной умер через два месяца после инсульта от присоединившихся соматических осложнений. Ни у одного больного, перенесшего инсульт в больнице, не наблюдалось повторных инсультов. Ни у одного из больных не возникло побочных эффектов, связанных с приемом лекарственных средств, включая двух больных, получавших комбинацию плавикса и аспирина в течение 9 месяцев.
Прогноз инсульта у пациентов, перенесших ТИА
В среднем за год наблюдения с момента ТИА развилось 9 ишемических инсультов (19,6% случаев в группе наблюдения), что отражено в таблице 3.
Таблица 3.
Время с момента ТИА и клинические особенности | Число инсультов | % |
Все 46 пациентов (100%) | 9 | 19,6 |
Первый месяц с момента ТИА | 5 | 9,0 |
Второй - третий месяц с момента ТИА | 3 | 5,4 |
Третий-двенадцатый месяц с момента ТИА | 1 | 1,8 |
5 пациентов (100%) с высоким риском инсульта по шкале ABCD2 | 3 | 60,0 |
26 пациентов (100%) со средним риском инсульта по шкале ABCD2 | 6 | 23,1 |
15 пациентов (100%) с низким риском инсульта по шкале ABCD2 | 0 | 0 |
17 пациентов (100%) с моно - или гемипарезом в период ТИА | 7 | 41,2 |
29 пациентов (100%) без моно - или гемипареза в период ТИА | 2 | 6,9 |
ТИА в каротидном бассейне | 8 | 21,0 |
ТИА в вертебробазилярном бассейне | 1 | 12,0 |
Большинство инсультов развилось в течение первого месяца (первых семи дней) с момента ТИА, в последующем они возникали достоверно реже (р<0,001). Инсульты значительно чаще (р<0,001) возникали у пациентов среднего и высокого риска инсульта по шкале ABCD2, чем у пациентов низкого риска инсульта по этой шкале. Ишемические инсульты развивались у пациентов, перенесших ТИА как в каротидном, так и в вертебробазилярном бассейне без достоверного различия по частоте (р>0,05).
После выписки из больницы инсульт развился только у пациентов, которые отказались от регулярного приема рекомендованных им лекарственных средств. Ни у одного из 23 пациентов, которые после перенесенного ТИА продолжили регулярный прием лекарственных средств, не возникло инсульта (р<0,001).
Ведение больных, перенесших ТИА в течение месяца до развития инсульта
Анализ истории болезни у 24 больных, которые сначала перенесли ТИА, а затем в течение месяца и ишемический инсульт, показал, что почти половина (10) больных не обратились за медицинской консультацией. Остальные 14 больных обратились за медицинской консультацией. Только в одном случае был поставлен диагноз ТИА. В остальных случаях диагноз ТИА не был поставлен, лечение для профилактики инсульта не назначалось.
Дифференциальный диагноз транзиторных ишемических атак
Заболевания, которые послужили причиной направления в больницу 167 пациентов с диагнозом «Транзиторная ишемическая атака», и их частота представлены в таблице 4.
Таблица 4
Заболевания | Число наблюдений | % |
Ишемический инсульт | 55 | 32,9 |
Периферическая вестибулопатия | 42 | 25,1 |
Дисциркуляторная энцефалопатия (часто в сочетании с болезнью Альцгеймера) | 27 | 16,2 |
Дисметаболические и токсические энцефалопатии | 7 | 4,2 |
Тревожное расстройство | 7 | 4,2 |
Вертеброгенная радикулопатия | 6 | 3,6 |
Головные боли напряжения | 5 | 3,0 |
Опухоль головного мозга | 4 | 2,4 |
Мигрень | 3 | 1,8 |
Краниальные невропатии | 3 | 1,8 |
Кровоизлияние в мозг | 2 | 1,2 |
Рассеянный склероз | 2 | 1,2 |
Субарахноидальное кровоизлияние | 1 | 0,6 |
Транзиторная глобальная амнезия | 1 | 0,6 |
Хроническая субдуральная гематома | 1 | 0,6 |
Миастения | 1 | 0,6 |
Всего | 167 | 100 |
Почти у одной трети больных (32,9%), направленных в больницу с диагнозом ТИА, в качестве заключительного диагноза был установлен ишемический инсульт, что основывалось на стойком характере неврологических нарушений, наличии при рентгеновской КТ или МРТ головного мозга «свежих» очаговых поражений. У каждого четвертого пациента (25,1%), направленного в больницу с предварительным диагнозом ТИА, установлены заболевания периферического вестибулярного аппарата. В этих случаях проведение КТ и МРТ головного мозга позволило исключить инсульт, а отоневрологическое обследование установить наличие заболевания периферического вестибулярного аппарата: доброкачественного пароксизмального позиционного головокружения, болезни Меньера или вестибулярного нейронита. Значительную группу (16,2%) составили пациенты с дисциркуляторной энцефалопатией, поводом для госпитализации которых послужили нарушения памяти и других когнитивных функций, общая слабость и (или) неустойчивость при ходьбе либо падение. При нейропсихологическом обследовании у больных выявлены умеренные или грубые когнитивные расстройства, при этом у многих из них преобладали нарушения памяти, что с учетом имеющихся признаков атрофического поражения головного мозга по данным МРТ не позволяло исключить смешанный характер когнитивных нарушений (сочетание сосудистого и дегенеративного поражения головного мозга). Во всех случаях нейропсихологическое обследование больных позволило установить правильный диагноз и назначить лечение, направленное на улучшение когнитивных функций.
ОБСУЖДЕНИЕ
Средний возраст больных транзиторной ишемической атакой составил 63,5±12,0 лет, что существенно меньше, чем по данным исследований, проведенных в Западной Европе, США и Японии, где средний возраст больных составляет 69-77 лет (Johnston S. C., Fayad P. B., Gorelick P. B. 2003). Большинство этих исследований показывает, что треть пациентов с диагнозом ТИА имеет возраст старше 80 лет. Среди наблюдаемых нами пациентов всего только небольшая часть (13.0%) были 80 лет и старше. Полученные нами результаты свидетельствуют, что больные ТИА в нашей стране значительно моложе, чем в странах с более эффективной системой профилактики сердечно-сосудистых заболеваний. В нашем исследовании у 46 больных, перенесших транзиторную ишемическую атаку, артериальная гипертония отмечена в 87% случаев, ишемическая болезнь сердца – в 45.6% случаев, фибрилляция предсердии - в 19.6%случаев. До развития ТИА в большинстве случаев не проводилось эффективное лечение этих заболевании. Полученные данные указывают на недостаточно эффективную профилактику острых нарушений мозгового кровообращения в нашей стране и в определенной степени объясняют их высокую частоту и развитие в относительно молодом возрасте.
В наблюдаемой нами группе пациентов ТИА в каротидном бассейне встречались почти в пять раз чаще, чем в вертебробазилярном бассейне, что согласуется с данными других авторов (Rothwell P. M., Johnston C. 2006) и соответствует соотношению частоты ишемических инсультов в каротидном и вертебробазилярном бассейнах. На наш взгляд отмеченная в некоторых исследованиях, проведенных в нашей стране, высокая частота ТИА в вертебробазилярном бассейне может быть связано с включением в группу пациентов с ТИА в вертебробазилярном бассейне пациентов с периферической вестибулопатией.
В наблюдаемой нами группе больных у 4,3% больных, перенесших ТИА, выявлен свежий ишемический очаг при МРТ головного мозга, что изменило диагноз ТИА на ишемический инсульт. Однако во многих аналогичных исследованиях инфаркт мозга обнаруживался примерно у каждого третьего пациента, перенесшего ТИА (Shah S. H. с соавт., 2007), что было связано с использованием наиболее информативного диффузионно-взвешенного режима МРТ, позволяющий выявить «свежее» ишемическое поражение головного мозга. В настоящее время всем больным, у которых полностью регрессировали неврологические нарушения в течение суток, но обнаружены «свежие» очаговые ишемические поражения головного мозга, рекомендуется ставить диагноз ишемического инсульта., (Easton D. с соавт., 2009). Выявление инфаркта головного мозга у пациента с предполагаемым ТИА повышает риск развития повторного инсульта. (Purroy F., 2004; Redgrave J. N. E., 2007).
В наблюдаемой группе пациентов с ТИА большинство инсультов развилось в течение первого месяца (первых 7 дней) с момента ТИА. Полученные данные согласуются с результатами других исследований, в которых отмечено, что у 10-15% больных, перенесших ТИА, в течение последующих 3 месяцев развивается инсульт, при этом от четверти до половины этих инсультов развивается в первые несколько суток (Easton D. et. al. 2009). В нашем исследовании отмечено, что риск развития инсульта был значительно выше у тех пациентов, у которых в период развития ТИА возникли моно - или гемипарезы. Роль парезов как важных критериев ТИА, показано в другом исследовании, в котором отмечено, что односторонняя слабость и (или) речевые нарушения значительно чаще наблюдаются при ТИА, чем при их напоминающих состояниях (Shah S. H.,et. al. 2007). Результаты проведенного исследования показали прогностическую ценность у пациентов с ТИА простой в клиническом отношении шкалы ABCD2, которая используется в Западной Европе и США для прогнозирования риска развития инсульта (Rothwell P. M. et. al. 2005; Ross M. A. et. al. 2007; Johnston S. C., Rothwell P. M. et. al. 2007). Выделение среди пациентов с ТИА группы высокого риска имеет прогностическое значение, обосновывает использование самых эффективных средств, включая и хирургическое лечение (каротидную эндартерэктомию) в ранние сроки с момента ТИА при наличии грубого стеноза (более 70% диаметра) внутренней сонной артерии.
В наблюдаемой нами группе больных не отмечено существенных различия по частоте инсульта у пациентов, перенесших ТИА в каротидном и вертебробазилярном бассейнах. В нескольких ранее проведенных исследованиях ( с соавт., 1997, 2006) отмечена низкая частота инсульта у пациентов, перенесших ТИА в вертебробазилярном бассейне, но, наш взгляд, это могло быть связано с включением в группу пациентов с ТИА пациентов, страдающих периферической вестибулопатией и имеющих низкий риск развития инсульта.
В нашем исследовании отмечено, что инсульты значительно (почти в шесть раз) чаще возникали у пациентов с существенными стенозами (более половины диаметра), чем у пациентов с отсутствием существенного стеноза сонных артерий. В другом исследовании установлено, что у пациентов с ТИА, имеющих существенный стеноз внечерепной или внутричерепной артерии, риск развития инсульта в течение 90 дней в три раза выше, чем у остальных пациентов (Purroy F. et. al. P 2006).
В наблюдаемой нами группе 2 пациентов, перенесших инсульт через несколько дней после ТИА на фоне приема аспирина, стали получать комбинацию плавикса и аспирина. Ни у одного из этих пациентов не развилось повторного инсульта, не отмечалось побочных эффектов от лечения. В настоящее время комбинация клопидогрела (плавикса) и аспирина представляет одну из наиболее сильных комбинаций антитромботических средств, но она не рекомендуется для широкого использования из-за высокого риска геморрагических осложнений (ESO, 2008). Однако назначение этой комбинации возможно в индивидуальных случаях, например, когда ишемические события возникают на фоне приема одного, что и было использовано у наблюдаемых нами больных.
Ни у одного из наблюдаемых нами пациентов не развилось инфаркта миокарда или приступа стенокардии. В существенной степени это могло быть вызвано тем, что пациенты получали лечение (анти тромбоцитарные средства, антигипертензивные средства, статины), которые предупреждают развитие сердечных заболеваний. Однако с увеличением времени с момента ТИА увеличивается частота сердечных заболеваний в сравнении с инсультами. Поэтому в течение 5 лет у пациентов, перенесших ТИА, инфаркт миокарда или внезапная сосудистая смерть возникают с той же частотой, что и инсульт. К сожалению, с увеличением времени с момента ТИА существенно снижается приверженность пациентов к регулярному приему лекарственных средств. Через год с момента ТИА только половина наблюдаемых нами пациентов продолжила регулярный прием лекарственных средств. Для повышения приверженности пациентов большое значение может иметь их диспансерное наблюдение по месту жительства, включение в льготный список всех лекарственных средств, эффективных для профилактики инсульта.
При анализе истории болезни пациентов, которые перенесли инсульт и в течение месяца и до развития инсульта перенесли ТИА, выяснилось, что у большинства (23 из 24) из них не проводилось профилактики возможного инсульта. Почти половина пациентов после эпизода ТИА не обратились к врачу. Полученные данные показывают низкую информированность пациентов о симптомах ТИА, риске инсульта при её развитии, а также типичность ситуации, когда пациент с ТИА не направляется в больницу по «Скорой медицинской помощи», у него не устанавливается диагноз врачами Скорой медицинской помощи» и ему не назначается эффективное лечение с целью профилактики инсульта.
В наблюдаемой нами группе пациентов, которые в течение года продолжили регулярный прием рекомендованных им антитромботических и антигипертензивных средств, не развилось ни одного инсульта. Все инсульты развились только у пациентов, отказавшихся от регулярного приема лекарственных средств, что согласуется с имеющимися данными об эффективности комплексной вторичной профилактики ишемического инсульта (Rothwell et. al. 2006).
В нашем исследовании у 167 больных, поступивших в стационар с направительным диагнозом транзиторная ишемическая атака, этот диагноз не подтвердился при дальнейшем обследовании. Несомненно, что большое значение в диагностике транзиторной ишемической атаки и исключении других заболеваний имеют методы КТ и МРТ головного мозга, однако даже наиболее информативные методы, такие как диффузионно-взвешенная МРТ, не всегда позволяют поставить точный диагноз. Поэтому диагноз всегда основывается на клинических данных, факторах риска транзиторной ишемической и исключении других заболеваний, для выявления которых могут потребоваться различные методы обследования.
Относительно часто врачами «скорой медицинской помощи» больным с ишемическим инсультом ошибочно ставится диагноз транзиторная ишемическая атака на основании легкой степени неврологических нарушений, что создает впечатление об отсутствии опасного для жизни заболевания. Одной из причин этому может быть недостаточная информированность врачей скорой помощи о симптомах транзиторной ишемической атаки.
Нередко больные, поступающие с направительным диагнозом «транзиторная ишемическая атака», предъявляют жалобы на головокружение. В таких случаях иногда ошибочно ставится диагноз транзиторная ишемическая атака в вертебрально-базилярном бассейне. Однако при тщательном обследовании больного в специализированном отделении обычно выявляется патология периферического вестибулярного аппарата. В нашем исследовании у значительной части (25,1%) больных, направленных с диагнозом транзиторная ишемическая атака, установлена патология периферического вестибулярного аппарата. К сожалению, врачам плохо известны причины головокружения, поэтому оно нередко ошибочно расценивается как острое нарушение мозгового кровообращения. В то же время транзиторная ишемическая атака в вертебробазилярной системе крайне редко проявляется только изолированным вестибулярным головокружением, но это следует учитывать у больных пожилого возраста с высоким риском ишемического нарушения мозгового кровообращения и с первым в жизни приступом системного головокружения (Rothwell P. M., Johnston C. 2006).
В нашей стране большинство пожилых больных, имеющих факторы риска развития транзиторной ишемической атаки (артериальная гипертония, ишемическая болезнь сердца, сахарный диабет), госпитализируются в неврологический стационар при остром развитии ухудшения самочувствия, общей слабости и (или) неустойчивости при ходьбе либо падении, нарушения памяти и других когнитивных функций. Даже если нейровизуализация таким больным приводится, обычно выявляются единичные «немые» лакунарные инфаркты и у всех больных – легкий или умеренный лейкоареоз. Таким больным ставится диагноз ишемический инсульт при наличии на МРТ или КТ ишемических очагов или часто диагноз транзиторная ишемическая атака при отсутствии ишемических очагов на КТ или МРТ. В нашем исследовании эта группа больных с хроническим цереброваскулярным заболеванием составила 20.4% (по отношению ко всем больным, направленным с диагнозом транзиторная ишемическая атака). Очень важным является проведение таким больным нейропсихологического обследования, выявляющего когнитивные расстройства. Во всех случаях обследование больных позволяет установить правильный диагноз и назначить лечение, направленное на профилактику развития инсульта, других сердечно-сосудистых нарушений и прогрессирования когнитивных нарушений.
Таким образом, результаты проведенного обследования показали широкий спектр заболеваний, которые могут напоминать ТИА, что следует учитывать при дифференциальном диагнозе ТИА. Дифференциальный диагноз ТИА во многом сходен с дифференциальным диагнозом ишемического инсульта (Воронцов, 2009), что неудивительно, учитывая общность патогенеза и клинических проявлений этих заболеваний. Наибольшую сложность дифференциального диагноза ТИА, на наш взгляд, возникает в случае периферической вестибулопатии и дисциркуляторной энцефалопатии.
К сожалению, в настоящее время в нашей стране значительная часть пациентов (во многих больницах большинство пациентов), направляемых в больницу с направительным диагнозом ТИА, не проходят отоневрологического обследования, необходимого для выявления периферической вестибулопатии, и оценки высших психических функций, необходимой для диагностики когнитивных нарушений.
Знание симптомов и диагностики заболеваний, проявляющихся преходящими неврологическими нарушениями, помогает в дифференциальном диагнозе ТИА и других заболеваний и способствует качественной клинической практике. (Easton D. et. al.2009).Это позволяет диагностировать инсульт или ТИА и на этой основе провести эффективную профилактику повторного инсульта, а также исключить другие заболевания (опухоль головного мозга, рассеянный склероз, травматическую внутричерепную гематому и другие), которые могут проявляться преходящими неврологическими нарушениями. В случаях подозрения на вестибулопатию необходимо проведение отоневрологического обследования. Все пациенты пожилого возраста, направляемые в больницу с диагнозом ТИА (и с другими диагнозами) нуждаются в исследовании высших психических функций для выявления возможных когнитивных нарушений.
Поэтому необходимо улучшение технического обеспечения больниц, принимающих пациентов с ишемическим инсультом и ТИА, что позволит избежать многих ошибок в диагнозе и ведении пациентов, направляемых в больницу по экстренным показаниям с направительным диагнозом ТИА.
Выводы
1. Транзиторные ишемические атаки значительно чаще возникают в каротидном, чем в вертебробазилярном бассейне. Нередко транзиторные ишемические атаки в вертебробазилярном бассейне ошибочно диагностируются у пациентов с периферической вестибулопатией.
2. Высокую прогностическую ценность у пациентов, перенесших транзиторную ишемическую атаку, имеет шкала ABCD2 (возраст, артериальная гипертония, наличие пареза и (или) афазии, длительность симптомов более 60 минут, сахарный диабет). Риск повторного ишемического инсульта существенно возрастает при наличии существенного стеноза (более половины диаметра) внутренней сонной артерии.
3. Большинство ишемических инсультов у больных, перенесших транзиторную ишемическую атаку, происходит в первый месяц с момента заболевания, особенно в течение первой недели, что указывает на необходимость как можно более раннего начала вторичной профилактики ишемического инсульта.
4. Значительная часть (80%) больных, направляемых в больницу с диагнозом транзиторная ишемическая атака, имеют другие заболевания, среди которых наиболее часто встречаются периферическая вестибулопатия, дисметаболические энцефалопатии и хронические цереброваскулярные заболевания, проявляющиеся когнитивными расстройствами.
5. Пациенты и врачи «Скорой медицинской помощи» плохо информированы о факторах риска, симптомах и прогнозе транзиторной ишемической атаки, что указывает на необходимость более широкой информации населения и врачей.
6. У пациентов, перенесших транзиторную ишемическую атаку, постепенно снижается приверженность к регулярному приему лекарственных средств, что указывает на целесообразность длительного диспансерного наблюдения этой группы пациентов.
Практические рекомендации
При обследовании пациентов, направляемых в больницу с диагнозом «Транзиторная ишемическая атака», необходимо учитывать высокую вероятность других заболеваний, проявляющихся сходными с симптомами транзиторной ишемической атаки. В случае негативных результатов (в отношении транзиторной ишемической атаки) следует проводить тщательный поиск других заболеваний, среди которых часто встречаются заболевания периферического вестибулярного аппарата (необходимо отоневрологическое обследование) и хронические цереброваскулярные заболевания (необходимо нейропсихологическое обследование).
Во всех случаях неясной причины транзиторной ишемической атаки необходимо тщательное обследование пациента для выявления поражения внечерепных и внутричерепных артерий (дуплексное сканирование, транскраниальная доплерография, МР-ангиография, КТ-ангиография) и источников кардиогенной эмболии (трансторакальная ЭхоКГ, трансэзофагальная ЭхоКГ), которые представляют частые причины очаговой ишемии головного мозга.
Необходима информация населения и врачей «Скорой медицинской помощи» о симптомах транзиторной ишемической атаки и возможности его эффективного лечения в ранние сроки, что может привести к увеличению числа больных, госпитализируемых в ранние сроки заболевания, что намного улучшит результаты лечения. Целесообразна информация населения о факторах риска транзиторной ишемической атаки, возможности существенного снижения риска при коррекции факторов риска, а также эффективности лечения, направленной на профилактику инсульта.
Необходимо улучшение диспансерного наблюдения больных, перенесших транзиторная ишемическая атака, с целью повышения приверженности пациентов к длительной профилактической терапии и коррекции факторов риска, представляющих эффективное направление профилактики повторного инсульта, инфаркта миокарда и других сосудистых заболеваний.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. А, Фатеева ишемическая атака и гипертонический криз. // Клиническая геронтология - 2009. - №С. 3-12.
2. А, Прогноз при транзиторных ишемических атаках по результатом годичного наблюдения. // Неврологический журнал – 2011.-№ 2. – С. 23-26.
3. А, Транзиторные ишемические атаки. // Неврологический журнал – 2011.-№ 3. – С. 4-9.
4. А, Патогенез, клиника, диагноз, прогноз и лечение транзиторной ишемической атаки // Болезни сердца и сосудов – 2011 – № 2. – С. 4-8.



