По результатам проведенных нами исследований, на основе рекомендованного алгоритма (Ассоциация по СН, 1998г, 2009г) диагностики диастолической сердечной недостаточности с сохраненной или умеренно сниженной функцией ЛЖ, предложены дополнительные диагностические критерии, внесенные в приводимый алгоритм.
Алгоритм клинической диагностики ДХСН
![]() Клиническая картина ХСН
Клиническая картина ХСН
Нормальное или незначительное снижение систолической функции ЛЖ:
![]() ФВЛЖ>50% и иКДР < 3,2см/м2 или иКДО < 97мл/м2
ФВЛЖ>50% и иКДР < 3,2см/м2 или иКДО < 97мл/м2
![]() признаки нарушения расслабления ЛЖ, наполнения, растяжимости в диастолу и жесткости миокарда
признаки нарушения расслабления ЛЖ, наполнения, растяжимости в диастолу и жесткости миокарда
Допплер ЭХОКГ
(по данным ТМДП и потока в легочных венах)
![]()
![]()
Размер ЛП>40мл DT <50 лет 160 –220 м/с PVA>/=0,35
Или ГЛЖ DT >50 лет >280 м/с PVAdur – MVAdur >/= 30mc Ve/Va >50 лет < 0,5 PVS/PVD > 50лет < 0,75
IVRT>50лет>150мс
![]() IVRT < 50лет>100мс
IVRT < 50лет>100мс
Диастолическая сердечная недостаточность
Нами оценено качество жизни пациентов до и через 1 год после операции при помощи Миннесотского опросника; 21 пункт вопросов сгруппированы в 4 шкалы: физическое функционирование, жизнеспособность, социальное функционирование и психическое здоровье. Чем выше показатель баллов, тем хуже оценка по выбранной шкале. Показатели шкал физического функционирования и общего здоровья варьируют от 0 до 30 баллов, а шкал социального функционирования и психического здоровья – от 0 до 20 баллов. Опросник предлагалось заполнить пациентам до КШ и через год после операции.
р=0,0001 р=0,0001
![]()
![]() Как показали результаты общее качество жизни в целом улучшилось (рис.1) как у пациентов без ИМ в анамнезе (с 16,3 до 5,1, р<0,001), так и у пациентов, перенесших ИМ (с 21,4 до 8,08, р<0,001).
Как показали результаты общее качество жизни в целом улучшилось (рис.1) как у пациентов без ИМ в анамнезе (с 16,3 до 5,1, р<0,001), так и у пациентов, перенесших ИМ (с 21,4 до 8,08, р<0,001).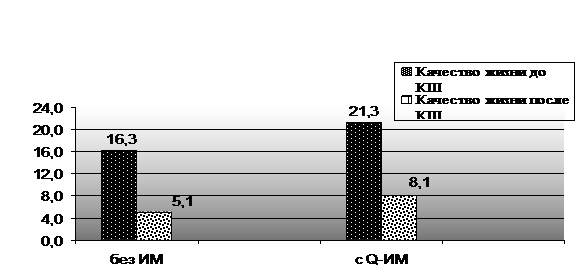
Рис.1. Динамика общего уровня качества жизни у больных после КШ (n=74)
Исходно до КШ (рис.2) физическое функционирование у больных с ИМ в анамнезе было хуже, чем у пациентов другой группы (9,7 против 7,8 баллов, р<0,05). Несмотря на значительную положительную динамику через 1 год после КШ в каждой из двух групп уровень физического функционирования у больных с ИМ оставался более низким, в сравнении с пациентами без ИМ (3,5 баллов против 1,6 баллов, р<0,05). Для более точной объективной оценки клинического состояния использовали тест 6-минутной ходьбы (ТШХ). Оказалось, что у больных без ИМ при ненарушенной диастолической функции ТШХ до операции был лучшим (составил 442,1 м) по сравнению с тестом у пациентов с диастолической дисфункцией «ригидного» и «псевдонормального» типа, (422,8 м и 417,1 м, р<0,05). Через 1 год после КШ показатели физической толерантности по данным ТШХ значительно улучшились у оперированных с нормальной диастолической функцией (с 442,1 м до 507,2 м, р<0,05), «ригидным» типом ДДЛЖ (с 422,8 м до 510,3 м, р<0,01) и в меньшей степени у больных с «псевдонормальным» типом ДДЛЖ (417,1 до 471,1 м р<0,01).
У пациентов с постинфарктным кардиосклерозом, имеющих «ригидный» тип ДДЛЖ ТШХ был выше, чем у пациентов с «псевдонормальным» типом, как до операции (390,4 м против 372,4 м, р<0,05), так и к концу 1-го года после КШ (463,2 м против 441,1 м, р<0,05). Таким образом, после КШ у всех пациентов, даже при сохранявшейся диастолической дисфункции, возрастала толерантность к физическим нагрузкам.
Р<0,05 Р<0,05
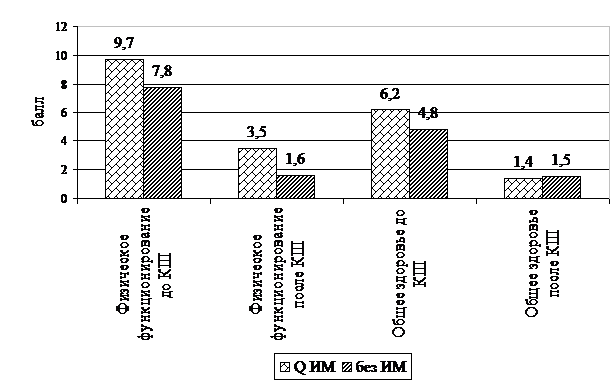
Рис.2. Динамика уровней физического функционирования и общего здоровья у больных после КШ (n=74).
Р<0,05 Р<0,05
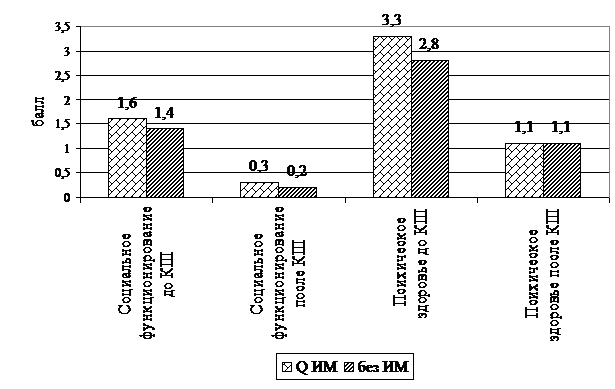
Рис.3. Динамика уровней социального функционирования и психического здоровья у больных после КШ (n=74).
До КШ общее здоровье у больных с ИМ было хуже, чем у пациентов без ИМ в анамнезе (6,2 баллов против 4,8 баллов, р<0,05). Но через 1 год после КШ различия между группами по уровню общего здоровья нивелировались (1,4 баллов против 1,5 баллов).
Несмотря на значительную положительную динамику уровня социального функционирования через 1 год после КШ (рис.3) у больных двух групп достоверных различий не отмечено.
До КШ психическое здоровье у больных с ИМ в анамнезе было хуже, чем у пациентов без ИМ (3,3 баллов против 2,8, баллов р<0,05). Но через 1 год после КШ различия между группами по уровню психического здоровья нивелировались.
В практическом применении Миннесотский опросник приобретает самостоятельное значение в оценке эффективности не только хирургического, но и медикаментозного лечения больных ХСН, о чем свидетельствуют сообщения В и соав. (2009) , применившими экспресс-оценку качества жизни у больных ХСН на основе компьютерно – адаптированного Миннесотского опросника.
После КШ отказались от курения половина курильщиков среди больных с постинфарктным кардиосклерозом, а в группе пациентов без ИМ число курильщиков уменьшилось лишь на 6,7%. Избыточная масса тела сохранялась у 89,4% пациентов без ИМ в анамнезе и у 88,6% больных с ИМ. Независимо от наличия ИМ в анамнезе дислипидемия была выявлена в 100% случаев. Достоверных различий между показателями липидного спектра между группами не было. Статины принимали все пациенты. В течение 1-года после КШ оптимальный уровень липидограммы (ХС, ТГ, ХС ЛПНП, ХСЛПВП) был достигнут у 50% больных без ИМ в анамнезе и 47,7% пациентов с ИМ.
Методом множественной линейной пошаговой регрессии установлено, что предикторами улучшения уровня качества жизни через 1 год после КШ являются: низкий уровень ФК ХСН (I ФК – 3,2баллов; IIФК – 8,2баллов), меньший возраст пациента (r=0,42). Коэффициент детерминации 0,57 и р<0,05 указывает на достоверную значимость модели.
Анализ состояния трудоспособности больных до операции свидетельствовал о том, что 45% пациентов занимались физическим трудом, 18,5 % умственным трудом и 36,5% пациентов не работали.
До операции у больных II группа инвалидности была установлена у,9%) пациентов и III группа инвалидности – у,4%). У больных с ИМ в сравнении с пациентами без ИМ преобладала II группа, что связано с тяжестью течения процесса, его осложнений. В первый год после оперативного вмешательства частично реабилитированы (переведены из II группы инвалидности в III группу) 8 больных и III группа была снята у 2-х пациентов. К труду вернулись 49 пациентов (75,4%), что указывает на эффективность, как оперативного вмешательства, так и реабилитационных мероприятий.

Таким образом, в результате исследования поставленная цель была достигнута, задачи решены, что позволяет сделать выводы.
Выводы
1. У всех 74 пациентов ИБС до операции коронарного шунтирования были выявлены признаки ХСН, преимущественно II ФК (64,8%) с сохраненной фракцией выброса (ФВ%).Через год клинические проявления ХСН уменьшились, снизилась доля II ФК ХСН с 64,8% до 24,3%, но возросла доля I ФК ХСН с 33,9% до 75,7%, возросла толерантность к физическим нагрузкам.
2. Прогрессирование сердечной недостаточности после операции отмечено у 9,4% больных, с постинфарктным кардиосклерозом. Предикторами нарастания сердечной недостаточности явились: сохранявшийся избыточный вес (высокий ИМТ), недостаточная коррекция артериальной гипертензии и давность АГ(> 12лет), давность ИБС(>5 лет); по ЭХОКГ: снижение фракции изгнания и увеличение диастолического размера левого желудочка.
3. Диастолическая дисфункция сердца различной степени тяжести была выявлена в 85,2% больных ишемической болезнью сердца. У пациентов без инфаркта миокарда в 43,3% случаев диагностировался «ригидный» тип, а у больных с постинфарктным кардиосклерозом в 52,2% случаев имелся более тяжелый «псевдонормальный» тип диастолической дисфункции левого желудочка. После реваскуляризации миокарда в течение первого года диастолическая дисфункция сохранялась, но степень её тяжести уменьшилась «псевдонормальный» тип у 29,3% перешел в «ригидный».
4. После реваскуляризации изменились типы ремоделирования переход концентрического ремоделирования в нормальный тип произошел в 18 % случаев независимо от варианта поражения. Сохранялось адаптивное ремоделирование миокарда.
5. Качество жизни после коронарного шунтирования улучшилось у всех пациентов независимо от варианта поражения миокарда. Предикторами улучшения качества жизни явились: устранение стенокардии, снижение ФК ХСН, уменьшение степени тяжести диастолической дисфункции, молодой возраст пациента. Трудоспособность была восстановлена у 75,4% больных, среди которых преобладали больные без инфаркта миокарда в анамнезе.
Практические рекомендации
1. Терапевтам и кардиологам своевременно решать вопросы о показаниях и подготовке больных ИБС к операции реваскуляризации миокарда, добиваясь наиболее полной коррекции устранимых факторов риска (артериальной гипертензии, избыточной массы тела, липидограммы).
2. Терапевтам и кардиологам, наблюдающим больных ИБС после коронарного шунтирования ежегодно регистрировать динамику ремоделирования миокарда с оценкой систолической и диастолической функции левого желудочка методом ЭХОКГ.
3. При диспансерном наблюдении участковыми терапевтами больных ИБС и хронической сердечной недостаточностью использовать шкалы оценки клинического состояния (ШОКС) модификации (2000) и тест с шестиминутной ходьбой (ТШХ) для оценки качества реабилитации.
4. На амбулаторном этапе наблюдения участковым терапевтам контролировать уровень артериального давления и корригировать его, особенно у больных с постинфарктным кардиосклерозом после коронарного шунтирования с целью профилактики прогрессирования хронической сердечной недостаточности.
5. У больных с ХСН на фоне ИБС использовать Миннесотский опросник для оценки эффективности проведения лечебных и реабилитационных мероприятий.
Список научных работ,
опубликованных по теме диссертации
1. Черноземова функция левого желудочка у больных, перенесших операцию коронарного шунтирования /, , // Бюл. СГМУ. – 2005. – №2. – С. 247–248.
2. Черноземова диастолической дисфункции миокарда у больных, перенесших коронарное шунтирование / , , //Актуальные проблемы современной науки: Труды 3-го Междунар. форума молодых ученых и студентов. – Самара, 2007. – С. 134–137.
3. Хлопина артериальной гипертонии на процессы ремоделирования левого желудочка после коронарного шунтирования / , , /Артериальная гипертония и предупреждение сердечно-сосудистых катастроф: материалы Всерос. науч.-практ. конф. – Вологда, 2007. – С.96–98
4. Черноземова функционального состояния миокарда у больных после коронарного шунтирования /, , //Вестник Поморского университета. – 2008. – №3. – С.25–28.
5. Черноземова и качество жизни больных перенесших коронарное щунтирование на работающем сердце /, , // Бюл. СГМУ. – 2008. – №11. – стр. 246 – 247.
6. В. Влияние различной степени поражения миокарда на диастолическую функцию левого желудочка у больных, перенесших коронарное шунтирование //, Е. Н Шацова // Экология человека.– 2008. – №12. – стр.40 – 43.
7. Динамическое наблюдение больных после коронарного шунтирования на диспансерно-поликлиническом этапе: Метод. рекомендации /Север. гос. мед. ун-т. каф. поликл. терапии.; Сост.: , , – Архангельск, 2008, 23 с.
8. Диастолическая дисфункция и ремоделирование миокарда у больных после коронарного шунтирования: Метод. рекомендации / Север. гос. мед. ун-т. Каф. поликл. терапия; Сост.: , , – Архангельск, 2009, 32 с.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 |


