«УТВЕРЖДАЮ»
Зав. кафедрой госпитальной хирургии
ГОУ ВПО «ПГМА им. ак. »
проф.
« » 2007 г.
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
для проведения практического занятия по хирургии
на тему «ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЖЕЛТУХ»
(для студентов V курса лечебного факультета)
2007 г
СОДЕРЖАНИЕ
Сущность патологии
За последние десятилетия как в нашей стране, так и за рубежом, наметилась тенденция к увеличению числа больных с патологией печени и желчных путей. Соответственно участились осложнения, среди которых одно из первых мест занимает желтуха.
Повышение уровня желчных пигментов в сыворотке крови может повлечь за собой такие тяжелые нарушения в организме, как холемия с нарушениями свертываемости крови, дистрофия внутренних органов с последующей полиорганной недостаточностью, энцефалопатия. Таким образом, будучи, с одной стороны, признаком заболевания, с другой - желтуха развивается в патологическое состояние (имеющее свою клиническую картину и лабораторные признаки), естественная история которого может привести к тяжелому, а иногда и к летальному исходу.
Дифференциальная диагностика желтух остается сложной задачей. Функциональные или биохимические тесты, инструментальные исследования не дают полной гарантии успеха. Постановка диагноза заболеваний, сопровождающихся желтухой, в настоящее время возможна при сопоставлении результатов многочисленных исследований. Это, в свою очередь, требует создания алгоритма действий на основе современных методик. Такая схема, разработанная на базе многочисленных наблюдений, предложена в данных рекомендациях. Основа схемы - классификация желтух по патогенетическому принципу.
Клиническая и топографическая анатомия печени. Физиология печени
Современные представления об ультраструктуре печени базируются на изучении ее строения под электронным микроскопом. Известно, что ткань печени представляет собой симпласт из пластинок, состоящих из 1-2 рядов гепатоцитов, между которыми располагаются желчные капилляры. Последние не имеют собственной стенки и образуются при сопоставлении бороздок на смежных гепатоцитах, покрыты микроворсинками и имеют замыкающие пластинки, плотно изолирующие просвет капилляра, диаметр которого в норме составляет от 0.5 до 1,0 мкм. Между пластинками располагаются кровеносные капилляры (синусоиды), имеющие собственную стенку, состоящую из ретикудоэндотелиальных клеток. Между последними и мембраной гепатоцитов, также покрытой микроворсинками, располагается пространство Диссе. Таким образом, гепатоцит имеет два полюса: синусоидальный, на котором происходит всасывание веществ из кровеносного русла, и экскреторный, где выделяются компоненты желчи из печеночной клетки в просвет желчного капилляра. Капилляры сливаются в коллекторы, впадающие в холангиолы, а они. в свою очередь, переходят к протоки портальных полей. Полюсные мембраны покрыты микроворсинками, за счет которых значительно увеличивается поверхность, а сами ворсинки обладают двигательной способностью (рис.1). Одной из главных функций печени считается образование желчи. Основные ее компоненты - билирубин, холестерин, желчные кислоты, фосфолипиды. Экскреция желчи из гепатоцита осуществляется за счет секреторного давления при осмотическом градиенте между клеткой и просветом желчного капилляра, энергетических процессов на мембране с участием ферментов типа гидролаз (кислой и щелочной фосфатазы) и жирорастворимых витаминов, с помощью АТФ-азы, осмотически активных желчных кислот, неорганической ионной помпы (К+, Nа+) и механической помпы в результате двигательной активности микроворсинок.
Нарушения описанного «секреторного каскада» на выделительном полюсе гепатоцита влекут за собой развитие холестаза, который принято разделять на внутри - и внепеченочный.
При внутрипеченочном холестазе вследствие деструкции клетки в случае первичных поражений гепатоцитов при холестатическом вирусном гепатите, первичном билиарном циррозе, склерозирующем холангите. лекарственном холестазе, алкогольном гепатите проницаемость мембран нарушается, что может относиться к всасывающему и выделительному полюсу. Особую роль в этом играют желчные кислоты типа литохолевых. Нарушения секреции и оттока желчи вызывают накопление компонентов желчи в крови, жидкостях организма и цитоплазме гепатоцитов, что влечет за собой «отравляющий эффект», желтуху, изменения биохимических показателей. Морфологические признаки внутрипеченочного холестаза - накопление глыбок пигмента в цитоплазме клеток и расширение желчных капилляров.
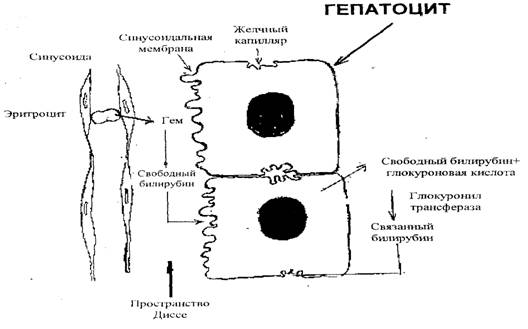
Рис. 1. Схема конъюгации билирубина
Внепеченочный холестаз развивается при возникновении препятствия оттоку желчи на протяжении билиарной системы. Это может произойти при опухолевой обструкции, закупорке камнями, Рубцовых сужениях и т. п. Внепеченочный холестаз вначале выявляется симптоматикой нарушений оттока желчи, а уже вторично страдают гепатоциты. Желтуха носит стойкий и прогрессирующий характер. Функциональные пробы в начальном периоде свидетельствуют только о задержке выделения желчи. Морфологические изменения вначале обнаруживаются в виде резкого расширения желчных капилляров с желчными тромбами в них, пролиферации желчных протоков портальных нолей и только в последующем начинаются дистрофические .изменения в гепатоцитах вторичного характера.
Желтуха является критерием нарушений пигментного обмена. который в норме осуществляется путем образования: в клетках РЭС непрямого билирубина из тема. Непрямой билирубин попадает в свободный кровоток после выхода гемоглобина из эритроцитов при их распаде и отщепления тема, содержащего порфириновые образования и железо. Непрямой (несвязанный, свободный) билирубин нерастворим в воде, но хорошо растворим в жирах. Этим свойством обусловлена его токсичность воздействия на все мембраны, которые в животных клетках имеют липидный слой. Тем же объясняются и тяжелые энцефалопатии, так как головной мозг содержит большое количество жира.
Выведение свободного билирубина через почки невозможно (ахолурия) вследствие нерастворимости его в воде. Таким образом, его избыточное количество влечет за собой токсический эффект. Обезвреживание непрямого билирубина состоит в превращении в растворимую форму (прямого билирубина) путем соединения с одной или двумя молекулами глюкуроновой кислоты и образованием моно- или диглюкуронид. Это происходит в гепатоцитах с помощью фермента глюкуронилтрансферазы. Конъюгированный билирубин поступает в просвет желчного капилляра. Он растворим в воде, и избыток его выводится через почки (холурия).
Различные патологические процессы на разных этапах могут нарушить схему пигментного обмена. Это отражено в современной патогенетической классификации желтух на основе авторской классификации -Григоровой (1967). Она, как нам кажется, более удобна для клиницистов.
Патогенетическая классификация желтух (-Григорова)

На пути преобразования тема нарушения могут произойти, прежде всего, при повышении распада эритроцитов, т. е. различных гемолитических процессах (1-й тип, 1-й вид). К ним относятся гемотрансфузионные осложнения, токсические воздействия, патология эритроцитарного ростка (болезнь Минковского-Шоффара, серпо-видноклеточная анемия), аутоиммунная тромбоцитопения и др. 11ри этих заболеваниях в сыворотке крови повышается уровень непрямого билирубина. В моче пигмент отсутствует.
Следующий этап - захват и конъюгация свободного билирубина - может быть нарушен в связи с отсутствием ферментов на синусоидальном полюсе гепатоцита (1-й тип, 2.1 вид), а также в результате нарушения процесса конъюгации при отсутствии глюкуронилтрансферазы или глюкуроновой кислоты (1-й тип, 2.2 вид). Ферментопатия носит название болезни Жильбера. Уровень билирубина при ней также повышается за счет свободной фракции, и моча не содержит пигментов.
Дальнейшие нарушения могут произойти, когда конъюгация билирубина завершилась, но предстоит его экскреция в желчный капилляр. Этот процесс остается неосуществленным при блокаде клеточной мембраны в результате снижения активности ферментов и нарушения ее проницаемости (2-й тип, 2.3 вид), что может быть обусловлено воздействием метилтестостерона и другими гормонами и лекарственными веществами, и встречается при болезни Ротора. С этого уровня в сыворотке крови преобладает прямой (конъюгированный) билирубин, а моча делается окрашенной.
Первичные повреждения гепатоцитов вирусами, токсинами, в том числе лекарствами и алкоголем, влекут за собой повреждение клеточных структур и мембран на обоих полюсах клетки, что сопровождается вторичным нарушение транспорта пигментов в билиарный тракт и нарушениями химического состава желчи(2-й тип, 3-й вид).
Последней ступенью в процессе желчевыделения являются желчные пуги, где могут возникнуть препятствия на разных уровнях при рубцовых стриктурах, закупорке камнем, опухолевой обструкции (2-й тип,. 4-й вид). Повышение давления в протоках ведет за собой его повышение и в желчных капиллярах, что препятствует экскреции: желчи из гепатоцита в желчный капилляр.
В условиях, когда блокирована каналикулярная мембрана (2-й тип) в функционирующей клетке, о чем свидетельствует наличие конъюгированного билирубина, основные компоненты желчи не мо-1уг проникнуть через мембрану желчного капилляра в его просвет, и меняют направление в сторону синусоидального полюса, откуда попадают в сосудистый сектор. Таким образом, изменяется функциональная полярность гепатоцита. В сыворотке крови повышается содержание прямого билирубина и других компонентов желчи. Очевидно, что ключ к патогенезу желтухи при гепатите, желчнокаменной болезни и опухолевой обструкции следует искать в изменениях каналикулярной мембраны гепатоцита.
Как видно из сопоставления схемы обмена билирубина с патогенетической классификацией желтух, различить вид пигмента возможно по цвету мочи. Это сразу позволяет разделить заболевания на два типа. Первый - с преобладанием в сыворотке крови непрямого билирубина и ахолурией включает в себя спектр патологии, подлежащей терапевтическому лечению, и, возможно, в качестве заключительного этапа - спленэктомию. Ко второму типу - с повышением уровня прямого билирубина и холурией - относятся заболевания, принадлежащие компетенции хирурга. В дальнейшем речь пойдет именно о втором типе заболевания.
Дифференциальная диагностика
Дифференциальную диагностику желтух рационально проводить по заболеваниям, которые ею сопровождаются. Основные положения выглядят следующим образом:
- гепатит протекает на фоне патологических изменений в паренхиме и недостаточности функций печени при нормальной проходимости желчных путей;
- опухолевая обструкция проявляется полной непроходимостью
желчных протоков па фоне первично неизмененной печени;
- желчнокаменная болезнь, как правило, развивается на фоне
хронического гепатита с печеночной недостаточностью, которая
усугубляется возникновением желчной гипертензии и преходящими
нарушениями оттока желчи.
Алгоритм дифференциальной диагностики желтух начинается с анализа жалоб больного, при этом следует выделить болевой синдром и синдром недостаточности функций печени.
Боли в животе имеют в постановке диагноза ведущее значение, поскольку их характер позволяет судить о патологическом процессе. Тупые постоянные боли преобладают у больных с опухолевой обструкцией, гнойным процессом в желчных путях и гепатитом. Они обусловлены растяжением глиссоновой капсулы при быстром увеличении объема органа в связи с сосудистой и желчной гипертензией, перивисцеритом.
Приступы печеночной колики возникают при острой обструкции желчных путей камнем или слизистой пробкой в результате спазма сфинктеров Одди или Люткенса и снимаются спазмолитиками. Начало приступа чаще всего связано с нарушением диеты или физической нагрузкой, что, как и ночные боли, характерно для желчнокаменной болезни. Болям сопутствует затруднение вдоха, тошнота, рвота, не снимающая боли, подъем температуры тела, иногда потемнение мочи. Если лихорадка выше 38° и держится после прекращения болей, следует рассматривать это как признак гнойного воспаления в желчных путях. Локализация препятствия может быть определена по иррадиации болей. Для холецистопатии характерно отражение по ходу правого диафрагмалъного нерва. При нарушении или отсутствии моторной функции желчного пузыря колик нет. Отраженная боль в пояснице возникает при патологии дистального отдела желчевыводящих путей. В случае впадения общего желчного и панкреатического протоков в одну ампулу боль носит опоясывающий характер. При холелитиазе боли иногда иррадиируют в левую половину груди и сердце (симптом Боткина). Боли в животе отсутствуют, когда патологический процесс локализуется в воротах печени или выше места впадения пузырного протока, и имеют неопределенный характер при уровне опухолевой обструкции ниже слияния пузырного протока с холедохом (рис. 2).
Таким образом, болевой синдром четко связан с появлением желтухи при холелитиазе, а опухолевая обструкция такой зависимости не имеет.
Вторым по важности в диагностике следует считать синдром гепатоцеллюлярной недостаточности, который выражается в симптоматике нарушений детоксикации (общей слабости, головных болях, утомляемости, субфебрилитете, миалгиях и артралгиях) и билиарной недостаточности в результате нарушений химического состава желчи или дискинезии желчных путей, что сопровождается ухудшением аппетита, непереносимостью жира, тошнотой, метеоризмом, диспепсией. Тяжесть интоксикации определяется степенью поражения гепатоцитов. Первичные заболевания печени - гепатит, цирроз, лекарственные гепатозы, на фоне которых могут сформироваться камни, сопровождаются выраженной симптоматикой недостаточности. У больных с опухолевой обструкцией на фоне неизмененной печени в ранние сроки желтухи проявлений интоксикации практически нет. Она развивается позже, когда вторично страдают клетки печени. Следует обратить внимание на повышенную кровоточивость, которая может возникнуть как при нарушениях свертываемости крови, гак и вследствие повышения проницаемости сосудистых стенок при холемии.
Среди прочих жалоб необходимо обратить внимание на кожный зуд, который сопровождает поражения канальцевой системы на любом уровне, светлый стул и потемнение мочи, что соответствует нарушению оттока желчи с преобладанием в сыворотке крови прямого билирубина.
Из данных анамнеза для дифференциальной диагностики желтух важны как общая длительность заболевания, так и время появления желтухи. Длительное течение заболевания с кратковременными желтухами в связи с болевыми приступами характерно для желчнокаменной болезни. В этих случаях целесообразно выяснить возможную причину первичной патологии печени в прошлом (вирусный или лекарственно инициированный гепатит, производственные вредности и т. п.) Для опухолевой обструкции характерно внезапное появление желтухи на фоне благополучного состояния, особенно у никогда ранее не болевших пациентов. Важное значение имеют указания на имеющиеся системные поражения (полиартрит, хронический нефрит, лимфогранулематоз, системную красную волчанку), которые протекают с вовлечением печени.
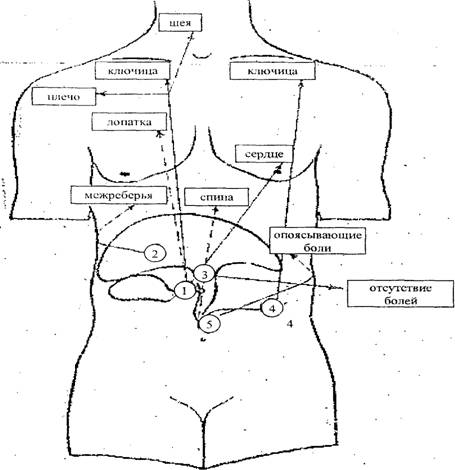
Рис. 2. Схема иррадиации болей
Локализация патологического процесса:
1 – пузырный проток;
2 – глиссонова капсула;
3 – дельта печеночных протоков;
4 – вирсунгов проток;
5 – фатеров сосок
→направление иррадиации болей
область иррадиации (висцерокутанная зона)
Опорные данные для дифференциальной диагностики можно получить при объективном исследовании. Оценивая оттенок желтухи, следует учитывать, что гемолитические процессы придают коже канареечный цвет. Зеленоватый тон имеет желтуха у больных опухолями поджелудочной железы, однако этот признак должен быть принят во внимание только в ранние сроки заболевания. Через месяц желтуха любого происхождения приобретает зеленоватый опенок в результате превращения билирубина в биливердин. Шафрановый цвет кожи свидетельствует о быстром развитии печеночной недостаточности.
Размеры печени увеличиваются при остром гнойном процессе, т. е. при холангите, когда определяется триада Шарко - большая плотная болезненная печень, гектическая температура и желтуха. Также гепатомегалия обнаруживается у больных с опухолевой обструкцией желчных путей и сосудистой гипертензией. Желчнокаменная болезнь не влечет за собой увеличения органа из-за фиброзного процесса в портальных трактах.
Размеры желчного пузыря зависят от давления в протоках и его просвете. Острый гнойный процесс сопровождается увеличением пузыря. Большой безболезненный подвижный желчный пузырь прощупывается у больных с дистально расположенной опухолью гепатопанкреатодуоденальной зоны (симптом Курвуазье). При проксимальной локализации опухоли желчный пузырь спавшийся и иногда уменьшен в размерах.
Цирротические изменения в печени влекут за собой развитие общеизвестных симптомов портальной гипертензии.
Таким образом, анализ клинических данных и анамнеза позволяет поставить предварительный диагноз. Типичная желчная колика, повторяющаяся на протяжении длительного времени, кратковременные желтухи после болей, различной степени недостаточность функций печени без увеличения ее размеров, а также размеров желчного пузыря - обычно свидетельствуют в пользу желчнокаменной болезни. Неопределенные боли, короткий анамнез, прогрессирующая желтуха, увеличение печени и желчного пузыря без выраженных проявлений печеночной недостаточности - позволяют предположить опухоль панкреатодуоденальной зоны. Проксимальные опухоли протекают без болевого синдрома, без интоксикации и увеличения желчного пузыря. В результате желчной гипертензии печень может оказаться увеличенной.
Кроме того, общий анализ крови может свидетельствовать о гнойном процессе в желчных путях.
При хроническом гепатите, на фоне которого протекает желчнокаменная болезнь, могут возникнуть явления гиперспленизма, поэтому обнаруживается анемия, лейкопения, тромбоцитопения. Лимфоцитоз соответствует аутоиммунному характеру процесса в печени, а повышение СОЭ свидетельствует об активности этого процесса. Опухолевая обструкция желчных путей сопровождается умеренной воспалительной реакцией, повышенной СОЭ, что объясняется параканкрозным воспалительным комплексом. В запущенных случаях развивается анемия.
Биохимические сдвиги в сыворотке крови принято рассматривать по синдромам.
О синдроме холестаза свидетельствует повышение уровня общего и прямого билирубина, холестерина, фосфолипидов и желчных кислот, повышение активности щелочной фосфатазы и гамма-глютаматтранспептидазы в сыворотке крови.
Синдром недостаточности функций печени оценивают по снижению содержания альбуминов, протромбина, холестерина и повышению уровня непрямого билирубина в крови, а также по нарушениям свертывающей системы.
Мезенхимально-воспалительный синдром характеризуется изменениями протеинограммы и осадочных проб, повышением уровня гамма-глобулинов и показателей тимоловой пробы при остром воспалении, повышением бета-глобулинов и снижением сулемовой пробы при хроническом.
Цитолиз, т. е. некробиотические процессы в печени, определяют по повышению активности аминотрансфераз.
В дифференциальной диагностике желтух следует учесть, что при обструкции желчных путей камнем на фоне хронического гепатита холестаз имеет свои особенности. При желчнокаменной болезни на фоне хронического гепатита высокое содержание билирубина (общего и прямого) не соответствует уровню холестерина и активности щелочной фосфатазы, которые невелики вследствие нарушений синтетической функции печени. Наоборот, опухолевая обструкция вызывает «функциональное напряжение» органа, в силу которого пропорционально повышается уровень всех показателей холестаза, особенно активность щелочной фосфатазы. Создается впечатление, что щелочная фосфатаза служит наиболее надежным тестом отличия опухолевой обструкции от закупорки камнем. В отношении других биохимических синдромов следует учесть, что желчнокаменная болезнь, протекая с ремиссиями холестаза, сопровождается постоянными нарушениями функциональных проб. Опухоли в ранние сроки желтухи (до 1 месяца) не манифестируются этими показателями. В биохимических пробах удастся обнаружить только проявления нарастающего холестаза.
Диагностика
Лучевая диагностика желтух состоит из ультразвукового (УЗИ) и рентгенологического исследования желчных путей. В последние годы основным скрининговым методом стало УЗИ.
Для дифференциальной диагностики необходимо исследование паренхимы печени и селезенки, диаметра воротной вены и состояния желчных путей, размеров и структуры поджелудочной железы.
В печени можно обнаружить различную плотность эхосигнала при гепатите и циррозе. Механическая желтуха иногда сопровождает первичные или метастатические опухоли или паразитарные заболевания. Из-за препятствий в желчевыделительной системе расширяются внутрипеченочные протоки.
Ценные для дифференциальной диагностики сведения получаем при обследовании печеночно-двенадцатиперстной связки. При гепатите могут быть обнаружены увеличенные лимфоузлы. В ней данный процесс нельзя считать причиной препятствия желчетоку, поскольку это реакция на воспаление в печени, и желтуха может оказаться внутрипеченочного происхождения. Диаметр протоков при этом не изменен. При желчнокаменной болезни обнаруживается расширение внепеченочных протоков, уплотнение и утолщение их стенки и наличие в их просвете сладжей желчи или конкрементов. Опухолевая обструкция проявляется расширением просвета протоков над препятствием. Особенное внимание следует обратить на то, что в случаях проксимального расположения опухоли внепеченочные протоки остаются узкими, а пузырь неувеличенным. Большое значение в постановке диагноза имеет диаметр воротной и селезеночной вен. Он бывает расширенным при портальной гипертензии, что сразу же обращает внимание на размер селезенки, которая также должна быть увеличенной.
Желчный пузырь не увеличен чаще всего при гепатитах и циррозе, а также при опухолях, располагающихся выше места впадения его протока в холедох. Желчнокаменная болезнь наиболее ярко манифестируется увеличением размеров пузыря при гнойном процессе и водянке, наличием в просвете неоднородной желчи и конкрементов, утолщением стенки в результате инфильтрации или фиброза. Наиболее значимыми факторами следует считать увеличение желчного пузыря, расширение протоков и отсутствие в его просвете патологического содержимого (симптом Курвуазье), что обнаруживается при дистальных опухолях.
Поджелудочная железа может быть вовлечена в патологический процесс воспалительного, и опухолевого характера. Хронический панкреатит возможен как причина желтухи при сочетании его со стенозом фатерова соска. Часто он сопровождает желчнокаменную болезнь. Изменения в железе на УЗИ в этих случаях выглядят как неоднородность эхосигнала, увеличение размеров органа, включение плотных образований или конкрементов, нечеткость контура железы. Опухолевая обструкция желчных путей может быть обусловлена наличием опухолевого узла по ходу дистального отдела общего желчного протока, что тоже обнаруживается во время исследования.
Рентгенологические исследования желчных путей при желтухе могут быть косвенными и прямыми. Непрямые методы в силу нарушений экскреторной функции гепатоцита не могут быть применены, т. к. при пероралъном и внутривенном введении контрастных препаратов йодистые соединения не могут, как и прочие вещества, быть выведены в желчевыводящую систему.
Косвенные методы - исследование желудка и двенадцатиперстной кишки с бариевой взвесью или с помощью релаксационной дуоденографии. Они дают сведения о вовлечении двенадцатиперстной кишки или желудка в опухолевый процесс. Можно обнаружить развернутую подкову кишки за счет увеличения головки поджелудочной железы - «кляксовидные складки», сужение просвета кишки с деформацией медиального ее контура в виде перевернутой тройки и бариевым пятном на месте фатерова сосочка (симптом Фростберга), вдавление латерального контура из-за увеличенного желчного пузыря (скрытый симптом Курвуазье).
Прямые рентгенологические методы исследования желчных путей - чрескожная чреспеченочная холангиография, лапароскопическая холецистохолангиография и эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Все они предусматривают введение контрастного вещества непосредственно в билиарный тракт. При этом возможно обнаружить место и часто причину обструкции, степень супрастенотического расширения желчных путей, что позволяет спланировать оперативное вмешательство.
Когда традиционные методы не дают возможности поставить диагноз, а также при необходимости уточнить детали, прибегают к компьютерной томографии (КТ), которая позволяет обнаружить небольшие по размеру опухоли, необычную локализацию камней и даже их химическую структуру, увеличение лимфатических узлов и определить операбельность опухоли.
Из радионуклидных методов для диагностики желтух наиболее пригодны тс, которые позволяют обнаружить образования в печени и признаки портальной гипертензии. Чаще всего пользуются гепатобилиосцинтиграфией с меченым технецием, но следует учесть, что исследование применимо только при небольшом повышении уровня билирубина (до 100 мм/л}, так как высокая желтуха характеризуется. резкими нарушениями выделения радиофармпрепарата. Основным признаком портальной гипертензии, чаще всего при циррозе печени, служит накопление радиофармпрепарата в селезенке и увеличение ее размеров.
Весьма информативны в диагностике желтух эндоскопические методы. При желчнокаменной болезни они могут стать диапевтическими.
Лапароскопия помогает определить вид холестаза по цвету печени: вишневом при гепатите и зеленому при механической желтухе. Когда пузырь прощупать не удается (например, при гепатомегалии) лапароскопия позволяет определить его увеличение - симптом Курвуазье. Наличие метастазов, опухоли, паразитов, цирроза также выявляется при лапароскопическом исследовании.
Фибродуоденоскопию следует выполнять при подозрении на опухоль фатерова сосочка или прорастание стенки двенадцатиперстной кишки. Возможна биопсия. При желчнокаменной болезни после РХПГ выполняют эндоскопическую папиллотомию с извлечением камней из протоков корзиночкой Дормиа.
Несмотря на большое количество разнообразных диагностических тестов, в дооперационном периоде далеко не всегда удается установить правильный диагноз при желтухе, что не позволяет четко сформулировать показания и определиться с выбором операции. Нередко приходится прибегать к интраоперационному исследованию.
Наряду с осмотром и пальпацией применяют лучевые и эндоскопические методы. На современном этапе УЗИ должно в качестве контроля использоваться и во время операции, в особенности при удалении желчных камней из протоков.
Однако традиционным методом пока остается интраоперацонная холангиография, которая позволяет уточнить варианты и аномалии билиарного дерева, уровень обструкции и наличие конкрементов. Более информативно рентгентелевизионное исследование. При желчнокаменной болезни очень ценным методом является холангиоскопия, которая помогает выполнить полноценную санацию протоков и удалить конкременты даже из их внутрипеченочных отделов. Наконец, ревизия желчных путей калибровочными зондами остается одним из традиционных методов, хотя при этом имеется опасность повреждения эпителия с последующим рубцеванием, а возможность сравнения оттока желчи с механическим прохождением инструмента через папиллу представляется сомнительной.
Наконец, не следует пренебрегать интраоперационной биопсией печени, т. к. в тех случаях, когда холестаз обусловлен не механическим препятствием, а носит характер внутрипеченочного, т. е. при хроническом гепатите и циррозе, подтвердить происхождение желтухи можно только путем патогистологического исследования. Степень активности воспалительного или аутоиммунного процесса может быть основанием для назначения рациональной терапии. Кроме того, необходимо учитывать., что биохимические показатели бывают положительными только у 30% больных хроническим гепатитом и циррозом печени
Таким образом, последовательный анализ клинических и лабораторных тестов, данных инструментальных исследований в сопоставлении с патофизиологическими сдвигами при заболеваниях печени и желчных путей, сопровождающихся желтухой, дают возможность более четко сформулировать диагноз, определить показания к операции и спланировать дооперационную подготовку и послеоперационное лечение больных.
Хирургические вмешательства
Хирургические вмешательства обусловлены происхождением желтухи.
Внутрипеченочный холестаз лечится путем дренирования желчных путей и резекцией небольших участков печени. Внепеченочный холестаз:
При желчно-каменной болезни – показана эндоскопическая папиллотомия или открытые операции на внепеченочных желчных протоках:
1. трансдуоденальная папиллотомия;
2. супрапапиллярный холедоходуоденоанастомоз;
3. супрадуоденальный холедохоеюноанастомоз на выключенной по Ру петле.
При опухолевой обструкции желчных путей показаны паллиативные (холецистоеюноанастомоз или гепатикоеюноанастомоз, тоннелизация опухоли) и радикальные операции (панкреатодуоденальные резекции, резекция печени).
При опухоли головки поджелудочной железы:
Радикальные операции – панкреатодуоденальная резекция;
Паллиативные – обходные анастомозы (гепатикоеюноанастомоз, холецистоеюноанастомоз).
Тестовый контроль
1. Больной с желтухой желчекаменного происхождения нуждается в:
А. экстренной операции
Б. только консервативном лечении
В. обследовании и оперативном лечении в первые 3-5 дней
Г. детоксикационной терапии
2. Для выявления камней во внепеченочных желчных протоках можно использовать:
А. УЗИ
Б. внутривенную холеграфию
В. ЭРХПГ
Г. обзорная рентгенография брюшной полости
Д. Пероральная холецистография
3. Признак Курвуазье характерен для следующих заболеваний:
А. хронического калькулезного холецистита
Б. Рака головки ПЖ
В. острого панкреатита
Г. Опухоли БДС
Д. цирроза печени
4. Для механической желтухи на фоне холедохолитиаза характерно
А. Признак Курвуазье
Б. повышение прямой фракции билирубина в крови
В. высокая активность щелочной фосфатазы
Г. повышение активности трансаминаз в плазме
5. Для уточнения характера желтухи необходимы:
А. рентгенография подпеченочного пространства
Б. инфузионная холецистохолангиография
В. чрескожная чреспеченочная холангиография
Г. ЭРХПГ
Д. УЗИ
6. Для постановки диагноза механической желтухи применяют все кроме:
А. исследование цитолитических ферментов печени
Б. инфузионной холеграфии
В. лапароскопии
Г. ЭРХПГ
Д. чрескожная чреспеченочная холангиография
7. Укажите наиболее тяжелые осложнения механической желтухи
А. нарушение всасывательной функции кишечника
Б. снижение белково-синтезирующей функции печени
В. печеночно-почечная недостаточность
Г. водянка желчного пузыря
Д. отключенный желчный пузырь
8. С целью подготовки к операции больного с желтухой желчнокаменного происхождения и явлениями печеночно-почечной недостаточности необходимо произвести:
А. лапароскопическую холецистостомию
Б. ЭПСТ (папиллотомия)
В. чрескожная чреспеченочное дренирование гепатикохоледоха
Г. гемосорбцию
9. При поражении какого отдела гепатобилиарной системы может возникнуть синдром Курвуазье?
А. рак головки ПЖ
Б. рак общего желчного протока
В. рак общего печеночного протока
Г. рак БДС
Д. рак тела ПЖ
10. При дифференциальной диагностике внепеченочной холестатической желтухи на фоне холедохолитиаза и рака головки ПЖ в пользу рака свидетельствует
А. положительный признак Курвуазье
Б. спленомегалия
В. повышение температуры
Г. печеночная холика
Д. отсутствие зуда
Ситуационные задачи
1. У больной 49 лет, срочно оперированной по поводу флегмонозного холецистита и механической желтухи, на операции обнаружено расширение холедоха до 13 мм. Из просвета его через культю пузырного протока поступает мутная желчь с хлопьями фибрина и песком. На интраоперационной холангиограмме отмечена нарушение проходимости терминального отдела холедоха. Какой патологический процесс имеется во внепеченочных желчных протоках? Какие манипуляции следует предпринять в связи с его наличием?
2. Во время операции по поводу флегмонозного холецистита хирург отметил, что ширина холедоха 15 мм в нем пальпаторно определяются два конкремента. В прошлом у больного были приступы колики с кратковременной желтухой. После удаления желчного пузыря из культи пузырного протока выделилась мутная желчь. Какую операцию должен выполнить хирург?
3. Больная 65 лет, случайно заметила у себя желтуху. Ранее ничем не болела. При осмотре отмечены зеленоватый оттенок желтухи, печень выступает на 4 см. из под реберной дуги, прощупывается безболезненный подвижный увеличенный желчный пузырь. Какой патологический процесс предполагается у больной? Какие методы обследования и лечения?
Самостоятельная работа студентов:
1. Лечение внутрипеченочного холестаза.
2. Желтухи беременных.
3. Методы дренирования желчных путей.
Список литературы:
1. Альперович печени и желчных путей. Томск, 1997. – 605 с.
2. Борисов по хирургии печени и желчевыводящих путей / Под ред.
в 2 Т.-СПб.: Скифия, 2003.
3. Журавлев заболевания печени и гилюсные опухоли, осложненные
механической желтухой. Киров, 1992. – 207 с.
4 Иванников гепатология /, . – М.: Медпракти-
ка-М, 2003. – 160с.
5. , Журавлев печени и прогноз для больных. СПб-Киров, 2002.
– 142 с.
6. Мачулин желтуха неопухолевого генеза /. -
Мн.: Харвест, 2000. – 160с.
7. Шанин критических состояний /. - СПб.: ЭЛБИ
- СПб., 2003. – 436 с.
8. Шиманко печеночно-почечная недостаточность /, С. Г.
Мусселиус. - М.: Медицина, 1993. - 288 с.
8. Д2. – 847 с
10. Диагностический подход при механической желтухе, осложненной гнойным
холангитом /, , и соавт.// Хирургия. – 2003. -
№6. – С. 36-41.
11. Дунаевский диагностика желтух. 1987.
Методическая разработка составлена проф.
Обсуждена на кафедральном заседании « » 2007 г.



