Ø Наличие сложившихся госпитальных ассоциаций, отличных от внебольничных ассоциаций, способных вызывать внутрибольничное инфицирование пациентов и циркулировать особым образом в условиях отделения. Были выявлены и паспортизированы ассоциации микроорганизмов, обладающих свойствами, позволяющими рассматривать их как госпитальные: аналогичные по составу ассоциации, выделенные от разных пациентов с ВБИ в течение определенного времени, имеющие клиническое значение, включающие идентичные по внутривидовым характеристикам штаммы микроорганизмов-ассоциантов с признаками госпитальных штаммов.
Важной составляющей экосистемы стационара является микробный пейзаж. Для характеристики микробного пейзажа в условиях многопрофильного стационара был организован 3-х летний микробиологический мониторинг по типу комбинированного в детском многопрофильном ЛПУ(18 отделений). Микробный пейзаж отличался значительным микробным разнообразием клинического материала от больных (13 родов, 21 вид микроорганизмов), с наибольшей представленностью по отделениям и в стационаре грамположительных микроорганизмов (60,5%), прежде всего S. saprophyticus – среднемноголетняя частота выделения 183,55±25,5 на 1000 исследований, 24,7% в видовой структуре, на второй позиции – S. aureus – 111,77±20,30/00, 15,0%. Грамотрицательная микрофлора была менее широко представлена (25,1%), лидировали E. coli, Enterobacter spp. и Citrobacter spp. Грибы имели долю 14,4 %, Candida spp. выделялись с частотой 107,78±19,80/00.
Микробный пейзаж, представленный клиническими изолятами, отличался от этиологической структуры инфекций. Наибольшие различия касались S. saprophyticus, который был ведущим в микробном пейзаже, но при этом его доля в структуре возбудителей была менее 0,5% (ранг13,5), аналогичная ситуация была и у S. aureus, а вот для S. epidermidis и E. coli – наоборот, большее значение в этиологии ГСИ при меньшем в микробной пейзаже. Candida spp. имели одинаковую значимость. Микробный пейзаж внешней среды также отличал от микрофлоры пациентов и персонала, однако общим было преобладание стафилококков. Средняя обсемененность объектов составила 3,66%, преобладал S. epidermidis (высеваемость - 2,93%следований, удельный вес - 80,0%).
Была проведена сравнительная оценка микробного пейзажа в различных отделениях хирургического (8) и терапевтического (6) профилей, а также отдельно реанимационные отделения (2) и отделения для новорожденных (2).
Несмотря на различия в характеристике пациентов и особенностях лечебно-диагностического процесса, микробный пейзаж отделений характеризовались широким спектром микроорганизмов, соответствующим микробному пейзажу стационара. Отделения отличались по структуре, частоте выделения и лидирующим микроорганизмам. В большинстве отделений лидировал Staphylococcus spp, например, S. aureus доминировал в отделении гнойной хирургии и гинекологии, онкологическом, стоматологическом. Candida spp. преобладал в гематологическом, неврологическом, онкологическом отделениях и ОРИТ. Только в педиатрическом отделении лидировал грамотрицательный микроорганизм - E. coli.
Выявлено единообразие микробного пейзажа в хирургических отделениях с незначительными различиями и выраженное разнообразие в терапевтических отделениях. Различные хирургические отделения характеризовались похожим микробным пейзажем с преобладанием грамположительной микрофлоры, лидированием стафилококков, бедным спектром и низкой частотой грамотрицательных микроорганизмов. Такое сходство микрофлоры, по-видимому, обусловлено влиянием лечебно-диагностического процесса, обеспечивающим возникновение сходных осложнений – ИОХВ, вызываемых, преимущественно, стафилококками. В то же время отмечались и различия, которые являлись в значительной степени следствием микробного пейзажа органа (полости) в зоне операции и особенностей патологии.
Терапевтические отделения отличались широкой представленностью практически всех микроорганизмов и наибольшим разнообразием микробиологических характеристик с различным спектром, частотой выделения и лидирующими видами и родами, что отражает определяющее значение вида патологии, восприимчивости к инфекции разных категорий пациентов, выраженными различиями в лечебно-диагностическом процессе.
Для реанимационных отделений была характерна высокая частота выделения микроорганизмов и широкий спектр, выраженные различия в ОРН и ОРИТ вследствие разного возраста пациентов.
Сходные микробиологические характеристики выявлены в отделениях, где оказывается помощь новорожденным (патологии новорожденных, педиатрическое раннего возраста и ОРН), что, видимо, определялось сходной возрастной патологией, постоянными переводами пациентов из данных отделений в ОРН и наоборот, что способствовало циркуляции микроорганизмов и установлении схожего микробного пейзажа отделений.
Установлены особенности распределения различных микроорганизмов по отделениям и годовой динамики их выделения.
· Отмечалась широкая представленность по отделениям стационара и высокая частота выделения грамположительных микроорганизмов и грибов рода Candida, но с выраженной вариабельностью показателей. У грамотрицательных микроорганизмов была менее широкая представленность, особенно в отделениях хирургического профиля, и более низкая частота выделения.
· Были выделены отделения, «показательные» по различным микроорганизмам, где отмечалась постоянная и наибольшая частота высеваемости, большее число выделенных культур. Именно «показательные» отделения в полной мере отражали динамику высеваемости микроорганизма и во многом определяли ее в стационаре, тогда как в других отделениях высеваемость имела апериодический, во многом случайный характер. «Показательность» отделений по тем или иным микроорганизмам, видимо, обусловлена особенностью патологии, характеристикой пациентов и лечебно-диагностического процесса.
· Определены отделения, «показательные» по многим микроорганизмам - педиатрическое раннего возраста, патологии новорожденных, реанимационные отделения. Для различных грамположительных микроорганизмов показательными были ЛОР-отделение (S. saprophyticus, S. epidermidis), гнойной хирургии и гинекологии (S. aureus), для грамотрицательных – ОРН, ОРИТ (P. aeruginosa, Acinetobacter spp.), плановой хирургии и урологии (Proteus spp. и Klebsiella spp) и другие.
· В годовой динамике высеваемости условно-патогенных микроорганизмов отмечен рост частоты выделения в определенные сезоны года, такая годовая динамика отличалась от классической сезонности патогенных микроорганизмов большей вариабельностью по годам и по отделениям, наличием 2-3 подъемов высеваемости. Выявленные подъемы высеваемости не носили случайный характер, т. к. они являлись выраженными (рост высеваемости в 2 раза и более), продолжительными (несколько месяцев), повторялись на протяжении 3-лет как в стационаре в целом, так и в «показательных» отделениях, с большей или меньшей синхронностью.
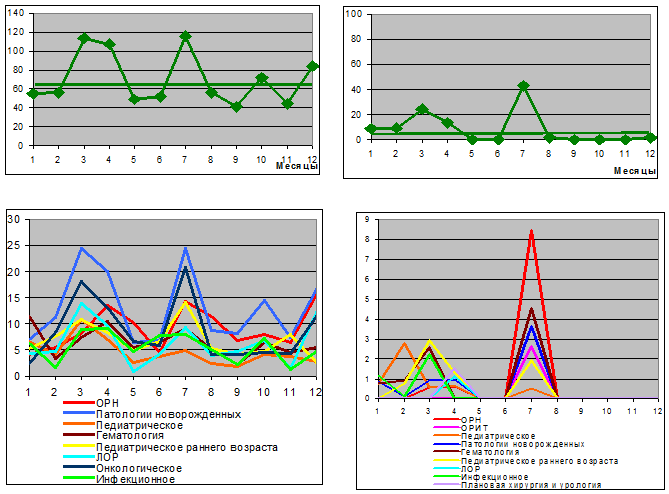
· Подъемы высеваемости отмечались в осенне-зимний и/или зимне-весенний сезоны и в летний период. Для грамположительных микроорганизмов было характерно наличие 2-3 подъемов с наибольшим в осенне-зимний и/или зимне-весенний сезоны. Грамотрицательные микроорганизмы имели 2 подъема высеваемости в зимне-весенний сезон и преобладающий в летний сезон (рис. 1).
· При общей сходной динамике кривые высеваемости разных видов микроорганизмов различались. Имелись отличия и по степени вариабельности по отделениям – от синхронных до значительно вариабельных. Высокая синхронность кривых по отделениям была характерна для S. saprophyticus, S. epidermidis, Streptococcus spp. Micrococcus spp., Klebsiella spp., Enterobacter spp., Serratia spp., Acinetobacter spp., Candida spp. При сохранении общих закономерностей динамика по отделениям варьировала у S. aureus, Enterococcus ssp., E. coli, Proteus spp., P. aeruginosa.
Оценка динамики была проведена методом автокорреляции и корреляционным анализом. Так, для S. epidermidis коэффициент корреляции Пирсона частоты высеваемости между различным отделениям колебался от 0,53±0,05 до 0,92±0,02 (в среднем, 0,63±0,04), корреляция частоты по отделениям с общестационарной динамикой – от 0,58±0,05 до 0,91±0,02 (в среднем 0,75±0,03), для Serracia spp. аналогичные показатели были 0,44±0,06 – 0,81±0,03 (в среднем 0,62±0,04), 0,53±0,05 – 0,94±0,02 (в среднем 0,67±0,04).
Были изучены возможности циркуляции штаммов возбудителей инфекции в условиях многопрофильного ЛПУ на модели синегнойной инфекции, в условиях хирургического отделения на модели полиэтиологичных инфекций, а в дальнейшем и при нозокомиальных сальмонеллезах различной этиологии в ЛПУ. Установлены следующие характеристики.
§ Наличие в многопрофильном ЛПУ выраженного внутривидового разнообразия микроорганизмов – как моновозбудителей, так и микробных ассоциаций. Штаммовое разнообразие присутствовало и в отделениях, что во многом зависело от частоты заносов в отделение – чем выше частота заносов, тем больше внутривидовое разнообразие. Наиболее разнообразный штаммовый пейзаж, включавший практически все присутствующие в ЛПУ штаммы, отмечен в отделениях реанимации.
 S.epidermidis Serratia ssp.
S.epidermidis Serratia ssp.
Годовая динамика частоты выделения (на 1000 исследований) по стационару в целом с верхним пределом высеваемости
Годовая динамика частоты выделения (на 100 исследований) в различных отделениях
Рис. 1. Годовая динамика частоты выделения некоторых микроорганизмов в стационаре и по отделениям (по среднемноголетним данным)
§Большинство штаммов имело ограниченное распространение в переделах одного отделения, и они циркулировали непродолжительное время. Однако ряд госпитальных штаммов были способны к широкой и длительной (многолетней) циркуляции в пределах стационара. Такие штаммы преобладали количественно, регулярно выделялись от пациентов и из внешней среды различных отделений, обладали характеристиками госпитальных штаммов, имели клиническое значение и вызывали групповую заболеваемость.
§ Ряд микробных ассоциаций также имели госпитальный характер, и их циркуляция в пределах отделения отличалась непродолжительностью по сравнению с госпитальными штаммами моновозбудителей, склонностью к смене состава. Госпитальные ассоциации формировались на основе циркулирующих в отделении штаммов, включая и госпитальные, отличались по своим характеристикам от внебольничных ассоциаций, занесенных в ЛПУ.
§ Эпидемиологическое неблагополучие в стационаре и даже в конкретном отделении может быть обусловлено одновременно циркулирующими несколькими госпитальными штаммами и госпитальными ассоциациями, что требует обязательного внутривидового типирования даже при наличии явной эпидемиологической связи.
§ Отделения стационара играли неоднозначную роль в циркуляции возбудителей и эпидемическом процессе вызываемых ими инфекций.
Отделениями риска в традиционном понимании являются отделения с высоким уровнем заболеваемости. Результаты проведенных исследований позволили нам выделить среди отделений риска и других подразделений стационара категории отделений, играющие различные роли в эпидемическом процессе ГИ определенной этиологии и циркуляции госпитальных штаммов:
I тип - отделения, обеспечивающие присутствие возбудителя в стационаре, возникновение и поддержание эпидемического процесса вызываемой им инфекции;
II тип - отделения, обеспечивающие распространение возбудителя и его циркуляцию в ЛПУ;
III тип - отделения с высоким риском возникновения заболеваний;
IV тип - отделения, вовлеченные в эпидемический процесс инфекции.
Отделения I типа - это отделения, где данный возбудитель является типичным в силу основной патологии, лечебно-диагностического процесса. Эпидемический процесс имеет следующие проявления: высокая заболеваемость, высокая частота и заносов инфекции и ВБИ, обсемененность возбудителем внешней среды, регулярность выделения возбудителя от пациентов и из внешней среды на протяжении длительного периода, широкий спектр клинических проявлений от носительства до тяжелых случаев инфекции, высокая частота носительства, штаммовое разнообразие возбудителя, присутствие как госпитальных штаммов, так и других эковаров. В таких отделениях возможно сохранение возбудителя в межэпидемический период. В эпидемическом процессе синегнойной инфекции в детском ЛПУ отделениями I типа было урологическое, затем и ОРН.
Отделения II типа - это отделения общестационарного значения, где активно действует «фактор перемешивания» пациентов, имеются постоянные связи с другими отделениями, осуществляется активный занос и вынос инфекции. Характеристики эпидемического процесса – высокая заболеваемость, высокая частота и заносов и ВБИ, преимущественно манифестные формы инфекции, преобладание тяжелых форм, высокая обсемененность внешней среды, разнообразный штаммовый пейзаж, одновременная циркуляция нескольких госпитальных штаммов. При синегнойной инфекции такими отделениями были ОРН, ОРИТ, а также - аптека. Можно отнести к данному типу другие отделения - функциональной и лабораторной диагностики, физиотерапевтические, центральные стерилизационные.
В отделениях III типа преобладают пациенты с высокой восприимчивостью к инфекции вследствие основной патологии, агрессивного лечебно-диагностического процесса, однако отсутствуют тесные связи с другими отделениями. Характеристики эпидемического процесса – высокая заболеваемость, низкая частота заносов при высокой заболеваемости ВБИ, низкая частота носительства, преимущественно клинически выраженные случаи инфекции с преобладанием среднетяжелых и тяжелых форм, отсутствие или незначительное выделение микроорганизма из внешней среды, незначительное штаммовое разнообразие, есть штаммы, выделяемые только в этом отделении. При синегнойной инфекции отделением III типа было гематологическое. Можно предположить, что отделения этого типа имеют высокий риск развития инфекций различной этиологии.
IV тип - это большинство отделений, которые не являются отделениями риска, но в силу особенностей циркуляции возбудителя в стационаре в этих отделениях возникают случаи инфекции. Проявления эпидемического процесса – низкая заболеваемость, единичные случаи инфекции, преимущественно ВБИ, возникают эпизодически, носительство отсутствует, преобладают легкие формы инфекции, возбудитель практически не выделяется из внешней среды, штаммовый пейзаж представлен наиболее распространенными в стационаре госпитальными штаммами. В детском ЛПУ при синегнойной инфекции такими отделениями были ЛОР, отделение патологии раннего возраста, педиатрическое и другие.
Необходимо отметить, что I, II, III типы отделений являются отделениями риска и имеют высокий уровень заболеваемости, включая и вспышечную. Особенностью ОРИТ является принадлежность ко всем указанным 3 типам, что и определяет их основное значение в эпидемическом процессе ГИ. Нами определены и изучены данные категории отделений при синегнойной инфекции. При ГИ другой этиологии и различиях в структуре стационаров возможно другое представительство отделений в указанных категориях.
Таким образом, были выявлены эколого-эпидемиологические особенности многопрофильных стационаров и ГИ в условиях данного типа ЛПУ, включая напряженную общую эпидемиологическую обстановку, особенности микробного пейзажа, характерные эпидемиологические черты ГСИ в целом, а также разной этиологии и полиэтиологичных инфекций, наличие как общестационарных клинико-эпидемиологических и микробиологических характеристик ГСИ, типичных для всех отделений, так и выраженных различий по отделениям, определяющих своеобразие эпидемиологической ситуации в них, особенности циркуляции возбудителей, различная роль отделений в эпидемических процессах ГИ и другие. Указанные особенности потребовали оптимизации эпиднадзора в многопрофильных ЛПУ. Показано расширение эпиднадзора за традиционными инфекциями, учитывая их более высокую частоту, долю в структуре и широкий спектр по сравнению со специализированными отделениями (стационарами), недостаточное выявление и учет традиционных ВБИ. Для лучшего информационно-аналитического обеспечения эпиднадзора рекомендовано применение синдромальной диагностики, учет синдромальных диагнозов в ежедневном режиме и оценка эпидемиологической ситуации, введение усиленного эпидемиологического наблюдения и микробиологического мониторинга в отделениях с высокой частотой заносов при ухудшении эпидемиологической обстановки в ЛПУ или на территории. Аналогичным образом необходимо усиление эпиднадзора за паразитозами, особенно в детских ЛПУ.
В плане эпиднадзора за ГСИ в многопрофильных ЛПУ особое внимание уделено оптимизации эпидемиологического наблюдения, микробиологического мониторинга и эпидемиологической диагностики, которые должны проводиться в различных режимах, дифференцированно в отделениях разного типа в соответствии с их ролью в эпидемическом процессе ГСИ и циркуляции возбудителей (рис.2). При организации мониторингов требуется выделение «показательных» отделений, учет сезонных подъемов высеваемости различных микроорганизмов, особенностей микробного пейзажа различных отделений хирургического и терапевтического профилей. Учитывая, что полиэтиологичные инфекции отличаются более тяжелым течением, длительной госпитализацией, обладают рядом отличий от моноэтиологичных инфекций, целесообразно выделение ГСИ смешанной этиологии в отдельную подгруппу, требующую особого микробиологического мониторинга, эпидемиологического анализа и других параметров эпиднадзора. Было разработано организационно-методическое обеспечение эпиднадзора в рамках подсистемы управления, включавшее критерии дифференцирования ВБИ и заносов, показания к обследованию, параметры эпидемиологического наблюдения и микробиологического мониторинга (форма проведения, объекты наблюдения, этапы, сроки, виды исследования), способ определения госпитальных микробных ассоциаций, критерии выделения различных типов отделений и другие. На основе результатов эпиднадзора был разработан и внедрен расширенный комплекс мероприятий.
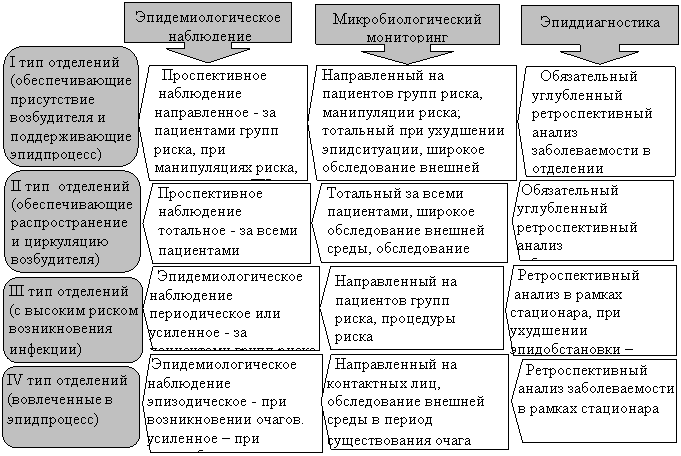 |
Рис.2. Компоненты эпиднадзора в отделениях различного типа
В рамках следующего направления исследования была дана характеристика ГСИ при амбулаторно-поликлиническом виде медицинской помощи.
Особенностями лечебно-диагностического процесса хирургического поликлинического отделения являлись напряженность работы (9 пациентов в час), большой объем медицинской помощи (обращаемость - 3118 человек в год, 9,3% обслуживаемого населения) и ее разноплановость (лечение заболеваний из 10 классов по МКБ-10), высокая оперативная активность (312 операций в год, 10% пациентов), широкий спектр операций (все 4 типа) с преобладанием грязных операций (60,2%), но и значительной долей чистых и условно-чистых операций (всего 35,4%), преобладание экстренной хирургической помощи (92,6%), выполнение операций с высоким риском инфицирования пациентов и персонала.
Была проведена оценка риска инфицирования пациентов и медицинского персонала возбудителями ГСИ при выполнении различных операций/манипуляций. С этой целью был проведен кластерный анализ 10 операций по 12 критериям. В результате кластерного анализа были выделены 3 кластера манипуляций – с наибольшим риском инфицирования пациентов, с наибольшим риском мед. персонала и со средним риском инфицирования обоих контингентов. Наибольшее дифференцирующее значение имел тип манипуляции (р=0,042), контаминированность раны (р=0,0009), рук мед. персонала (р=0,012), изделий медицинского назначения (р=0,002). Результаты легли в основу разработанной методики, позволяющей оценить (по балльной системе) и ранжировать операции по риску инфицирования дифференцированно для пациентов и мед. персонала и с учетом особенностей конкретного АПУ. Наиболее высокий риск инфицирования для пациентов был при вскрытии гематомы, удалении новообразования, для мед. персонала - при расширении гнойного свища, перевязке гнойной раны.
Патология, с которой пациенты обращались за медицинской помощью к хирургу поликлиники, характеризовалась широким спектром с преобладанием травм (469 и 599,5 на 1000 обращений в АПУ 1 и АПУ 2 соответственно, p<0,05), ГСИ имели стабильно высокую заболеваемость и долю в структуре (173,6±17,0 и 177,8±9,6 на 1000 обращений, 18,0 и 16,6 на 1000 обслуживаемого населения, 19,4% и 16% в структуре). Отмечено многообразие нозологических групп ГСИ (8 групп из 7 классов по МКБ-10) с тремя ведущими нозологическими группами - гнойные заболевания кожи и подкожной жировой клетчатки (частота - 69,6 и 108,10/00, доля - 40% и 44%), а также инфицированные травмы и гнойные заболевания кисти. Установлено выраженное разнообразие этиологии ГСИ (14 родов и 29 видов) с ведущей ролью стафилококков.
Выявлены три группы ГСИ по условиям возникновения. Принятая для пациентов стационаров классификация ГИ не подходила для поликлинических условий. Поэтому была предложена другая классификация ГСИ хирургических пациентов поликлиник по эпидемиологическому признаку – условиям возникновения инфекции: 1) первичные ГСИ, возникшие до обращения за медицинской помощью в поликлинику; 2) ГСИ, занесенные из стационаров; 3) внутриполиклинические ГСИ. Разработаны критерии дифференцирования ГСИ по условиям возникновения, включающие анамнез заболевания, клинические и эпидемиологические данные, результаты микробиологических исследований. Установлено, что указанные 3 группы ГСИ по условиям возникновения имели выраженные эпидемиологические, микробиологические и клинические различия.
В эпидемиологическом плане группы ГСИ достоверно отличались по частоте и доле в структуре – 149,3 на 1000 обращений и 82,7% составили первичные ГСИ, 22,10/00 и 12,2% - ГСИ, занесенные из ЛПУ, 9,20/00 или 1,6 на 100 операций, 5,1% - внутриполиклинические ГСИ (p<0,05). Частота первичных ГСИ по официальной регистрации была достоверно выше реальной, а вот ГСИ, занесенных из ЛПУ – в 20,1 раз ниже, внутриполиклинические ГСИ отсутствовали, что обусловлено несовершенством существующей системы выявления, учета и регистрации.
Выявлены различия клинических характеристик трех групп ГСИ: ведущая нозологическая группа первичных ГСИ - гнойные заболевания кожи и подкожной клетчатки, 2-й и 3-й групп – ИОХВ; пациенты 1-й и 3-й групп ГСИ - преимущественно женщины, возраст - 51-60 лет, среди пациентов 2-й группы достоверно преобладали женщины, возрастная группа - 61-70 лет.
Выраженные отличия касались микробиологических характеристик групп. Наиболее разнообразная этиология была первичных ГСИ (14 родов, 29 видов), особенно стафилококков (10 видов), менее разнообразна - ГСИ из стационаров (8 родов, 13 видов), наименее разнообразная – внутриполиклинических ГСИ (5 родов, 9 видов). Хотя во всех 3-х группах преобладали стафилококки (66,7% - 80,8%), лидирующим возбудителем 1-й и 3-й групп был S. aureus, 2-й группы - S. epidermidis и S. aureus, а также была достоверно более высокая доля E. faecalis и P. aeruginosa, являющихся типичными представителями микробного пейзажа стационаров. Именно возбудители ГСИ, занесенных из ЛПУ, характеризовались достоверно наиболее высокой долей полирезистентных штаммов (73,8% vs 27,6% и 16,3% 1-й и 3-й группы ГСИ соответственно, p<0,05), включая MRSA (12,0% vs 4,1% и 0% соответственно, p<0,05), MRSE (18,0% vs 1,2% и 6,05% соответственно, p<0,05). Необходимо отметить, что среди возбудителей внебольничных ГСИ также была существенная доля полирезистентных возбудителей, включая MRSA, MRSE, MRCNS, продуцентов БЛРС. Требуется усиление мониторинга антибиотикорезистентности в АПУ, чему традиционно уделяется мало внимания по сравнению со стационарами. Среди стафилококков преобладали разные фаготипы – II фаготип среди возбудителей первичных ГСИ (40,0%), III фаготип – 2-й и 3-й групп ГСИ (30,2% и 46,2% соответственно). Ведущие антибиотикограммы стафилококков и других микроорганизмов не совпадали в 1-й и 2–й группе, но 3-я группа имела возбудители с профилями антибиотикорезистенности, аналогичными и 1-й, и 2-й группам.
Три группы ГСИ различались по своему эпидемиологическому значению. Первичные ГСИ – это источники инфекции для поликлинических ВБИ, а также массивные источники контаминации внешней среды вследствие их высокой частоты и этиологического разнообразия. ГСИ, занесенные из ЛПУ, также служат источниками инфекции для внутриполиклинических ГСИ. Кроме того, с этой группой осуществляется занос в поликлинику госпитальных штаммов из ЛПУ, которые незначительно представлены при первичных ГСИ и отличаются полирезистентностью к антибиотикам. Это способствует территориальному распространению ВБИ. Внутриполиклинические ГСИ – это собственно ВБИ в условиях поликлиники, из этой группы возникают заносы инфекции в другие поликлиники и стационары, т. е. дальнейшее территориальное распространение ГСИ. Были определены условия поликлинического инфицирования, выявлены эпидемиологические цепочки. Источники инфекции – пациенты 1-й и 2-й групп, ведущий путь передачи – контактный, факторы передачи – текстильные изделия, предметы окружающей обстановки, руки медицинского персонала, ИМН.
Внешняя среда поликлиники отличалась высокой обсемененностью, контаминированностью различных объектов, видовым разнообразием микробного пейзажа с преобладанием стафилококков, спектр микроорганизмов и их антибиотикорезистентность были сходны с таковыми у пациентов с первичными ГСИ.
Работа хирургического отделения АПУ характеризовалась пересечением на небольшой территории различных потоков больных (с инфекцией и без, 3-х групп ГСИ по условиям возникновения), невозможностью разделить потоки пациентов при первом приеме, многочисленностью нарушений санитарно-противоэпиде-мического режима, тесным контактом мед. персонала с необследованными пациентами, постоянным присутствием источников инфекции.
Сравнение хирургического отделения поликлиники и хирургических отделений стационаров (чистое, гнойное и общее) по ряду ключевых характеристик свидетельствует как о различиях экосистем, так и сходных чертах. Так, по характеристике лечебно-диагностического процесса хирургическое отделение поликлиники отличалось большим по сравнению со стационарными отделениями объемом медицинской помощи (в 1,5–3,6 раз выше), но меньшим объемом хирургической помощи (в 1,7-5,5 раз ниже), подавляющим преобладанием экстренных операций, значительно выше, чем в стационаре, за исключением отделения гнойной хирургии. По структуре оперативных вмешательств и преобладающей операции поликлиническое отделение сходно в большей степени с отделением гнойной хирургии с преобладанием грязных операций, но в поликлинических условиях выше доля чистых операций. ГСИ в поликлинических условиях отличались другой структурой по условиям возникновения, более высокой общей частотой, более высокой частотой заносов по сравнению с отделениями общей и чистой хирургии, более низкой заболеваемостью ВБИ по сравнению с чистой и гнойной хирургией, преобладанием в структуре заносов, что аналогично отделению гнойной хирургии и отлично от других отделений. Ведущая нозологическая форма ВБИ была одинакова – ИОХВ. Этиология ГСИ также была сходной, с ведущей ролью Staphylococcus spp., но в условиях поликлиники было выявлено большее видовое разнообразие возбудителей, большое значение имели КНС, тогда как в стационарах была выявлена большая представленность грамотрицательных микроорганизмов. Как в условиях поликлиники, так и в стационаре, отмечена существенная обсемененность внешней среды, наиболее высокая в отделении гнойной хирургии, с преобладанием в микробном пейзаже стафилококков. Таким образом, по ряду характеристик хирургическое отделение поликлиники близко к отделению гнойной хирургии стационаров при наличии и отличий.
Выявленные эколого-эпидемиологические особенности хирургического отделения поликлиники, отличные от стационаров, явились основанием для разработки дифференцированных параметров эпиднадзора и совершенствования комплекса мероприятий в АПУ. Требуется учитывать все случаи ГСИ отдельно с формированием базы данных и различать ГСИ по условиям возникновения на основании определенных критериев и разработанного алгоритма действий госпитального эпидемиолога. Дифференцированный подход в отношении 3-х групп ГСИ необходим при учете и регистрации, при проведении проспективного наблюдения, микробиологического мониторинга, эпидемиологической диагностики и в плане управления. Важным компонентом для АПУ является постоянная оценка санитарно-противоэпидемического режима, а также лечебно-диагностического процесса с целью выявления операций/манипуляций риска по разработанной методике.
Несмотря на определенную обособленность ЛПУ с образованием своей экосистемы (соцэкосистемы), данная система является открытой, на нее влияют факторы, находящиеся и вне стационара. В то же время эпидемический процесс ГИ может распространяться за пределы конкретного ЛПУ. Один и вариантов такого распространения – занос инфекции в АПУ из стационаров как результат преемственности оказания стационарной и поликлинической медицинской помощи. Как было показано выше, это достаточно значительный поток пациентов, обращающихся к хирургу поликлиники, определено, что такие заносы инфекции во многом определяют эпидемиологическую ситуацию в АПУ. С целью изучения особенностей эпидемического процесса ГИ на территориальном (межстационарном) уровне и разработки научно обоснованных методических и организационных подходов к эпиднадзору был осуществлен анализ заболеваемости нозокомиальными сальмонеллезами. Выбор этой инфекции в качестве модели был обусловлен ухудшением эпидобстановки в ЛПУ г. Нижнего Новгорода с 2001 года, что потребовало усиления эпиднадзора и мероприятий не только в ЛПУ, но и на территории.
Было установлено, что в Нижегородской области имел место острый, распространенный, преимущественно пищевой тип эпидемического процесса сальмонеллезов, но с присутствием и нозокомиального типа. О пищевом типе эпидпроцесса свидетельствовали высокий уровень заболеваемости, распространенность по территории и вовлечение различных групп населения, высокая доля вспышечной заболеваемости с преобладанием внебольничных пищевых вспышек, ведущая роль в этиологии S. enteritidis, результаты оценки санитарного фона территории и другие признаки. В многолетней динамике в целом за 43 года ( гг.) была выявлена умеренная тенденция к росту (T=4,4%) и 2 периода, образующих средние циклы ( гг. и гг.), существенно различающие по интенсивности эпидемического процесса (19,62±4,80/0000 и 48,5±8,80/0000 соответственно, p<0,05), периодичности (3-4 года и 17 лет) и тенденции (T1= 1,7%, Т2= -6,4%). Была дана углубленная характеристика эпидемического процесса сальмонеллезов в гг., которые соответствовали общероссийским показателям.
Значимость нозокомиального типа эпидемического процесса на территории Нижегородской области за период гг. установлена на основании данных о существенной заболеваемости (0,290/0,430/0000), большом числе вспышек ВБИ (23 вспышки из,3%, пострадало 319 человек), повышенной заболеваемости мед. персонала и неорганизованных детей за счет вовлечения детских стационаров, поражении различных ЛПУ, существенной доле S. typhimurium и присутствии других типичных возбудителей ВБИ (S. infantis, S. haifa).
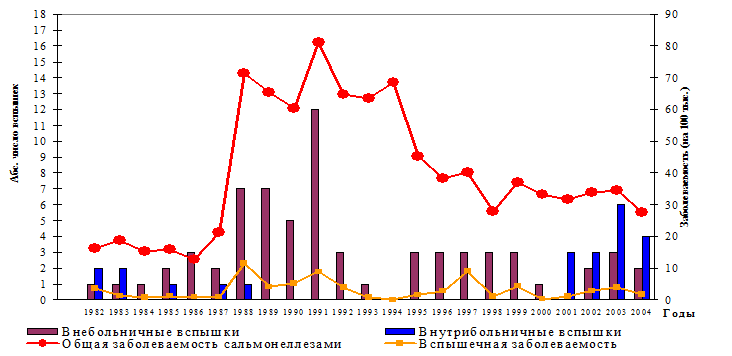
Для нозокомиальных сальмонеллезов на территории Нижегородской области в гг. характерно следующее (рис.3).
Рис.3. Общая и вспышечная заболеваемость сальмонеллезами и абсолютное число внебольничных и внутрибольничных вспышек за гг.
· Два периода роста вспышечной заболеваемости, возникшие в межэпидемические периоды общей заболеваемости сальмонеллезами, в гг. и в гг. Эти периоды существенно отличались друг от друга по заболеваемости, числу и характеристиках вспышек, территориальному распределению и этиологии.
· В гг. число внутрибольничных вспышек составляло 1-2 в год, заболеваемость, число вспышек и доля в структуре вспышечной заболеваемости у нозокомиальных сальмонеллезов были ниже по сравнению с внебольничными, было характерно вовлечение различных районов Нижегородской области, этиологическое разнообразие, представленное 5 сероварами, с преобладанием S. typhimurium.
· В гг. по сравнению с первым периодом заболеваемость и число внутрибольничных вспышек было выше (3-6 вспышек в год), нозокомиальные сальмонеллезы преобладали в структуре вспышечной заболеваемости и определили ее рост, было характерно поражение ЛПУ только г. Нижнего Новгорода и изменение этиологии – рост S. typhimurium и появление в качестве возбудителя нового серовара S. virchow (серогруппа С1), до этого периода редко встречавшегося, отсутствие среди возбудителей актуальных ранее сероваров (S. haifa, S. infantis).
Было проведено углубленное изучение особенностей вспышек нозокомиального сальмонеллеза, всего 8 вспышек в 6 ЛПУ различного профиля, из них 4 вспышки, обусловленные S. typhimurium, и все 4 вспышки, вызванные S. virchow.
Выявленные современные региональные характеристики нозокомиального сальмонеллеза, обусловленного S. typhimurium, в целом соответствовали особенностям данного сальмонеллеза, установленным в исследованиях других авторов. При всем разнообразии сальмонеллезов в этиологическом плане, S. virchow являлась довольно редким возбудителем, на протяжении 16 лет регистрировался низкий уровень заболеваемости (от 0,03 до 0,350/0000), т. е. единичные случаи внебольничного сальмонеллеза. Значительный рост заболеваемости отмечен с 2002 года (1,280/0000, в 9,1 раз выше по сравнению с 2001 г.–0,140/0000) с максимумом в 2003 году (2,650/0000) как результат возникновения вспышек нозокомиального сальмонеллеза.
Для нозокомиального сальмонеллеза, вызванного S. virchow, характерны все типичные признаки нозокомиального сальмонеллеза, но были и отличия от вспышек, обусловленных S. typhimurium: большая продолжительность (в среднем, на 9 дней, 33 vs 24, p<0,05); большее число случаев (в среднем, на 6 человек, 19 случаев vs 13 человек); поражение исключительно взрослых пациентов; меньшее вовлечение персонала и ухаживающих; большая доля случаев средней тяжести (83,3% vs 65,2%, p<0,05) и меньшая доля тяжелых клинических форм (10% vs 21,7%, p<0,05), что обусловлено поражением новорожденных при сальмонеллезе, вызванном S. typhimurium, у которых инфекция протекает особенно тяжело; меньшая летальность (1,3% vs 3,8%, p<0,05) по тем же причинам; более широкое распространение в пределах ЛПУ; поражение хирургических отделений и ОРИТ; автономность эпидемического процесса.
Общим для вспышек обеих этиологий было преобладание случаев без клинических проявлений, выявляемых активно (до 90%). Общим был также и ведущий тип вспышек – антропонозного типа, вызванные госпитальными штаммами с последующей бытовой передачей (1-й тип вспышек по классификации , , 1993). Общей характеристикой является стойкая обсемененность внешней среды стационара сальмонеллами, требующая коррекции дезинфекционного режима.
В результате оценки циркуляции штаммов сальмонелл в пределах ЛПУ было установлено, что при нозокомиальном сальмонеллезе отделения также могут быть классифицированы по их роли в поддержании эпидпроцесса, как это было сделано для синегнойной инфекции. К отделениям I типа были отнесены при нозокомиальном сальмонеллезе, вызванным S. typhimurium, - детские отделения в многопрофильных ЛПУ, отделения патологии новорожденных и педиатрические для детей раннего возраста в детских ЛПУ, ОРИТ во всех типах ЛПУ; при нозокомиальном сальмонеллезе, обусловленном S. virchow, - хирургические отделения различного профиля во взрослых многопрофильных ЛПУ, ОРИТ. К отделениям II типа относятся ОРИТ при сальмонеллезах обеих этиологии. Отделения III и IV определяются структурой стационара и особенностями организации потоков пациентов, персонала, оборудования, инструментов.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 |




