Таблица 19. Распределение пациенток по степени выраженности НМПК в 20-24 недели
Выраженность патологии | IА ст. | IБ ст. | II ст. | III ст. |
Количество пациенток | %) | 18 (9%) | 18 (9%) | 0 |
Таблица 20. Средние значения показателей МПК в сроки 20-24 недели беременности
Артерия пуповины | Правая маточная артерия | Левая маточная артерия | |
I А | 0,63 | 0,71 | 0,68 |
I Б | 0,77 | 0,65 | 0,63 |
II | 0,7 | 0,76 | 0,62 |
После выявления нарушений МПК все беременные были госпитализированы для проведения медикаментозной терапии (таблица 21).
Таблица 21. Варианты терапии, проводимой в сроки 20-24 недели
Состав терапии | Актовегин 400 мг + 400 мл 0,9% S. NaCl в/в капельно №5 | Трентал 5,0 в/в капельно + 400 мл 0,9% S. NaCl №5. | Актовегин 1 таб. 3 раза в день. Трентал 1таб. 3 раза в день. | Терапия не проводилась |
n=190 | 90 (47%) | 35 (18%) | 55 (29%) | 10 (19%) |
В 19% случаев беременные категорически отказались от госпитализации и применения лекарственных препаратов, однако оставались под динамическим наблюдением в центре пренатальной диагностики и женской консультации. В III триместре у пациенток с ранним нарушением МПК отмечалось более частое, по сравнению со среднепопуляционными показателями, развитие гестоза (51%). ЗВРП выявлялась в 46% (n=92) случаев, а среди плодов преобладала асимметричная форма задержки роста 1-2 степени (80%) (таблица 22).
Из 200 пациенток к 30-32 неделе у %) отмечалась нормализация показателей МПК, из них у 90 с нарушением МПК IА степени к 26 неделе, у 30-ти (12 с IA, 10 с IБ и 8 со II степенью НМПК) к 30-й неделе беременности. При этом из 10 пациенток, не получавших терапии, у 8 кровоток нормализовался, у 2 нарушение МПК прогрессировало с IА до IБ степени.
Таблица 22. Распределение плодов по форме и степени выраженности ЗВРП
в III триместре беременности
Форма ЗВРП | Степень выраженности ЗВРП | |||||||
n=92 | I | II | III | |||||
абс. | % | абс. | % | абс. | % | абс. | % | |
Симметричная | 9 | 10 | 5 | 56 | 4 | 45 | 0 | - |
Асимметричная | 52 | 56 | 41 | 79 | 6 | 12 | 3 | 6 |
Смешанная | 31 | 34 | 22 | 71 | 8 | 26 | 1 | 3 |
У 80 беременных не смотря на проведенную терапию, сохранялись изменения МПК, причем в 5% случаев (4 человека) они прогрессировали до III степени. При прогрессировании нарушений кровотока беременные повторно направлялись в стационар (таблица 23).
Таблица 23. Варианты терапии, проводимой пациенткам после 30 недель
Состав терапии | Актовегин 400 мг в/в капельно №5, трентал 5,0 в/в капельно + 400 мл 0,9% S. NaCl № 5. | Трентал 5,0 в/в капельно + 400мл 0,9% S. NaCl №5. Актовегин по 1 таб. 3 раза в день 2 недели | Актовегин по 1 таб. 3 раза в день 2 недели. Трентал по 1 таб. 3 раза в день 2 недели. | Актовегин 400мг в/в капельно №5-10 + 400мл 0,9% S. NaCl |
n=80 | 45 (56%) | 15 (19%) | 11 (14%) | 8 (10%) |
3 пациентки с нарушением МПК IА и IБ степени не получали никакой терапии в связи с категорическим отказом. Степень выраженности нарушений маточно-плацентарного кровотока представлена в таблицах 24 и 25.
Таблица 24. Распределение пациенток по степени выраженности НМПК в III триместре беременности
Выраженность патологии | IА ст. | IБ ст. | II ст. | III ст. |
n=80 | 59 (74%) | 10 (13%) | 7 (9%) | 4 (5%) |
У 4 женщин было диагностировано нарушение МПК III степени, из них у 1 – на 30 неделе, у 2-х на 31-32 неделе беременности, у 1 на 34 неделе.
Таблица 25.Средние значения показателей МПК у пациенток в 32-34 недели
n=80 | Артерия пуповины | Правая маточная артерия | Левая маточная артерия |
I А | 0,65 | 0,76 | 0,71 |
I Б | 0,66 | 0,64 | 0,69 |
II | 0,86 | 0,72 | 0,7 |
III | 0 | 0,72 | 0,78 |
При этом у первых 3-х имел место тяжелый гестоз с повышением АД до 150-170/100 мм рт ст. и протеинурией до 300 мкг/л. Данные беременные были родоразрешены в экстренном порядке путем операции кесарево сечение. Нами было прослежено течение беременности и перинатальные исходы у пациенток сформированной когорты. Из 120 женщин с восстановленным МПК течение беременности осложнялось в дальнейшем развитием гестоза (31 женщина, 26%), анемии (15, 13%), а в%) случаях была диагностирована ЗВРП. Преждевременно (в 36-37 недель) роды закончились у 5 пациенток в связи с дородовым излитием околоплодных вод. Оперативное родоразрешение (кесарево сечение) было произведено у%) пациенток по поводу миопии высокой степени с изменением на глазном дне (n=5), преэклампсии тяжелой степени (n=2), смешанного ягодичного предлежания плода мужского пола (n=2) и наличия рубца на матке (n=5). Новорожденные имели массу тела от 2600 до 3900г (3200+/-250г), рост от 45 до 53 см (51+/-1,2) и оценку по шкале Апгар 8/8-8/9 баллов. Тяжелых перинатальных исходов и переводов детей во вспомогательные учреждения не было.
В случае стойкого нарушения МПК из 80 человек у%) беременной роды произошли в сроки до 36 недель в связи с тяжелым течением гестоза. Операцией кесарево сечение закончились%) беременностей, из них%) по поводу тяжелого гестоза, 2 (2%) в связи с преждевременной отслойкой нормально расположенной плаценты,%) в связи с гипоксией плода. В остальных случаях (n=5) оперативное родоразрешение было произведено в плановом порядке в связи с наличием рубца на матке (таблица 26).
Таблица 26.Перинатальные события и исходы у пациенток с нарушением МПК
События | Стойкое НМПК | Транзиторное НМПК | ||
n=80 | % | N=120 | % | |
Гестационный срок родов | 37,8+/-2,9 нед. | - | 38,8+/-1,5 нед. | - |
ЗВРП | 57 | 71 | 35 | 29 |
Гестоз | 70 | 87 | 31 | 39 |
Преждевременные роды | 21 | 26 | 2 | 2 |
Кесарево сечение | 30 | 37 | 11 | 9 |
Показания для КС Преэклампсия Миопия высокой степени Рубец на матке Тазовое предлежание плода Гипоксия плода Преждевременная отслойка плаценты | 12 - 5 - 11 2 | 15 - 6 - 14 2 | 2 5 2 2 - - | 2 4 2 2 - - |
Новорожденные масса рост оценка по шкале Апгар | 2910 +/-190 г 49 +/-1,5 см 8/8 баллов | - | 3200+/-150 51 +/-1,2см 8/9 баллов | - |
Перинатальные потери | 3 ( %) | 4 | 0 | - |
Интубированные | 4 (%) | 5 | 0 | - |
Респираторный дистресс синдром | 5 (%) | 6 | 1 | 1 |
Коньюгационная желтуха | 4 (%) | 5 | 1 | 1 |
Перевод на 2-й этап | 5 (%) | 6 | 0 | 0 |
Перинатальные исходы были достоверно хуже в группе беременных со стойким нарушением МПК. Однако даже при транзиторном его нарушении частота развития таких осложнений беременности, как гестоз и ЗВРП в 2-4 раза выше, чем в популяции, но по частоте встречаемости признака еще нельзя судить о существовании связи между изучаемыми явлениями. Целью второго этапа явилось изучение влияния нарушения МПК на течение и исходы беременности. Для этого мы рассчитали риск развития у данных пациенток гестоза и ЗВРП.
Таблица 27.Относительный риск развития ЗВРП у пациенток с нарушением МПК
ЗВРП+ | ЗВРП- | Всего | |
Стойкое НМПК | 57 | 23 | 80 |
Транзиторное НМПК | 35 | 85 | 120 |
Всего | 92 | 108 | 200 |
Риск развития ЗВРП у ♀ со стойким НМПК=57/80=0,7. Риск развития ЗВРП у ♀без транзиторных изменений НМПК=35/120=0,29. Относительный риск =0,7/0,29=2,4
Показано, что среди лиц со стойким нарушением МПК риск развития ЗВРП выше в 2,4 раза, по сравнению с пациентками с транзиторным характером изменений. Тем ни менее, примерно у 30% пациенток с нарушением МПК ЗВРП выявлено не было, но регистрировались другие осложнения беременности.
Таблица 28. Относительный риск развития гестоза у пациенток с нарушением МПК
Гестоз + | Гестоз - | Всего | |
Стойкое НМПК | 70 | 10 | 80 |
Транзиторное НМПК | 31 | 69 | 120 |
Всего | 101 | 79 | 200 |
Риск развития ЗВРП у ♀ со стойким НМПК=70/80=0,86. Риск развития ЗВРП у ♀без транзиторных изменений МПК=31/120=0,26. Относительный риск =0,86/0,26=3,3
Таким образом, риск развития гестоза у беременных со стойким нарушением МПК в 3 раза выше такового при транзиторном нарушении. Нарушение МПК в сроки 20-24 недели, даже носящее транзиторный характер, значительно повышает риска развития гестоза и ЗВРП.
Результаты третьего этапа исследования (морфологическое исследование). Субстратом для проведения морфологического исследования послужили участки плацентарного ложа и плаценты, полученные во время операции кесарево сечение у 30 пациенток с идиопатической формой ЗВРП. Средняя масса плацент составила 409+/-130 г, преимущественная локализация - передняя стенка матки (57%). Особенностей формы плаценты и пуповины выявлено не было. В результате гистологического исследования ткани плацент в 27 случаях были выявлены признаки преждевременного ее старения (облитерационная ангиопатия, участки вторичных изменений: отложение солей кальция, фибриноидный некроз, соединительнотканное перерождение стромы) (рисунок 1). В 80% случаев были выявлены дистрофические изменения эндотелия сосудов плаценты с развитием облитерационной ангиопатии и склерозом стенок (рис. 2, 3). В 15% случаев в плацентах пациенток с ЗВРП выявлялась реакция Тени-Паркера, характеризующаяся появлением синцитиальных узелков, свидетельствующих о гиперваскуляризации ворсин плаценты. Данная ситуация свидетельствует о напряженности компенсаторно-приспособительных процессов в плаценте у пациенток с ЗВРП (рисунок 4).
Рисунок 1. Преждевременное старение, облитерационная ангиопатия плаценты, фибриноидный некроз и очаги обызвествления терминальных ворсин.
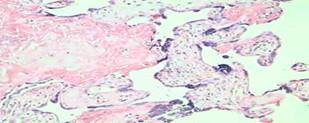
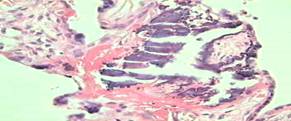
Рисунок 2. Облитерационная ангиопатия (варикозное расширение сосудов ворсин, склероз их стенок, дистрофические изменения эндотелия).
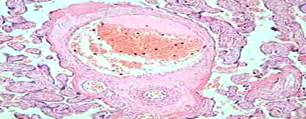
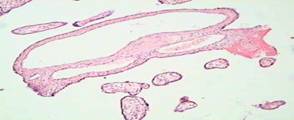
Рисунок 3. Гиперплазия терминальных ворсин и хориального синцития, гиперваскуляризация ворсин, облитерационная ангиопатия, очаги фибриноида.
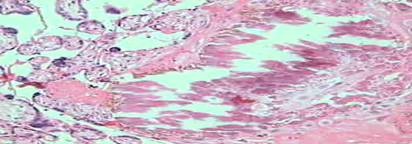
Рисунок 4. Пролиферация хориального синцития – реакция Тенни-Паркера, гиперваскуляризация ворсин, виллезный конгломерат х 400.
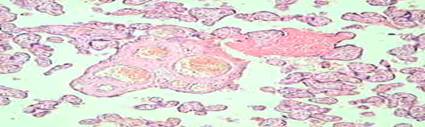
Таким образом, для пациенток с идиопатической формой ЗВРП характерно наличие в плаценте признаков преждевременного старения, отражающих компенсаторные возможности плаценты и не являющиеся специфичными (рисунок 5, 6).
Рисунок 5. Выраженные компенсаторные изменения и облитерационная ангипатия плаценты
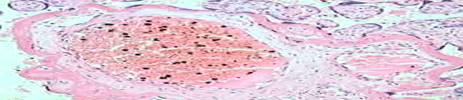
Рисунок 6. Выраженная гиперплазия терминальных ворсин (виллезный конгломерат) и очаговая гиперплазия хориального синцития (а х 200, б х 400).
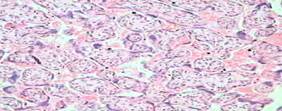
а б
Результаты гистологического исследования плацентарного ложа. При гистологическом исследовании плацентарного ложа во всех случаях была выявлена полная гестационная перестройка миометрального сегмента маточно-плацентарных артерий.
Рисунок 7. Полная гестационная перестройка миометриального сегмента МП артерий Х 120.
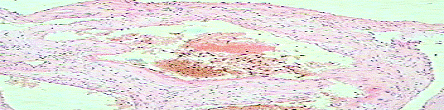 |
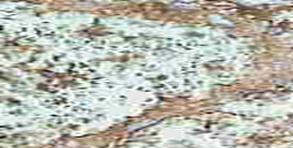
Результаты иммуноморфологического исследования плаценты и плацентарного ложа методом непрямой иммунопероксидации с антителами к VEGF-α. По результатам иммунопероксидазного исследования было показано, что в ткани плаценты и в плацентарном ложе у 28 пациенток с идиопатической формой ЗВРП отмечено снижение продукции сосудисто-эндотелиального фактора роста (рисунок 8, 9).
Рисунок 8. Отложение незначительного количества иммунных комплексов с VEGF-α в массах плаценты (а) и в плацентарном ложе (б). Серийные срезы, а, б х 400.


а б
Рисунок 9. Отложение значительного количества иммунных комплексов с VEGF-α в норме в массах плаценты (а) и в плацентарном ложе (б). а, б х 400.

а б
С помощью иммунопероксидазного метода показано, что в тканях плаценты и в плацентарном ложе у пациенток с идиопатической формой ЗВРП отмечено снижение продукции VEGF-α по сравнению с нормой.
Результаты иммуноморфологического исследования плаценты и плацентарного ложа
Методом непрямой иммунофлюоресценции с антителами к VEGF-α были подтверждены результаты иммунопероксидазного исследования. Во всех 30 случаях было выявлено ослабленное свечение, свидетельствующее о сниженном количестве VEGF-α в тканях плаценты и плацентарном ложе у пациенток с идиопатической ЗВРП (рис. 10).
Рисунок 10. Непрямой иммунофлуоресцентный метод с антителами к VEGF-α в плаценте (а) и плацентарном ложе (б) у пациенток с идиопатической формой ЗВРП и изиологическом течении беременности (в, г).


а б


в г
На рисунке 10 продемонстрировано выраженное свечение в тканях плаценты и плацентарном ложе у пациенток с физиологическим течением беременности, свидетельствующее о значительной продукции VEGF-α.
Результаты генетического исследования. Кариотип - типичная для вида совокупность морфологических признаков хромосом. Анализ структуры и числа хромосом производится с помощью флюоресцентной микроскопии. В таблице 29 представлены результаты кариотипирования 30 новорожденных с идиопатической формой ЗВРП.
Таблица 29. Кариотип новорожденных с идиопатической формой ЗВРП
Кариотип | 46 ХХ | 46ХУ |
Количество | 17 | 13 |
Все новорожденные имели нормальный набор хромосом, т. е. в группе с идиопатической формой ЗВРП не было выявлено плодового фактора, ответственного за задержку роста.
Фотография 1. Нормальный кариотип новорожденных

Таким образом, было доказано, что в развитии ЗВРП играют роль такие факторы, как гестоз и ФПН. В случае исключения материнских и плодовых факторов ЗВРП носит идиопатический характер и связана с нарушением процессов васкулогенеза в плаценте. Данная ситуация не требует проведения специфической терапии и пересмотра тактики родоразрешения. На основании полученных данных нами предлагается следующий алгоритм ведения пациенток с задержкой внутриутробного роста плода (схема 1).
Схема 1. Алгоритм ведения пациенток с ЗВРП



ВЫВОДЫ
1. Наиболее значимыми факторами риска развития задержки внутриутробного роста плода являются гестоз и фетоплацентарная недостаточность. Гестоз повышает риск развития ЗВРП в 1,6 раз при преэклампсии, в 2,5 раза при протеинурии и в 3 раза при гипертензии беременных. Нарушение маточно-плацентарного кровотока увеличивает вероятность развития ЗВРП в 1,4 раза.
2. Доля идиопатической формы ЗВРП составляет 10% в общей структуре данной патологии. Для идиопатической ЗВРП характерно отсутствие нарушений маточно-плацентарного кровотока, удовлетворительное состояние плода по данным КТГ и благоприятный прогноз при родоразрешении через естетсвенные родовые пути.
3. Допплерографическая оценка маточно-плацентарного кровотока в сроки скринингового обследования (20-24 недели) позволяет прогнозировать развитие неблагоприятного течения беременности. Нарушение МПК повышает риск развития ЗВРП и гестоза в 3,3 и в 2,4 раза соотвественно.
4. Для идиопатической формы ЗВРП характерен низкий уровень продукции сосудистоэндотелиального фактора роста и нарушение процессов ангио - и васкулогенеза в плаценте и плацентарном ложе.
5. При выявлении идиопатической формой ЗВРП нецелесообразно проводить медикаментозную коррекцию и пересматривать тактику ведения родов.
Практические рекомендации
1. При нарушении МПК в сроки 20-24 недели необходимо осуществлять постоянное наблюдение за беременными, выделяя их в группу риска по развитию осложнений (ЗВРП, гестоз, ФПН).
2. Первое допплерометрическое исследование необходимо в сроки скринингового обследования (20-24 недели) для оценки риска развития осложнений беременности.
3. Пациентки с идиопатической формой ЗВРП не нуждаются в проведении терапии, направленной на улучшение микроциркуляции и обменных процессов, а также пересмотра тактики ведения родов.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. , , Мартынова риска задержки внутриутробного роста плода с точки зрения доказательной медицины.//Врач-аспирант. Научно-практический журнал. 2006.-Выпуск 2(11).-С.126-133.
2. , , Солоницын применения антиоксидантных препаратов в профилактике осложнений беременности//Материалы международного конгресса «Практическая гинекология: от новых возможностей к новой стратегии». 27-31 марта 2006г.-С.249.
3. , , Мартынова факторов риска развития осложнений беременности (гестоз, ФПН, ЗВРП) у пациенток репродуктивного возраста.// Врач.-2005.-№7.-С.57-59.
4. , Боровкова факторов риска задержки внутриутробного роста плода// Материалы первого международного конгресса по репродуктивной медицине. Москва. 200июня.-С.212.
5. , , Солоницын маточно-плацентарного кровотока как факторов риска развития осложнений беременности//Материалы первого международного конгресса по репродуктивной медицине. Москва 8-12 июня. -2006.-С.224.
6. , , Мартынова нейрон-специфической енолазы в иммунном поражении плаценты у пациенток с гестозом.//Материалы первого международного конгресса по репродуктивной медицине. Москва 8-12 июня.-2006.-С.224-225.
7. , , Мартынова ведения пациенток с идиопатической формой задержки внутриутробного роста плода// Врач.-2006.-№9.-С.61-63.
8. , , Солоницын факторы риска развития задержки внутриутробного роста плода//Материалы 8-го Всероссийского научного форума «Мать и дитя».-2006.-С.46-47.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 |



