c2, ТМФ – для сравнения частот встречаемости мутаций у
больных 2-й группы по сравнению с больными 1-й и 3-й групп
Точковые мутации были обнаружены у трех больных 3-й группы, при этом у двух из них (с ановуляцией и опсоменореей) была идентифицирована мутация V281L в сочетании с V237E (у одной) и с Q318X (у второй). При этом у них были нормальные показатели пробы с АКТГ. У третьей больной выявлена мутация Q318X в 8 экзоне в гетерозиготном состоянии (женщина с "идиопатической" андрогенизацией). Из 8 женщин, имевших мутации в гене 21-Г в виде "химерных" генов 1-го и 2-го типа, две были с "идиопатической" андрогенизацией и 6 – с нормогонадотропной недостаточностью яичников. Полученные данные свидетельствуют о том, что часть женщин с "идиопатической" андрогенизацией является гетерозиготными носителями мутантных аллелей гена 21-Г, что может быть одной из причин невынашивания беременности у них. С другой стороны, у части больных с нормогонадотропной недостаточностью яичников и симптомами андрогензависимой дермопатии, которые (согласно Роттердамскому консенсусу) должны быть отнесены к СПЯ, было диагностировано наличие НФ ВГКН. Следовательно, молекулярно-генетический анализ может быть использован как дополнительный метод исследования для определения гетерозиготного носительства мутаций в гене 21-Г и для подтверждения наличия НФ ВГКН.
Дифференциальный диагноз между больными
с гиперандрогенемией различного генеза
Было проведено сравнение клинических, гормональных и ультразвуковых показателей между тремя группами больных. Обнаружено, что в группе больных СПЯ значительно чаще наблюдалась нормогонадотропная недостаточность яичников и нарушение менструального цикла (НМЦ), чем у больных НФ ВГКН, однако различий по видам НМЦ не было. Кроме того, у больных СПЯ содержание в крови гонадотропинов было значительно выше, чем у больных 1-й и 3-й групп. Более выраженная гиперандрогенемия была характерна для больных НФ ВГКН – содержание в крови ДЭА-С, свободного тестостерона и дигидротестостерона значительно превышало показатели не только у здоровых женщин, но и у больных 2-й и 3-й групп. Отсутствие корреляции между уровнем андрогенов в крови и гирсутным числом у больных всех трех обследованных групп указывает на то, что развитие гирсутизма связано не только с гиперандрогенемией, но и с рецепцией андрогенов в тканях. При сравнении динамики уровня 17-ОНП в крови во время проведения пробы с АКТГ (рис. 3) было обнаружено, что наибольшие значения как базального, так и стимулированного 17-ОНП наблюдались у больных НФ ВГКН по сравнению как с показателями у больных двух других исследуемых групп, так и по сравнению с показателями в контрольной группе.
Значительные различия были обнаружены при сравнении данных ультразвукового исследования: у больных СПЯ был увеличен объем яичников с характерными изменениями их структуры, в то время как у больных 1-й и 3-й групп объем и структура яичников не отличались от аналогичных показателей в контрольной группе. Аналогичные различия были обнаружены и при сравнении показателей у больных СПЯ с показателями у больных 3а и 3б подгрупп. Полученные данные демонстрируют наличие двух значительно различающихся между собой групп больных с нормогонадотропной недостаточностью яичников (2 группа и 3а подгруппа).
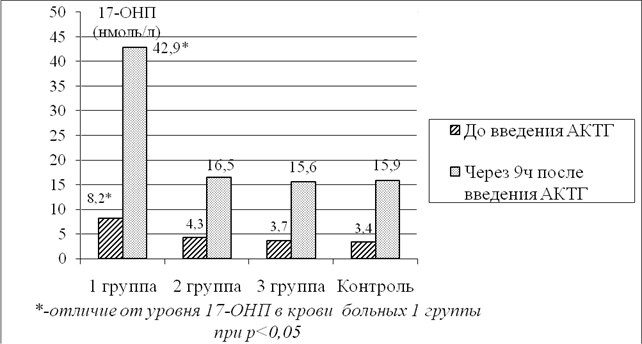
Рис. 3. Результаты пробы с АКТГ у больных трех исследуемых групп
Кроме того, у части больных 3а подгруппы были выявлены другие причины, вызывающие недостаточность яичников: аутоиммунный оофорит, наружный генитальный эндометриоз, функциональная гиперпролактинемия, ожирение, дефицит массы тела. Следовательно, существует достаточно большая группа больных с нормогонадотропной недостаточностью яичников и симптомами андрогенизации, которая не может быть отнесена к СПЯ. У этих больных могут быть различные причины, вызывающие недостаточность яичников, в том числе НФ ВГКН. Дифференциально-диагностические критерии диагностики НФ ВГКН и СПЯ приведены в приложении 1.
Оценка эффективности медикаментозной терапии
С целью восстановления репродуктивной функции терапию глюкокортикостероидами получали 40 больных НФ ВГКН. В анамнезе у 13 женщин были беременности, которые закончились невынашиванием у,6%). Первичное бесплодие было у%), вторичное – у 8 (20%) больных. Для лечения применяли дексаметазон или преднизолон. Дексаметазон (0,5 мг) применяли по 1/2 – 1 таблетке 2 раза в день после еды, преднизолон (5 мг) применяли по 1/2 – 3/4 – 1 таблетке 2 раза в день после еды в течение 3-6 месяцев. На фоне применения глюкокортикостероидов одной больной проводилась искусственная инсеминация спермой донора, пять больных получали глюкокортикостероиды в сочетании с кломифена цитратом. Мутации в гене 21-Г были обнаружены у 12 больных, заинтересованных в беременности, в связи с чем было произведено исследование гена 21-Г у супругов. Ни у одного из супругов мутации не были найдены, поэтому пренатальная диагностика при наступлении беременности не проводилась. Применение глюкокортикостероидов привело к наступлению беременности у,5%) больной (через 1-3 месяца у 27, через 6 месяцев – еще у четырех больных). При этом у 5 (16%) из них беременность закончилась невынашиванием, у одной была внематочная беременность и у 25 произошли срочные роды. Частота невынашивания беременности при применении глюкокортикостероидов достоверно снизилась с 84,6% до 16,7% (р<0,001). Повторное назначение глюкокортикостероидов привело к наступлению беременностей у 4 женщин, которые закончились родами. Следовательно, повторное назначение терапии глюкокортикостероидами привело к полному решению проблемы невынашивания в исследуемой группе больных. В итоге родами завершились,6%) беременностей. Полученные результаты показывают высокую эффективность терапии глюкокортикостероидами в восстановлении фертильности (лечение бесплодия и снижение частоты невынашивания беременности) у больных НФ ВГКН. Однако на данной терапии не было обнаружено изменения степени выраженности гирсутизма. По-видимому, отсутствие эффекта при лечении гирсутизма может быть связано как с малой продолжительностью терапии, так и с тем, что у этих препаратов нет прямого антиандрогенного действия (блокады рецепторов андрогенов).
Лечение больных СПЯ при наличии метаболических нарушений начиналось с их коррекции. С этой целью 24 больные получали терапию метформином в сочетании с диетотерапией. 18 больных получали метформин в сочетании с КОК или с аГн-РГ. Через 6 месяцев от начала лечения обнаружено достоверное снижение как базального, так и стимулированного глюкозой уровня инсулина в крови. У 21 больной произошла нормализация ПТГ. На фоне терапии наблюдалась редукция массы тела у всех больных с избыточным весом. Однако эффективность метформина в восстановлении овуляторного менструального цикла (13%) и наступлении беременности (8,7%) была низкой. Не было обнаружено влияния метформина на степень выраженности гирсутизма, размеры и структуру яичников. Следовательно, терапия метформином показана только для преодоления инсулинорезистентности, гиперинсулинемии и нарушения углеводного обмена.
Одной из задач исследования была оценка эффективности различных методов лечения с целью подготовки больных СПЯ к дальнейшей индукции овуляции. Для решения поставленной задачи проведено сравнение эффективности применения монотерапии КОК, содержащих дроспиренон (ДСП) или ципротерона ацетат (ЦПА), КОК в сочетании с 10 мг ципротерона ацетата и КОК в сочетании с аГн-РГ. При сравнении динамики уровней гонадотропных гормонов в крови было обнаружено, что максимальное подавление секреции гонадотропинов происходило на фоне применения аГн-РГ уже через 3 месяца лечения, что являлось весьма закономерным. При использовании других схем лечения происходило менее выраженное, но достоверное снижение уровня ЛГ в крови больных СПЯ уже через 3 месяца лечения. Максимальный антиандрогенный эффект был обнаружен на фоне применения сочетания КОК с 10 мг ЦПА, что выражалось в более значительном снижении содержания в крови андростендиона и тестостерона. При этом не происходило снижения уровня андрогенов в крови ниже физиологических значений. Не было выявлено различий в динамике уменьшения объема яичников и числа фолликулов в них на фоне применения различных схем лечения. На всех схемах лечения достоверное уменьшение объема яичников происходило через 3 месяца терапии. Наименьшее число больных, у которых сохранялось периферическое расположение фолликулов в яичниках, наблюдалось через 3 месяца лечения на фоне применения аГн-РГ в сочетании с КОК. Не было обнаружено различий в частоте нормализации стромы на разных схемах лечения. Применение комбинированной терапии: КОК, содержащий ЦПА, в сочетании с 10 мг ЦПА приводило к нормализации структуры яичников через 6 месяцев лечения у значительно большего числа больных СПЯ, чем монотерапия КОК, содержащими ЦПА или ДСП. Во всех остальных случаях одинаковой эффективностью для подготовки больных к индукции овуляции обладают как сочетание КОК с аГн-РГ, так и КОК в сочетании с 10 мг ЦПА. После нормализации гормональных и ультразвуковых показателей была начата индукция овуляции. Для восстановления репродуктивной функции у больных СПЯ применялась стимуляция овуляции кломифена цитратом, гонадотропинами, проводилось оперативное лечение и ЭКО. В результате из 43 больных беременность наступила у,4%), из них у трех произошло самопроизвольное прерывание беременности, родами закончились,3%), к настоящему времени беременность прогрессирует у 3 женщин. Результаты исследования продемонстрировали достаточно высокую частоту восстановления репродуктивной функции у больных СПЯ, что указывает на необходимость поэтапного лечения СПЯ, включающего коррекцию метаболических нарушений, а также нормализацию гормональных и ультразвуковых показателей перед проведением индукции овуляции.
Для лечения андрогензависимой дермопатии применялась терапия КОК, в состав которых входил ЦПА или ДСП, и их сочетание с 10 мг ЦПА. Применение антиандрогенов было одинаково эффективным для лечения симптомов андрогензависимой дермопатии как у больных НФ ВГКН, так и у больных СПЯ. Было обнаружено (рис. 4), что при лечении угревой сыпи эффективность КОК, в состав которых входили ЦПА или ДСП, была одинаково высока и существенно не изменялась при добавлении 10 мг ЦПА.
При оценке эффективности применения различных препаратов для лечения гирсутизма было продемонстрировано (рис. 5) более выраженное подавление роста волос на фоне применения комбинированной терапии: КОК в сочетании с 10 мг ЦПА. На терапию КОК в сочетании с антиандрогеном отбирались больные со значительно более высокими значениями гирсутного числа, чем на монотерапию КОК. При этом на комбинированной терапии было более быстрое и выраженное уменьшение разницы гирсутного числа, что приводило к одинаковым значениям гирсутного числа через 12 месяцев лечения как на монотерапии КОК, так и на комбинированной терапии. Полученные данные указывают на дозозависимый эффект ЦПА при лечении гирсутизма.
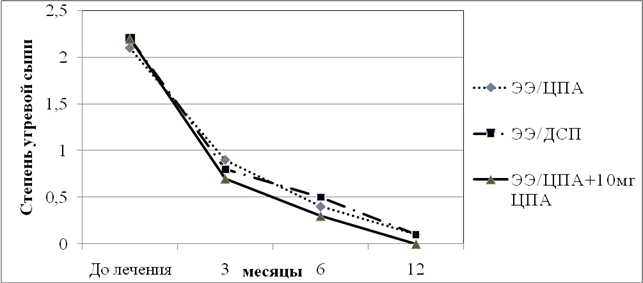
Рис.4. Сравнение эффективности применения монотерапии КОК,
содержащего этинилэстрадиол/ципротерона ацетат (ЭЭ/ЦПА),
этинилэстрадиол/дроспиренон (ЭЭ/ДСП) и ЭЭ/ЦПА в сочетании с 10 мг ЦПА у больных СПЯ в лечении угревой сыпи
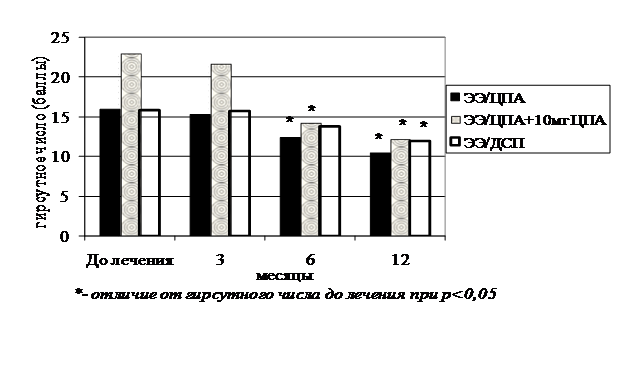
Рис. 5. Динамика гирсутного числа у больных СПЯ на фоне применения различных схем лечения
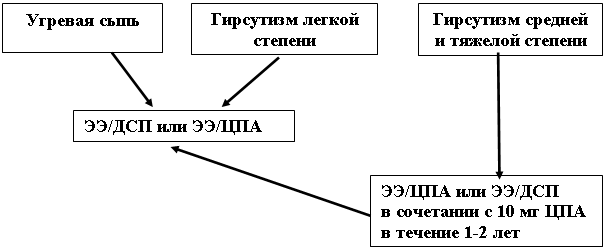
Не было достоверного уменьшения гирсутного числа через 6 месяцев применения ЭЭ/ДСП, однако при увеличении продолжительности терапии до 1 года гирсутное число достоверно уменьшалось, что позволяет рекомендовать применение КОК с ДСП для лечения легкой степени гирсутизма. Алгоритм медикаментозной терапии андрогензависимой дермопатии представлен в приложении 2.
В исследуемой группе больных указание на применение КОК в анамнезе было у 27 больных НФ ВГКН и у 71 больной СПЯ. Однако на отмене лечения у всех произошел рецидив симптомов андрогензависимой дермопатии, что послужило поводом для обращения и повторного назначения данного вида терапии. Следовательно, КОК, содержащие гестаген с антиандрогенным эффектом, целесообразно применять постоянно из-за высокого риска развития рецидива симптомов андрогензависимой дермопатии. При оценке липидного спектра крови на фоне применения ЭЭ/ЦПА не было обнаружено статистически значимых изменений, что не позволяет говорить о негативном влиянии препарата на жировой обмен.
Таким образом, в результате проведенного исследования можно сделать заключение о том, что дифференциальная диагностика гиперандрогенных состояний у женщин должна быть комплексной и включать в себя все современные методы исследования (проба с АКТГ, определение содержания гонадотропинов и андрогенов в крови, ультразвуковое исследование органов малого таза, молекулярно-генетическое исследование мутаций в гене 21-Г). Для восстановления репродуктивной функции у больных НФ ВГКН применяются глюкокортикостероиды, а также их сочетание с кломифеном. Для подготовки больных СПЯ к индукции овуляции целесообразно применение комбинированной терапии: КОК в сочетании с 10 мг ЦПА или аГн-РГ в сочетании с КОК. Лечение андрогензависимой дермопатии, независимо от этиологии заболевания, должно включать в себя применение КОК, в состав которого входит гестаген с антиандрогенным действием, при тяжелых формах гирсутизма – в сочетании с дополнительным приемом антиандрогена. При наличии у больных СПЯ симптомов андрогензависимой дермопатии и отсутствия заинтересованности в беременности, целесообразно применение КОК с антиандрогенным эффектом в течение длительного времени для стойкой нормализации клинических, гормональных и ультразвуковых проявлений заболевания.
ВЫВОДЫ
1. Неклассическая форма врожденной гиперплазии коры надпочечников (НФ ВГКН) сопровождается нормогонадотропной недостаточностью яичников у 77% женщин, из них в виде хронической ановуляции у – 89% и лютеиновой недостаточности – у 11% больных. Овариальная недостаточность проявляется нарушением менструального цикла у 81% больных, которое у большинства женщин (80%) проявляется опсоменореей, реже – вторичной аменореей (16%), первичной аменореей (3%) и меноррагией (1%). Симптомы андрогензависимой дермопатии наблюдаются у 92% больных НФ ВГКН. Избыток массы тела встречается относительно редко – у 17% больных.
2. Содержание в крови больных НФ ВГКН свободного тестостерона, дегидроэпиандростерона сульфата, 17-гидроксипрогестерона и дигидротестостерона достоверно превышает аналогичные показатели как у здоровых женщин, так и у больных синдромом поликистозных яичников (СПЯ). Повышение уровня 17-гидроксипрогестерона в крови в ответ на стимуляцию АКТГ выше 26 нмоль/л указывает на наличие НФ ВГКН с точностью предсказания 91,2%.
3. Эхографическая картина органов малого таза у большинства больных НФ ВГКН характеризуется уменьшением объема матки при нормальном объеме яичников. Вторичный поликистоз яичников встречается у 10% больных.
4. Синдром поликистозных яичников у 99,3% женщин репродуктивного возраста сопровождается нормогонадотропной недостаточностью яичников. Хроническая ановуляция встречается у 90% больных, у 10% – лютеиновая недостаточность. Наиболее частым нарушением менструального цикла является опсоменорея (78,2%). Частота встречаемости вторичной аменореи составляет 14,5%, первичной аменореи – 2,1%, меноррагии встречаются у 5,2% больных. Клинические проявления андрогензависимой дермопатии в виде вульгарных угрей и гирсутизма наблюдаются у 85,8% больных СПЯ.
5. Синдром поликистозных яичников характеризуется гиперсекрецией ЛГ гипофизом, о чем свидетельствует повышение соотношения ЛГ/ФСГ более 2, встречающееся у 44% больных СПЯ. Содержание в крови больных СПЯ тестостерона, свободного тестостерона, андростендиона, дегидроэпиандростерона сульфата и дигидротестостерона достоверно превышает аналогичные показатели у здоровых женщин. Содержание базального и стимулированного 17-гидроксипрогестерона в крови больных СПЯ не отличается от показателей у здоровых женщин, что указывает на отсутствие дефекта синтеза надпочечниковых андрогенов. Вторичная гиперпролактинемия выявляется у 8,7% больных.
6. Эхографическая картина органов малого таза при СПЯ характеризуется увеличением объема яичников у 81,2% больных. Фолликулы располагаются по периферии яичника у 76% больных, гиперплазия стромы выявляется у 83% больных. Имеется положительная корреляция между объемом яичников и числом антральных фолликулов в них.
7. Избыточная масса тела выявляется у 39% больных СПЯ, наиболее часто – избыток массы %) и ожирение I степени (13%). При увеличении индекса массы тела в 1,5 раза возрастает гирсутное число, при этом наблюдается снижение содержания в крови глобулина, связывающего половые стероиды, и в 2 раза увеличивается значение индекса свободного андрогена.
8. Нарушение толерантности к глюкозе встречается у 36% больных СПЯ. При этом у половины больных с нарушением толерантности к глюкозе отсутствует избыток массы тела. Гиперинсулинемия приводит к гиперандрогенемии и гирсутизму, о чем свидетельствует наличие положительной корреляции между уровнем инсулина в крови натощак и индексом свободного андрогена, а также между уровнем инсулина натощак и гирсутным числом у больных с нарушением толерантности к глюкозе.
9. У 50% больных НФ ВГКН выявляются мутации в гене 21-гидроксилазы: мутация сплайсинга во 2 интроне, делеция гена в 3 экзоне, I172N в 4 экзоне, V237E в 6 экзоне, V281L в 7 экзоне, Q318X в 8 экзоне, "химерные" гены 1-го и 2-го типа в гомозиготном, гетерозиготном и компаундном носительстве. При СПЯ мутации в гене 21-гидроксилазы не выявляются, что указывает на необходимость проведения молекулярно-генетического исследования как одного из этапов диагностики НФ ВГКН вследствие дефицита 21-гидроксилазы. Отсутствие взаимосвязи между наличием мутаций в гене 21-гидроксилазы и базальным уровнем 17-гидроксипрогестерона в крови указывает на необходимость дополнительного проведения пробы с АКТГ для диагностики НФ ВГКН.
10. Андрогензависимая дермопатия неясного происхождения у 58,7% больных сопровождается нормогонадотропной недостаточностью яичников (70,5% больных – ановуляция, 29,5% – лютеиновая недостаточность). Содержание в крови общего и свободного тестостерона, дегидроэпиандростерона сульфата и дигидротестостерона достоверно выше этих показателей у здоровых женщин, но ниже, чем у больных НФ ВГКН и СПЯ. Несмотря на нормальный базальный и стимулированный уровень 17-гидроксипрогестерона в крови, у 44% больных выявляются мутации в гене 21-гидроксилазы (V237E в 6 экзоне, V281L в 7 экзоне, Q318X в 8 экзоне, "химерные" гены 1-го и 2-го типа), что говорит в пользу наличия у них НФ ВГКН.
11. Использование глюкокортикостероидных препаратов у больных НФ ВГКН с целью лечения гирсутизма является неэффективным. Применение глюкокортикостероидов на этапе планирования беременности у больных с нарушением репродуктивной функции приводит к восстановлению регулярного овуляторного менструального цикла у 83% больных и к наступлению беременности у 77,5% женщин, которые заканчиваются родами у 93,6% из них.
12. Использование метформина у больных СПЯ приводит к уменьшению гиперинсулинемии и нормализации углеводного обмена, что указывает на целесообразность его применения для коррекции метаболических нарушений.
13. Применение у больных СПЯ рецепторных антагонистов андрогенов в составе комбинированных оральных контрацептивов, а также в сочетании с дополнительным приемом ципротерона ацетата, приводит к нормализации секреции гонадотропинов гипофизом и андрогенов яичниками через 3 месяца лечения. Нормализация структуры яичников происходит через 6-12 месяцев лечения и зависит от дозы антиандрогена. Подавление гонадотропной функции гипофиза с помощью агониста гонадотропин-рилизинг гормона в сочетании с комбинированными оральными контрацептивами сопровождается нормализацией содержания андрогенов в крови больных СПЯ, размеров и структуры яичников уже через 3 месяца лечения.
14. Высокоэффективным методом лечения андрогензависимой дермопатии независимо от этиологии заболевания является использование антиандрогенов в составе комбинированных оральных контрацептивов и их сочетания с дополнительным приемом ципротерона ацетата. Дозозависимый эффект при лечении гирсутизма проявляется через 6 месяцев и возрастает с увеличением продолжительности лечения. Через 2 года терапии нормализация гирсутного числа происходит более чем у 80% больных с гирсутизмом.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Для диагностики НФ ВГКН целесообразно использовать определение базального уровня 17-ОНП в крови в фолликулярную фазу цикла. На наличие НФ ВГКН указывает уровень 17-ОНП в крови более 15 нмоль/л. При более низких значениях показано проведение пробы с синтетическим аналогом АКТГ пролонгированного действия и молекулярно-генетического исследования гена 21-гидроксилазы. Повышение содержания 17-ОНР в крови через 9 часов после введения препарата АКТГ пролонгированного действия более 26 нмоль/л и/или наличие мутаций в гене 21-гидроксилазы позволяет установить наличие заболевания.
2. В алгоритм диагностики СПЯ необходимо включать оценку функции яичников, уровня андрогенов в крови и данных ультразвукового исследования органов малого таза. Наличие недостаточности яичников в виде ановуляции или лютеиновой недостаточности в сочетании с гиперандрогенемией в виде повышения уровней общего и свободного тестостерона, андростендиона в крови и снижение глобулина, связывающего половые стероиды, а также увеличение объема яичников и числа фолликулов в них при нормальных значениях 17-ОНР в крови на пробе с АКТГ свидетельствует о СПЯ.
3. При наличии у больной НФ ВГКН носительства "тяжелых" мутаций (отвечающих за развитие классической формы заболевания) при планировании беременности показано проведение молекулярно-генетического исследования гена 21-гидроксилазы у супруга больной. При обнаружении носительства мутаций в гене 21-гидроксилазы у обоих супругов при наступлении беременности целесообразно проведение пренатальной диагностики для своевременного выявления классической формы ВГКН у плода.
4. Больным НФ ВГКН на этапе планирования беременности показано назначение глюкокортикостероидов. При отсутствии восстановления овуляторного менструального цикла возможно применение индукции овуляции или методов вспомогательных репродуктивных технологий на фоне применения терапии глюкокортикостероидами.
5. Как больным с недостаточностью функции яичников и симптомами андрогензависимой дермопатии, так и больным с "идиопатическим" гирсутизмом при планировании беременности показано проведение исследования гена 21-гидроксилазы. При обнаружении у них гетерозиготного носительства "тяжелых" мутаций или в сочетании с "легкими" (отвечающими за развитие неклассической формы заболевания) мутациями или с "химерными" генами целесообразно таких больных расценивать как имеющих НФ ВГКН.
6. Больным с подозрением на СПЯ, независимо от массы тела, необходимо проведение пробы на толерантность к глюкозе и определение базального уровня инсулина в крови. При выявлении нарушения толерантности к глюкозе и/или гиперинсулинемии показана диетотерапия в сочетании с метформином.
7. Для подготовки больных СПЯ к индукции овуляции целесообразно использовать терапию аГн-РГ в сочетании с КОК в течение 3 месяцев или терапию КОК в сочетании с 10 мг ципротерона ацетата в течение 3-6 месяцев. Переход к стимуляции овуляции осуществляется после нормализации гормональных показателей и ультразвуковых параметров яичников.
8. Женщинам с симптомами андрогензависимой дермопатии как овариального, так и надпочечникового генеза показана терапия КОК, в состав которых входят рецепторные антагонисты андрогенов, а также их сочетание с антиандрогеном (ципротерона ацетатом). Для лечения угревой сыпи и гирсутизма легкой степени предпочтение следует отдавать монотерапии КОК, содержащими дроспиренон или ципротерона ацетат. Лечение выраженного гирсутизма целесообразно начинать с применения комбинированной терапии: сочетание КОК с 10 мг ципротерона ацетата. После достижения выраженного клинического улучшения осуществляется переход на монотерапию КОК с антиандрогенным действием. После достижения ремиссии гирсутизма или угревой сыпи больным целесообразно продолжение применения КОК ввиду высокого риска рецидива симптомов андрогензависимой дермопатии на отмене лечения.
Приложение 1
Дифференциально-диагностические критерии диагностики СПЯ и НФ ВГКН
Признак | СПЯ | НФ ВГКН |
17-ОНП более 15 нмоль/л | нет | да |
Проба с АКТГ | Уровень 17-ОНП в крови после введения АКТГ – менее 26 нмоль/л | Уровень 17-ОНП в крови после введения АКТГ – более 26 нмоль/л |
Мутации в гене 21-гидроксилазы | нет | есть |
Привычное невынашивание | нет | есть |
Недостаточность яичников | есть | есть/нет |
Гиперандрогенемия и/или сиптомы андрогенизации | есть | есть |
ЛГ/ФСГ более 2 | да | нет |
Увеличение и поликистоз яичников | есть | нет |
Приложение 2
Алгоритм медикаментозной терапии андрогензависимой дермопатии
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Агонисты гонадотропин-рилизинг гормона в сочетании с низкодозированными эстроген-гестагенными оральными контрацептивами в терапии синдрома поликистозных яичников / , , // Журнал Российского общества акушеров-гинекологов. – 2006. – № 1. – С. 25-27.
2. Анализ спектра мутационных повреждений гена 21-гидроксилазы у больных с адреногенитальным синдромом / , , // Генетика. – 2000. – Т. 36, № 8. – С. .
3. Антиандрогены и агонисты гонадотропин-рилизинг гормона в терапии синдрома поликистозных яичников / , , // Эфферентная терапия. – 2007. – Т. 13, № 1. – С. 25-28.
4. Диагностика и лечение неклассической формы врожденной гиперплазии коры надпочечников / , , // Журнал акушерства и женских болезней. – 2011. – Т. LX, вып. 1. – С. 85-94.
5. Клиническая эффективность ципротерона ацетата при лечении больных с синдромом поликистозных яичников / , , // Вестник Российской ассоциации акушеров-гинекологов. – 2000. – № 1. – С. 76-79.
6. Комбинированная терапия синдрома поликистозных яичников антиандрогенами в сочетании с агонистами гонадотропин-рилизинг гормона / , , // Тезисы докладов Международного конгресса "Практическая гинекология: от новых возможностей к новой стратегии". – М., 2006. – С. 171-172.
7. Лечебное применение агониста гонадотропин-рилизинг гормона при синдроме поликистозных яичников / , , // Здоровье женщины – матери: вопросы теории и практики: сборник научных трудов. Ч. II. – СПб., 2006. – С. 15-17.
8. Мутационные нарушения при различных формах ВГКН и особенности молекулярной диагностики дефицита 21-гидроксилазы при стертых формах заболевания / , , // Медицинская генетика. – 2007. – Т. 6, № 4. – С. 35-41.
9. Мутационные повреждения гена 21-гидроксилазы как молекулярная основа врожденной гиперплазии коры надпочечников / , , // Медицинская генетика. – 2006. – Т. 5, прилож. 1. – С. 30-37.
10. Неклассическая форма врожденной гиперплазии коры надпочечников (этиология, патогенез, диагностика) / , , // Журнал акушерства и женских болезней. – 2006. – Т. LV, вып. 2. – С. 53-57.
11. Новые подходы к диагностике неклассической формы врожденной гиперплазии коры надпочечников / , , // Высокие медицинские технологии в эндокринологии: тезисы V Всероссийского конгресса эндокринологов – М., 2006. – С. 49.
12. Принципы лечения синдрома поликистозных яичников / , , М А. Тарасова // Журнал акушерства и женских болезней. – 2005. – Т. LIV, вып. 2. – С. 73-78.
13. Соболева, ципротерона ацетата в лечении гиперандрогенемии и гирсутизма / , // Материалы научно-практической конференции молодых ученых и врачей. – М., 1996. – С. 22-23.
14. Соболева, мутаций 21-гидроксилазного гена у женщин с гирсутизмом / , , // Материалы III Всероссийского съезда эндокринологов. – М., 1996. – С. 235-236.
15. Соболева, антиандрогенов в лечении гирсутизма различного происхождения / , , // Вестник Российской ассоциации акушеров-гинекологов. – 1997. – № 4. – С. 94-97.
16. Соболева, антиандрогенных препаратов в лечении синдрома поликистозных яичников / , // Материалы II съезда Российской ассоциации врачей акушеров-гинекологов. – М., 1997. – С. 106.
17. Соболева, в терапии гирсутизма / , // Акушерство и гинекология. – 2000. – № 6. – С. 47-49.
18. Соболева, ацетат в лечении гирсутизма / , // Актуальные вопросы эндокринологии: материалы юбилейной Российской конференции, посвященной 100-летию со дня рождения академика АМН СССР . – СПб., 2000. – С. 246.
19. Соболева, с АКТГ в диагностике неклассической формы адреногенитального синдрома / , , // Актуальные проблемы современной эндокринологии: материалы IV Всероссийского конгресса эндокринологов. – СПб., 2001. – С. 510.
20. Соболева, в лечении гирсутизма / , // Aqua Vitae. – 2001. – № 1. – С.58-59.
21. Соболева, комбинированной терапии антиандрогенами при синдроме поликистозных яичников / , , // Невынашивание беременности и недоношенный ребенок: материалы конференции. – Петрозаводск, 2002. – С. 49.
22. Соболева, ацетат в терапии различных форм гирсутизма / // Всероссийская научно-практическая конференция «Клиническая эндокринология – достижения и перспективы», посвященная 80-летию со дня рождения Заслуженного деятеля науки РСФСР, профессора . – СПб, 2003. – С. 344-345.
23. Терапевтический эффект ципротерона ацетата и агониста гонадотропин-рилизинг гормона при синдроме поликистозных яичников / , , // Проблемы репродукции. – 2006. – спецвып. – С. 252-253. – (Тезисы первого международного конгресса по репродуктивной медицине. – М., 2006).
24. Соболева, : пособие для врачей / , , ; ред. . – СПб., 2007. – 50 с.
25. Соболева, и патогенетическая терапия синдрома поликистозных яичников / // Доктор Ру. – 2007. – № 6. – С. 25-27.
26. Соболева, инсулиноподобного фактора роста-1 в крови женщин с синдромом поликистозных яичников / , // Эфферентная терапия. – 2007. – Т. 13, № 1. – С. 101-102. – (Тезисы научной конференции “Метаболический синдром у женщин”. – СПб., 2007).
27. Соболева, поликистозных яичников / // Signatura. – 2007. № 2. – С. 41-45.
28. Соболева, ведения больных с синдромом поликистозных яичников, сопровождающимся инсулинорезистентностью / // Эфферентная терапия. – 2007. – Т. 13, № 1. – С. 55-56.
29. Соболева, и патогенетическая терапия неклассической формы врожденной гиперплазии коры надпочечников / / / Журнал акушерства и женских болезней. – 2008. – Т. LVII, вып. 4. – С. 108-113.
30. Соболева, оральные контрацептивы, содержащие дроспиренон или ципротерона ацетат, в терапии угревой сыпи / // Журнал акушерства и женских болезней. – 2009. – Т. LVIII, вып. 2. – С. 55-58.
31. Соболева, андрогензависимой дермопатии / , , // Журнал акушерства и женских болезней. – 2010. – Т. LIX, вып. 3. – С.60-67.
32. Соболева, различных видов терапии синдрома поликистозных яичников / , // Журнал акушерства и женских болезней. – 2011. – Т. LX, вып. 1. – С. 57-66.
33. Osinovskaya, N. CYP21-B – CYP21P chimeric molecule as a possible cause of nonclassical form of congenital adrenal hyperplasia / N. Osinovskaya, T. Ivaschenko, E. Soboleva // European human genetic conference. – Praga, 2005. – P. 270.
34. Soboleva, E. The study of two points mutations (Pro-30-Leu and Val-281-Leu) in 21-hydroxylase gene among hirsutism women / E. Soboleva, S. Shevtsov, E. Shwartz // Medizinische Genetik. – 1995. – Vol. 2. – P. 218.
35. Soboleva, E. L. Antigonadotropic effect of high doses cyproterone acetate / E. L. Soboleva, V. V. Poteen // Журнал акушерства и женских болезней. – 1999. – Прил.1. – С. 152. – (VII Baltic Sea Congr. on Obstetrics Gynecol.: book of abstr.)

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 |



