, ,
ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННЫЕ МЕРОПРИЯТИЯ, СПОСОБСТВУЮЩИЕ ВОССТАНОВЛЕНИЮ РЕПРОДУКТИВНОГО ЗДОРОВЬЯ
ГУЗ «ВОКБ № 1», г. Воронеж, каф. акушерства и гинекологии № 1
ВГМА им. Н.Н. Бурденко
Актуальность. Миома матки является самой частой опухолью женского генитального тракта. В настоящее время отмечается «омоложение» этого заболевания – 80% женщин в возрасте 30-40 лет имеют высокий риск заболеть миомой матки. Нередко обнаруживают миому матки в 20-30-летнем возрасте и моложе, когда женщины, в основном, не реализовали репродуктивную функцию (4). В России по поводу миомы матки выполняется до 50-70% оперативных вмешательств в гинекологических стационарах, и только 18% из них приходится на долю консервативной миомэктомии (1). Целью этой операции является не только удаление патологического очага и восстановление нормальной анатомии органа при доброкачественных опухолях матки, но и сохранение репродуктивной функции пациентки. В связи с этим большое внимание уделяется проведению органосохраняющих операций по принципу минимальности хирургической травмы с обязательным использованием нетрадиционного комплекса ранних реабилитационных мероприятий.
Одной из задач функциональной хирургии с учетом принципа минимальной оперативной травмы является уменьшение степени интраоперационной кровопотери. В нашем исследовании используется методика установления надежного турникета: сосуды матки сдавливают резиновым жгутом, наложенным на уровне перешейка матки с целью уменьшения потери крови при вылущивания миоматозных узлов (см. рис.). Проведение реконструктивно-пластических операций требует проведения актуальных реабилитационных мероприятий – озоно - и лазеротерапии.
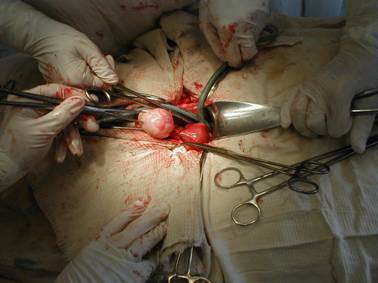
Рис. Этап хирургичесого вмешательства - наложение резинового жгута на область перешейка.
Целью исследования было изучение эффективности комплекса мероприятий, таких как: интраоперационное наложение жгута, санация озоном брюшной полости, внутривенное введение озона и лазеротерапия в послеоперационном периоде.
Материалы и методы исследования. Было обследовано 45 пациенток оперированных по поводу миомы матки. Всем произведена консервативная миомэктомия лапаротомическим доступом из поперечного надлобкового разреза. Показаниями являлись молодой возраст и нереализованная детородная функция. Средний возраст пациенток составил 31 год. Все женщины страдали первичным и вторичным бесплодием различной длительности. Размер матки с миоматозными узлами равнялся в среднем 14-15 неделям беременности, что подтверждалось УЗ-сканированием. Из них 25 пациенткам I группы во время операции был наложен жгут, перекрывающий кровоток в маточных артериях. Интраоперационно внутривенно-капельно вводилось 400 мл озонированного физиологического раствора с концентрацией озона 3 мг/л. Перед зашиванием брюшной стенки внутрибрюшинно также вводилось 400 мл озонированного физиологического раствора с концентрацией озона 2,8-3,5 мг/л. Через 1-2 минуты основное количество раствора выводилось и в брюшной полости оставалось около 150-50 мл. Всем пациенткам в послеоперационном периоде применялись озоно - и лазеротерапия. Озон в концентрации 3 мг/л в 400 мл 0,9% раствора хлорида натрия вводили внутривенно-капельно в течение 3-х дней. Лазеротерапия начиналась со вторых суток и продолжалась до 7-8 суток. Блок излучения лазерного аппарата перемещался вдоль операционной раны на расстоянии 0,5 см от поверхности кожи, время экспозиции 64-128 с, частота – 1500 Гц. Уже после двух-трех процедур заметно уменьшались боль и инфильтрация послеоперационной раны.
Больным II группы миомэктомия выполнена типично с интраоперационным внутривенным введением 5 ЕД окситоцина и суточной дозой антибиотиков цефалоспоринового ряда ( 2 г), без наложения перекрывающего маточный кровоток жгута и без санации озонированным физ. раствором. В послеоперационном периоде доза получаемых антибиотиков цефалоспоринового ряда составляла 8 г на протяжении 4-х дней, внутримышечно по 1 г 2 раза в сутки, утром и вечером. Дважды больные получали внутривенные инфузии метронидозола, 1 раз в день, утром. Использовались традиционные физиотерапевтические методики.
Кровь для исследований у больных брали натощак за 1 день до операции, на 2-е и 7-е сутки после оперативного вмешательства. Были проанализированы следующие клинико-лабораторные показатели: содержание гемоглобина, эритроцитов, цветового показателя, лейкоцитов, СОЭ, протромбинового индекса, фибриногена, а также показателей иммунной системы.
Результаты и обсуждения. Интраоперационная кровопотеря в основной группе составила в среднем 200 мл. А в группе сравнения достигала 500 мл и более, в зависимости от размеров и количество миоматозных узлов. Достоверно на 2-е сутки после операции у пациенток I группы уровень гемоглобина снижался на 16%, уровень эритроцитов снижался на 5,5%, значение цветового показателя достоверно не изменялось, уровень лейкоцитов –повышался на 4,2%, значение СОЭ повышалось на 3,8%. Величина протромбинового индекса возрастала на 11%, уровень фибриногена повышался на 11,2%. Обращало на себя внимание значительное улучшение общего состояния больных I группы в раннем послеоперационном периоде. На 2-3 сутки нормализовывалась работа желудочно-кишечного тракта без использования дополнительных медикаментозных препаратов, субфебрильная температурная реакция сохранялась в течение 5±0,6 дней, швы (полигликолид) раны передней брюшной стенки снимались на 7±1,1 сутки. У больных I группы к 7-м суткам послеоперационного периода уровень гемоглобина возрастал на 19,1%, уровень эритроцитов возрастал на 7,2%, значение цветового показателя увеличивалось на 0,7%, уровень лейкоцитов снижался на 3,9%, значение СОЭ уменьшалось на 3,5%. Величина протромбинового индекс снижалась на 10,1%, фибриногена снижалась на 10,3%, величина Т-Е-РОК возрастала на 10,8%, уровень В-Е-РОК достоверно не изменялся. Уровень фагоцитоза повышался на 15,4%. Уровень ЦИК снижался на 11,8. Значение IgG снижалось на 13,2%, IgM возрастало на 29,6%, IgA возрастало на 24,2%.
На 2-е сутки послеоперационного периода у пациенток II группы уровень гемоглобина снижался на 24%, уровень эритроцитов снижался на 9,2%, значение цветового показателя понижалось на 2,3%, уровень лейкоцитов повышался на 7,4%, значение СОЭ повышалось на 5,6%. Величина протромбинового индекса повышалась на 15%, уровень фибриногена повышался на 15,3%. У больных II группы восстановление функции кишечника происходило к 3-4-м суткам послеоперационного периода, субфебрильная температурная реакция продолжалась в среднем 8±1,2 дня, швы (полигликолид) снимались на 7±2,2 – 10±1,4 сутки послеоперационного периода. К 7 суткам после операции уровень гемоглобина возрастал на 17%, уровень эритроцитов возрастал на 4,1%, значение цветового показателя достоверно не изменялось, уровень лейкоцитов снижался на 2,7%, значение СОЭ снижалось на 2,1%. Величина протромбинового индекса снижалась на 9,1%, уровень фибриногена снижался на 8,9%, величина Т-Е-РОК возрастала на 8,6%, величина значения В-Е-РОК также достоверно не изменялась. Значение фагоцитоза и ЦИК достоверно не изменялось, уровень IgM возрастал на 23,4%, уровень IgG оставался сниженным, уровень IgA возрастал на 18,3%. По истечении двух месяцев с момента операции всем обследуемым проводилось контрольное УЗ-сканирование органов малого таза трансабдоминальным и трансвагинальным путем с целью оценки качества реабилитации.
Во время ультразвукового исследования, проводимого пациенткам первой группы, патологии не обнаружено. При ультразвуковом исследовании во второй группе определялись увеличенные размеры матки, неровные контуры, неоднородная эхоструктура, и в каждом случае визуализировались ложа удаленных узлов.
Спустя 6 месяцев после операции проводилось гистеросальпингографическое исследование. Отклонения от нормы в виде неправильной формы полости матки, неоднородного контрастирования, краевых дефектов наполнения, как правило, отмечались у больных второй группы. При визуализации правильной треугольной формы полости матки без дефектов наполнения, однородного контрастирования и проходимости маточных труб, пациенткам рекомендовалось завершить режим контрацепции и планировать беременность.
В отдаленном послеоперационном периоде спустя 4 месяца после прекращения контрацепции у двух женщин I группы без лечения наступила маточная беременность, которая закончилась родоразрешением путем кесарева сечения в нижне-маточном сегменте.
Выводы.
1. Использование комплекса мероприятий – интраоперационное установление турникета, внутрибрюшная и внутривенная озонотерапия, применение низкоинтенсивного лазера, позволяет существенно улучшить течение послеоперационного периода, стабилизировать благоприятные адаптационные реакции организма.
2. Лечение больных миомой матки в послеоперационном периоде с использованием препаратов растворенного озона вызывает позитивные изменения показателей системы кроветворения, гемостаза, иммунной системы.
3. Повышение качества лечебных и реабилитационных методик способствует полноценному восстановлению анатомической целостности стенки матки и репродуктивной функции после оперативного вмешательства.
Литература.
1. Ботвин лечение миомы матки (консервативная миомэктомия) / , , // Акушерство и гинекология. – 1997. - №3. – С.12-15.
2. Отчет института иммунологии МЗ СССР – 1990.
3. Ковалев и высокоэнергетическое лазерное излучение в акушерстве и гинекологии / . – Москва: ТОО Фирма «Техника», 2000. – 85 с.
4. Хирш гинекология: Атлас / , О. Козер, . – Москва: Издательский дом «ГЭОТАР-МЕД», 2001. – 360 с.
5. Abdominal myomectomy versus abdominal hysterectomy symptomatic and big uterine fibroids / A. A.Rouzi, A. I.Al-Noury, A. S.Shobokshi // Saudi. Med. J. – 2001. – V.22, №11. – P.984-986.



