Комбинированный подход означает, что высокую оценку, а, следовательно, и стимулирующие выплаты могут получить как организации с высоким достигнутым уровнем эффективности, так и организации с высокими темпами развития.
В условиях ограниченности финансовых ресурсов, которые могут быть направлены на стимулирование медицинских организаций за счет средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования, применение комбинированного подхода следует признать наиболее целесообразным. Когда общий объем средств ограничен, стимулирующий эффект может быть достигнут только за счет сокращения числа получателей данных выплат (в этом случае отдельная медицинская организация сможет получить объем ресурсов, достаточный для "оправдания" усилий по достижению наилучших результатов). В условиях, когда число получателей стимулирующих выплат ограничивается, крайне важно обеспечить потенциальную возможность для возможно более широкого круга организаций получить данные средства. Комбинированный подход, учитывающий как достигнутый уровень, так и темпы развития, выравнивает шансы всех медицинских организаций по получению стимулирующих выплат.
3. Определение итоговой оценки деятельности медицинской организации, рассчитываемой как среднее арифметическое показателей результативности.
4. Корректировка полученной оценки результативности с учетом дефектных показателей осуществляется путем ее умножения на понижающие коэффициенты. Пример понижающих коэффициентов для поликлиники:
Понижающие коэффициенты для дефектных показателей
Наименование дефектного показателя | Величина |
Повторное обоснованное обращение пациента за медицинской |
|
Необоснованный отказ пациенту в направлении или |
|
Наличие случаев впервые выявленных онкологических |
|
Интегрированная оценка результативности деятельности поликлиники "А" составила 50%. При этом за отчетный период в отношении прикрепленного к поликлинике населения:
- было выявлено 2 случая повторного обоснованного обращения пациента за медицинской помощью по поводу того же заболевания в течение 10 дней со дня завершения амбулаторного лечения;
- случаев необоснованного отказа пациенту в направлении на госпитализацию выявлено не было;
- был выявлен один случай впервые выявленного онкологического заболевания 4-ой стадии при условии ранее проведенного обследования с отрицательным результатом по данному заболеванию в данной поликлинике.
Скорректированная с учетом указанных дефектов оценка результативности деятельности поликлиники рассчитывается следующим образом:
50% ![]() 0,95
0,95 ![]() 0,95
0,95 ![]() 1,00
1,00 ![]() 0,05 = 2,3%.
0,05 = 2,3%.
5. На основе результатов оценки выстраивается рейтинг медицинских организаций и определяются организации, которые получат стимулирующие выплаты.
5. Методические подходы к стимулированию медицинских организаций, обеспечивших наилучшие показатели эффективности реализации территориальной программы обязательного медицинского страхования.
Рекомендуется ограничить число медицинских организаций - получателей вознаграждения за счет средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования. Число медицинских организаций - получателей вознаграждения утверждается территориальным фондом обязательного медицинского страхования с учетом запланированного на соответствующий год объема нормированного страхового запаса, направленного на стимулирующие выплаты медицинским организациям. Чем меньше объем премиального фонда, тем меньшим должно быть число организаций-получателей.
Правом на получение вознаграждения обладают все медицинские организации, реализующие территориальную программу обязательного медицинского страхования вне зависимости от формы собственности и организационно-правовой формы.
Размер вознаграждения за счет средств нормированного страхового запаса определяется по формуле:
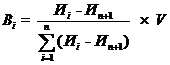 ,
,
где:
![]() - размер вознаграждения i-ой медицинской организации;
- размер вознаграждения i-ой медицинской организации;
![]() - итоговая оценка (с учетом корректирующих коэффициентов дефектных показателей) i-ой медицинской организации, которая ранжируется в зависимости от полученных результатов в порядке убывания;
- итоговая оценка (с учетом корректирующих коэффициентов дефектных показателей) i-ой медицинской организации, которая ранжируется в зависимости от полученных результатов в порядке убывания;
![]() - итоговая оценка медицинской организации, исчисляемая исходя из числа медицинской организации - получателей вознаграждения с прибавлением 1;
- итоговая оценка медицинской организации, исчисляемая исходя из числа медицинской организации - получателей вознаграждения с прибавлением 1;
i - место медицинской организации в числе медицинских организаций - получателей вознаграждения;
n - число медицинских организаций - получателей вознаграждения;
V - общий объем вознаграждения медицинских организаций за счет средств нормированного страхового запаса территориального фонда обязательного медицинского страхования на соответствующий финансовый год.
Так, например, общий объем вознаграждения медицинских организаций за счет средств нормированного страхового запаса, который будет распределен между 3 (n) лучшими организациями, утвержден в размере 1 млн. рублей (V). По результатам отчетного года медицинские организации получили следующие интегральные оценки с учетом корректирующих коэффициентов дефектных показателей:
Расчет вознаграждения медицинских организаций
┌─────────────┬────────────┬───────────┬─────────────────┬────────────┬──────────┐
│ │Интегральная│И - И │ n │ Доля в │ Размер │
│ │оценка (И ) │ i n + 1│ SUM (И - И )│премиальном │ премии │
│ │ i │ │i = 1 i n + 1 │ фонде │ (В ) │
│ │ │ │ │ │ i │
├─────────────┼────────────┼───────────┼─────────────────┼────────────┼──────────┤
│Организация А│ 91% │ 9% │ 14% │ 64% │ 640 тыс. │
├─────────────┼────────────┼───────────┼─────────────────┼────────────┼──────────┤
│Организация Б│ 85% │ 3% │ 14% │ 21% │ 210 тыс. │
├─────────────┼────────────┼───────────┼─────────────────┼────────────┼──────────┤
│Организация В│ 84% │ 2% │ 14% │ 14% │ 140 тыс. │
├─────────────┼────────────┼───────────┴─────────────────┴────────────┴──────────┤
│Организация Г│ 82% <*> │ Исключается из дальнейшего расчета │
├─────────────┼────────────┼─────────────────────────────────────────────────────┤
│Организация Д│ 77% │ Исключается из дальнейшего расчета │
└─────────────┴────────────┴─────────────────────────────────────────────────────┘
<*> ![]() = 82%.
= 82%.
6. Планирование эффективности реализации территориальной программы обязательного медицинского страхования на региональном уровне и в медицинской организации.
В соответствии с Указом Президента Российской Федерации от 7 мая 2012 года N 598 "О совершенствовании государственной политики в сфере здравоохранения" к 2018 году необходимо обеспечить:

- снижение смертности от болезней системы кровообращения до 649,4 случая на 100 тыс. населения;
- снижение смертности от новообразований (в том числе от злокачественных) до 192,8 случая на 100 тыс. населения;
- снижение смертности от туберкулеза до 11,8 случая на 100 тыс. населения;
- снижение смертности от дорожно-транспортных происшествий до 10,6 случая на 100 тыс. населения;
- снижение младенческой смертности, в первую очередь за счет снижения ее в регионах с высоким уровнем данного показателя, до 7,5 на 1 тыс. родившихся живыми;
- доведение объема производства отечественных лекарственных средств по номенклатуре перечня стратегически значимых лекарственных средств и перечня жизненно необходимых и важнейших лекарственных препаратов до 90 процентов.
В целях обеспечения эффективности реализации территориальной программы обязательного медицинского страхования наиболее значимыми целями на региональном уровне по вкладу в общий уровень эффективности реализации территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи являются следующие:
снижение смертности от болезней системы кровообращения до 649,4 случая на 100 тыс. населения;
снижение смертности от новообразований (в том числе от злокачественных) до 192,8 случая на 100 тыс. населения;
снижение младенческой смертности, в первую очередь за счет снижения ее в регионах с высоким уровнем данного показателя, до 7,5 на 1 тыс. родившихся живыми.
Планирование повышения эффективности реализации территориальной программы обязательного медицинского страхования целесообразно формировать в соответствии с целями и задачами по развитию регионального здравоохранения с учетом объемов оказания бесплатной медицинской помощи по территориальной программе обязательного медицинского страхования, особенностей половозрастного состава населения, уровня и структуры заболеваемости населения.
В зависимости от уровня достижения и динамики показателей смертности от болезней системы кровообращения, от новообразований и младенческой смертности субъектом Российской Федерации могут быть определены приоритетные направления повышения эффективности реализации территориальной программы обязательного медицинского страхования (Приложение 10). Критериями выбора указанных направлений являются два условия:
1) уровень смертности населения по соответствующей причине выше планируемого на 2013 год целевого показателя в среднем по Российской Федерации, установленного распоряжением Правительства Российской Федерации от 28 декабря 2012 г. N 2599-р "Об утверждении плана мероприятий ("дорожной карты") "Изменения в отраслях социальной сферы, направленные на повышение эффективности здравоохранения":
- смертность от болезней системы кровообращения - не более 721,7 случаев на 100 тыс. населения;
- смертность от новообразований (в том числе злокачественных) - не более 201,2 случаев на 100 тыс. населения;
- младенческая смертность - не более 8,2 случаев на 1000 родившихся живыми;
2) динамика снижения смертности по соответствующей причине в 2012 году в сравнении с 2011 годом ниже среднероссийского показателя:
- смертность от болезней системы кровообращения - не более 2,6;
- смертность от новообразований (в том числе злокачественных) - не более 0,7%;
- младенческая смертность - не более 19,2%.
Субъекты Российской Федерации, в которых уровень смертности и темп ее снижения отвечают вышеуказанным условиям, имеют потенциал (резерв) для улучшения значения показателя на основе мер, предусматривающих сосредоточение усилий и ресурсов обязательного медицинского страхования в направлении снижения смертности населения от болезней системы кровообращения, новообразований и младенческой смертности. При этом необходимо соблюдать принцип неухудшения значений иных мониторируемых показателей при планировании повышения эффективности реализации территориальной программы обязательного медицинского страхования и установлении целевых значений ее критериев доступности и качества медицинской помощи. Субъекты Российской Федерации, в которых уровень смертности и темп ее снижения не отвечают данным условиям, реализуют меры по улучшению указанных показателей при сохранении достигнутого предыдущие периоды уровня показателей смертности от болезней системы кровообращения, новообразований и младенческой смертности (Приложение 11).
Региональный план мероприятий, направленных на повышение эффективности деятельности медицинских организаций, формируется Комиссией по разработке территориальной программы обязательного медицинского страхования субъекта Российской Федерации и, по сути, является обоснованием к предложениям комиссии по целевым значениям критериев доступности и качества медицинской помощи, представляемым в рамках проекта территориальной программы обязательного медицинского страхования органу государственной власти субъекта Российской Федерации в сфере охраны здоровья граждан для дальнейшего формирования территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи.
С учетом целей и задач по развитию регионального здравоохранения, установленных на уровне субъекта Российской Федерации, медицинскими организациями формируется план мероприятий по повышению эффективности их деятельности при реализации территориальной программы обязательного медицинского страхования, который предусматривает решение следующих задач:
1. Развитие профилактического направления по группам заболеваний, являющихся основной причиной высокой смертности прикрепленного населения, в том числе соблюдение установленных объемов посещений с профилактической целью в рамках территориальной программы обязательного медицинского страхования, создание паспорта врачебного участка, включающего сведения о лицах, относящихся к группам риска по соответствующему заболеванию, с учетом результатов осмотров в центре здоровья, проведенных лечебно-диагностических и реабилитационных мероприятиях, изменениях в состоянии здоровья указанных пациентов.
2. Повышение транспортной доступности медицинской помощи для сельских жителей на основе обеспечения электронного документооборота при обмене медицинской информацией, внедрения системы телемедицинских консультаций, развития выездных форм оказания медицинской помощи.
3. Разработка и внедрение типового алгоритма внутриучрежденческой маршрутизации пациента с заболеванием, являющимся основной причиной высокой смертности населения, в том числе в целях выявления указанного заболевания, на основе требований, установленных порядками оказания и стандартами медицинской помощи, осуществление контроля за соблюдением указанных требований в медицинской организации.
4. Разработка и внедрение алгоритма работы диспетчерской службы скорой медицинской помощи в целях оперативного определения вызовов, связанных с развитием острых состояний, а также курирование действий лиц, обратившихся за медицинской помощью, до приезда бригады скорой медицинской помощи.
5. Ресурсное обеспечение лечебно-диагностического процесса за счет средств обязательного медицинского страхования: наличие необходимых для диагностики расходных материалов, реактивов, химикатов, стекла, лекарственных средств, мягкого инвентаря, медицинского инструментария, прочих материальных запасов, продуктов питания; своевременная организация получения непрофильных услуг (аутсорсинг), в том числе технической поддержки медицинского и информационно-аналитического оборудования, повышения квалификации медицинского персонала, а также замена запасных частей оборудования и др.
6. Повышение эффективности внутреннего контроля качества и безопасности медицинской деятельности, осуществляемого в соответствии с порядком, установленным руководителем медицинской организации, использование при его проведении результатов контроля объемов, сроков, качества и условий предоставления медицинской помощи по обязательному медицинскому страхованию.
7. Внедрение систем мотивации медицинских работников совершенствовать деятельность по приоритетным направлениям территориальной программы обязательного медицинского страхования, в том числе осуществление стимулирующих выплат по результатам труда медицинских работников за счет средств обязательного медицинского страхования.
Типовой план мероприятий медицинской организации по снижению смертности населения от болезней системы кровообращения представлен в Приложении 12, 13 (схема).
Наличие утвержденного руководителем медицинской организации плана повышения эффективности реализации территориальной программы обязательного медицинского страхования и уровень достижения медицинскими организациями установленных целевых значений показателей и их динамики используются территориальными фондами обязательного медицинского страхования при принятии решения о размерах стимулирования организаций за счет средств нормированного страхового запаса.
Приложение 1
ПРИМЕРНЫЙ ПЕРЕЧЕНЬ
ДЕЙСТВИЙ ОСНОВНЫХ УЧАСТНИКОВ СИСТЕМЫ ОБЯЗАТЕЛЬНОГО
МЕДИЦИНСКОГО СТРАХОВАНИЯ ПРИ ФОРМИРОВАНИИ И ВНЕДРЕНИИ
СИСТЕМ ОЦЕНКИ И ВОЗНАГРАЖДЕНИЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ
Задача | Подзадача | Ответственный |
1. Формирование | 1. Выбор направлений | ТФОМС |
2. Выбор методов оценки и | ТФОМС | |
3. Подготовка Положения о | ТФОМС | |
4. Сбор и обобщение | ТФОМС (при участии | |
5. Утверждение Положения | ТФОМС | |
2. Обеспечение | Утверждение показателей | Руководство |
3. Обеспечение | 1. Доработка и внедрение | ТФОМС, учреждения |
2. Обеспечение | ТФОМС, учреждения |
Приложение 2
ПРИМЕРНЫЕ НАБОРЫ
ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ ДЛЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
ОКАЗЫВАЮЩИХ ПЕРВИЧНУЮ МЕДИКО-САНИТАРНУЮ ПОМОЩЬ
Поликлиника
Наименование показателя | Вес | Вес | Исходная |
1. Показатели качества и доступности медицинской помощи | |||
Доля амбулаторно-поликлинических посещений | Высокий | 8 | ф. 30 |
Полнота охвата населения медицинскими | Высокий | 8 | ф. 30 |
Полнота охвата населения флюорографическим | Низкий | 4 | ф. 052/у |
Полнота охвата лечебно-профилактической | Низкий | 4 | ф. 030/у-04 |
Среднее время ожидания планового приема | Низкий | 4 | Данные листов |
Уровень госпитализации населения, % <*> | Высокий | 8 | ф. 30 |
Частота вызовов скорой помощи (из расчета | Высокий | 8 | ф. 40 |
Число случаев временной нетрудоспособности | Высокий | 8 | ф. 16-ВН |
Средняя длительность (тяжесть) случая | Высокий | 8 | ф. 16-ВН |
Первичный выход на инвалидность всего | Средний | 6 | ф. 7-собес |
Смертность населения в трудоспособном | Высокий | 8 | ф. 106/у-08 |
Смертность населения на дому (при | Высокий | 8 | ф. 106/у-08 |
Смертность на дому от болезней системы | Средний | 6 | ф. 106/у-08 |
Количество обоснованных жалоб на | Высокий | 8 | Данные |
Уровень удовлетворенности населения | Высокий | 8 | Данные |
Уровень укомплектованности медицинскими | Высокий | 8 | ф. 30 |
Удельный вес выявленных дефектов по | низкий | 5 | Данные |
Удельный вес выявленных дефектов по | высокий | 8 | |
Удельный вес суммы финансовых санкций по | средний | 6 | |
2. Дефектные показатели <***> | |||
Повторное обоснованное обращение пациента | Низкий | 0,95 | Данные |
Направление на плановую госпитализацию | Низкий | 0,85 | |
Необоснованное направление на | Средний | 0,7 | |
Необоснованный отказ пациенту в | Средний | 0,5 | |
Случаи расхождения диагнозов амбулаторного | Средний | 0,5 | |
Наличие случаев впервые выявленных | Высокий | 0,05 |
Приложение 3

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 |




