Пациенты подвергались неврологическому, клинико-лабораторному, биохимическому, инструментальному и иммунологическому обследованию.
Контрольную группу составили практически здоровые люди аналогичного пола и возраста.
Клинико-лабораторное обследование предполагало изучение клинического анализа крови по общепринятой методике.
Биохимическое исследование, направленное на выявление активности процесса и иммунного воспаления, состояло из определения показателей деструкции соединительной ткани (сиаловые кислоты, белок острой фазы, белковые фракции). Также изучался липидный обмен (холестерин и липопротеиды), позволяющий судить об атеросклеротическом изменении в сосудах. Все биохимические исследования проводились по общепринятым методикам.
Инструментальные методы исследования включали реоэнцефалографию, офтальмоскопию и электронейромиографию. Запись реограмм осуществлялась с помощью реографа 4РГ-2МЦ, в стандартных отведениях. Поскольку состояние сосудов глазного дна косвенно отражает состояние сосудов головного мозга, больным проводилась офтальмоскопия. Электронейромиографическое обследование проводилось на нейромиографе НМФ “Статокин” № 000 с программным обеспечением. Электронейромиография (ЭНМГ) включала определение скорости проведения импульса (СПИ) по двигательным и чувствительным волокнам, амплитуды и латентности мышечного и сенсорного ответов на верхних и нижних конечностях. ЭНМГ проводилась по общепринятой методике (, , 2000). Данное исследование дает возможность объективно оценить патологические изменения в периферической нервной системе и выявить характер поражения.
Особое внимание уделялось иммунологическому обследованию. Изучались антитела к миелопероксидазе, антитела к нативной и денатурированной ДНК и антитела к основному белку миелина. Иммунологические исследования проводились методом иммуноферментного анализа с использованием наборов тест-систем фирм “Trinity” (Ирландия), московского кардиоцентра и «Навина» (г. Москва). Полученные результаты сравнивались с показателями контрольной группы аналогичного пола и возраста. Иммунологические исследования проводились на базе НИЦ Тверской государственной медицинской академии (профессор ).
Полученные материалы подвергались статистической обработке с использованием параметрических и непараметрических методов вариационной статистики, критерия Стьюдента, проводился корреляционный анализ. Для автоматизированного анализа результатов применялся персональный компьютер “Pentium III”, с использованием программного обеспечения фирмы Microsoft (Microsoft Excel).
Результаты исследования и их обсуждение
Тщательное неврологическое обследование больных с ревматоидным артритом (307 человек) позволило выявить у 102 из них (33,2%) субъективные и объективные признаки поражения нервной системы центрального генеза, периферического, а так же сочетающие центральный и периферический характеры патологии. Наиболее часто у обследованных больных встречалось сочетание церебральной симптоматики с симптомами поражения периферической нервной системы (у 74,51%). Поражение периферической нервной системы у данных больных отмечалось значительно реже и проявлялось в виде полинейропатии (у 15,69%). Третьим по частоте встречаемости является поражение центральной нервной системы, выявленное у 9,8% обследованных. Распределение больных ревматоидным артритом по выделенным формам представлено на рис. 1.

Рисунок 1. Частота встречаемости патологии нервной системы при ревматоидном артрите
Как видно из рисунка 1, наиболее часто отмечалось сочетание поражения центральной и периферической нервной системы.
Особое внимание уделялось субъективным и объективным признакам поражения нервной системы.
Наиболее частыми симптомами со стороны центральной нервной системы явились головная боль (у 58,8%) периодическая, чаще средней интенсивности, различного характера и локализации и головокружение (у 58,8%). Головокружение носило преимущественно несистемный характер (36,3%), системный характер отмечался значительно реже (у 22,6%). Пошатывание при ходьбе, «бросание в стороны» испытывали 32,4% пациентов. Часть пациентов (15,7%) беспокоили шум, звон в голове. Зрительные нарушения выражались потемнением в глазах, мельканием «мушек» перед глазами (у 10,8%). Кроме того, выявились снижение памяти, внимания (у 24,5%), а также нарушение сна, которое проявлялось чаще всего беспокойным, чутким ночным сном, сонливостью в дневное время (у 6,9%).Описанная субъективная симптоматика была непостоянной и возникала периодически, на основании чего можно предположить ее сосудистое происхождение.
Симптомы повреждения периферической нервной системы представлены в виде онемения (у 45,1%), жжения, покалывания, зябкости, чувства “ползания мурашек” (у 15,7%). Отмечались также слабость в конечностях (у 53,9%) и гипотрофия мышц дистальных отделов конечностей (у 32,4%), судороги в мышцах (чаще в икроножных). Дистальные сосудистые расстройства проявлялись в виде побледнения кончиков пальцев (у 6,86%), зябкости, похолодания (у 15,7%), сухости или акрогипергидроза (у 18,63%). Данные расстройства всегда возникали симметрично, с началом в самых дистальных отделах конечностей, распространяясь в дальнейшем более проксимально.
Из объективной неврологической симптоматики наиболее часто обнаруживались глазодвигательные нарушения в виде недостаточности конвергенции и ограничения движения глазных яблок кнаружи (у 34,3%). Нарушение иннервации лицевого нерва проявлялось односторонней сглаженностью носогубных складок (у 27,5%), что свидетельствует о центральном характере поражения. Девиация языка наблюдалась у 22,6%.
При исследовании двигательной сферы конечностей гемипарезы отмечались довольно редко (у 1,96%). У 50% больных имело место снижение силы в кистях и стопах. Гипотрофия мышц в дистальных отделах конечностей наблюдалась у 32,4%. Нарушение рефлекторной сферы выражалось преимущественно гипо - или арефлексией (у 31,4% больных). Повышение сухожильных рефлексов имело место у 18,6%. Из патологических рефлексов отмечался рефлекс Бабинского (у 1,96%), а также наблюдались рефлексы орального автоматизма, из которых чаще встречались хоботковый и ладонно-подбородочный (у 38,2%). Нарушение координации движений проявлялось в виде интенции и атаксии при выполнении координационных проб (у 38,2%) и неустойчивостью или шаткостью при пробе Ромберга у 36,3% пациентов. Исследование чувствительной сферы позволило выявить снижение болевой и температурной чувствительности в дистальных отделах конечностей по типу “перчаток” и “носков” (у 80% и 28%), реже – с участками гиперестезии (6,86%). У 1,78% больных было нарушение мышечно-суставного чувства.
У части больных наблюдались дистальные вегетативно-сосудистые расстройства в виде акрогипергидроза, акрогипотермии и “восковидной” бледности кончиков пальцев. Наряду с сосудистыми расстройствами имели место и трофические нарушения, которые проявлялись у 11,8 % больных исчерченностью и ломкостью ногтей; у 3,9% – сглаженностью кожного пальцевого рисунка, гиперкератозом, истончением кожи. У 60,8% больных выявился разлитой стойкий красный дермографизм.
Таким образом, анализ выявленной субъективной и объективной неврологической симптоматики позволил выделить следующие синдромы поражения центральной нервной системы при ревматоидном артрите:
– синдром начальных проявлений недостаточности функций мозга (10,78% больных). Он характеризовался субъективной неврологической симптоматикой в виде головной боли, несистемного головокружения, шума в голове, нарушением сна, без патологических изменений в неврологическом статусе;
– синдром рассеянной церебральной микросимптоматики (33,33%). Проявлялся субъективной неврологической симптоматикой и объективными симптомами в виде недостаточности черепно-мозговой иннервации (ограничение объема движений глазных яблок, слабость конвергенции, нарушение чувствительности на лице по периферическому типу, асимметрия носогубных складок), анизорефлексии и рефлексов орального автоматизма.
– синдром очагового поражения головного мозга (у 39,22% больных). При этом можно выделить вестибуломозжечковый синдром (36,28%) и последствия перенесенного острого нарушения мозгового кровообращения (2,9%). Вестибуломозжечковый синдром проявлялся системным головокружением, шаткостью при ходьбе, мелкоразмашистым горизонтальным нистагмом, атаксией при проведении координационных проб, шаткостью, неустойчивостью при пробе Ромберга. Последствия перенесенного инсульта характеризовались центральным гемипарезом и гемигипестезией, соответственно бассейну поражения.
Распределение больных ревматоидным артритом по выделенным синдромам представлено на рис. 2.

Рисунок 2. Частота встречаемости форм церебральной патологии при ревматоидном артрите
Как видно из рисунка 2, наиболее часто (у 39,22%) отмечался синдром очагового поражения головного мозга.
Кроме того, на основании субъективных и объективных симптомов поражения периферической нервной системы можно выделить следующие синдромы:
- синдром полинейропатии с поражением чувствительных (сенсорных) нервных волокон (у 37,26%);
- синдром полинейропатии с поражением двигательных нервных волокон (у 16,68%);
- синдром полинейропатии с поражением чувствительных и двигательных нервных волокон (у 34,31%).
Распределение форм полинейропатии при ревматоидном артрите представлено на рис. 3.
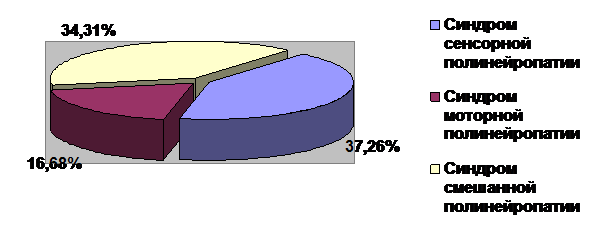
Рисунок 3. Частота встречаемости клинических форм полинейропатий при ревматоидном артрите
Наиболее часто встречался синдром сенсорной полинейропатии (у 37,26%), для которого были характерны наличие гипестезии или гиперестезии по полиневритическому типу; боли в стопах, усиливающейся при ходьбе и в ночное время.
Выявлены изменения со стороны вегетативной нервной системы в виде ортостатической гипотензии, нарушения сна, разлитого стойкого красного дермографизма, акрогипотермии, акрогипергидроза или сухости кожи.
По результатам РЭГ, проведенной 30 пациентам (29,4%), были выявлены изменения мозгового кровотока в виде повышения сосудистого тонуса в артериях среднего и мелкого калибра при затрудненном венозном оттоке.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 |



