В качестве особенности протекания послеоперационного периода у пациентов основной группы следует выделить появление безболезненного при пальпации, несколько выбухающего уплотнения в зоне хирургического доступа к 7-м суткам, которое самопроизвольно нивелируется в сроки от 2-х до 4-х месяцев. Несмотря на большие размеры КОЧ в основной группе исследования, сохранение причинных зубов с критическим разрушением опорного аппарата и использование подхода цистэктомии с герметичным ушиванием операционной раны, нами не наблюдалось заживления вторичным натяжением, за исключением случая технической погрешности врача-хирурга. Не отмечено влияния возраста больных, курения и компенсированной сопутствующей патологии на процесс первичного заживления тканей при введении в костную полость свежевыделенных аутологичных СКЖТ. Оптимальное протекание процесса заживления операционной раны в раннем послеоперационном периоде, как показано в нашей работе, обусловило высокий отдаленный результат лечения больных с КОЧ, включая случаи рецидивирующего течения патологического процесса с хирургическими вмешательствами в анамнезе и наличием перфораций кортикальных костных пластинок (рис. 1).
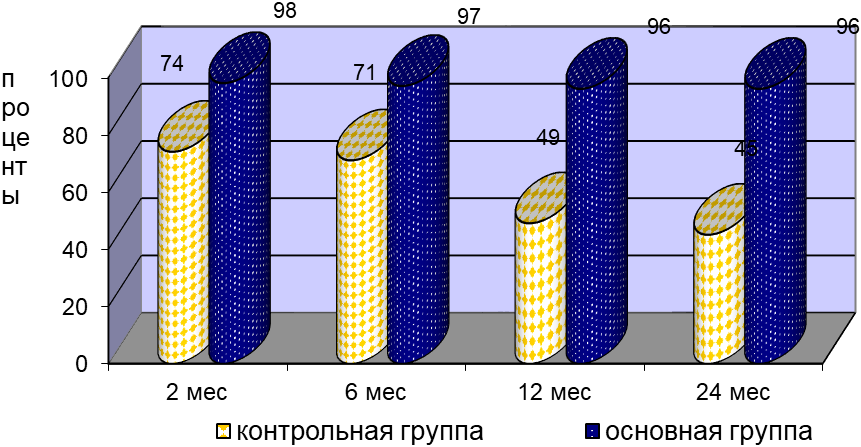
Рис.1. Оценка клинической эффективности лечения больных с КОЧ в группах исследования
На цифровых радиовизиограммах через 2 месяца после использования разработанной методики визуализируется рентгеноконтрастная тень разной степени плотности по всему объему больших костных изъянов и «размывание» исходных границ дефектов. Характерная для группы сравнения рентгенопрозрачность в центральной зоне дефектов не обнаруживалась после применения ВСКФ ЖТ при лечении КОЧ, даже в случаях с повреждениями кортикальных костных пластинок. Данные КТ в аксиальных и сагиттальных проекциях подтверждают наличие контактов корней причинных зубов, изначально выстоящих в кистозную полость, с тканями de novo, визуализируя отдельные участки вновь сформированного, расширенного по сравнению с нормой, периодонтально-связочного пространства.
Рентгенологическая картина имеет положительную динамику во времени: большинство костных дефектов в отдаленные сроки замещается трабекулярной структурой и их границы не определяются. Контурируемые частицы введенной в дефект аутологичной костной стружки, не изменяя своего первоначального положения, постепенно уменьшаются в размерах, и сформированная в этих участках ткань приобретает равномерный губчатый рисунок. Корни сохраненных причинных зубов не проявляют признаков наружной резорбции или анкилоза; вокруг них регистрируется появление нового периодонтально-связочного пространства нормальной ширины. По шкале радиоденсивности Хаунсфилда на КТ в основной группе исследования плотность замещенной ткани составила в отдаленные сроки 1076 ±95HU (M±SD), что находится в диапазоне минерализованных костных структур, отличаясь от показателя контрольной группы (при p≤0,01). Кроме того, в аксиальных проекциях четко контурируется неокортекс челюстей в участках исходного повреждения и/или хирургического доступа, нивелируются явления «вздутия» альвеолярного гребня (рис.2).
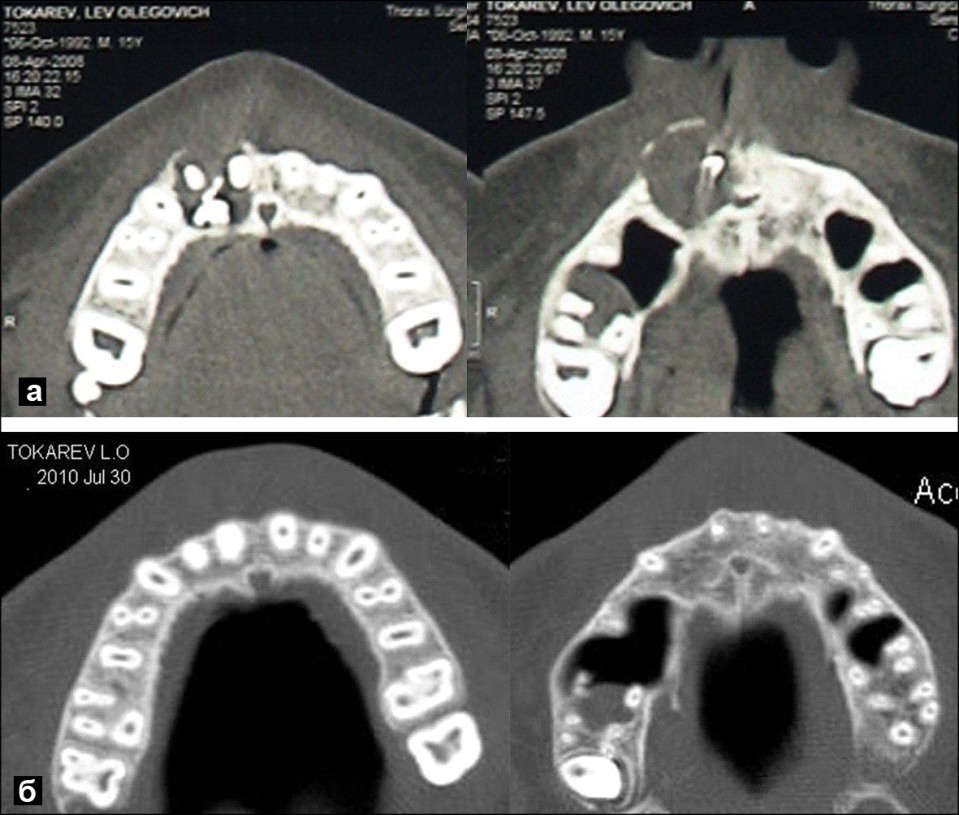
Рис.2. КТ отдаленного результата лечения корневой кисты верхней челюсти с повреждением обеих кортикальных пластинок челюстей у пациента основной группы
Анализ изучения зависимости ПКП у зубов, выстоящих в полость кисты и сохраненных в процессе лечения, и данных ПТМ, продемонстрировавший наличие прямой и выраженной корреляционной связи (r=0,63 при p≤0,01), позволил применить периотест для характеристики функциональной ценности сформированных структур регенерата в зоне костного изъяна после лечения КОЧ. Существенное снижение показателей ПТМ от таковых до лечения может служить косвенным признаком формирования на корневой поверхности причинных зубов новых функциональных структур опорного аппарата – кости альвеолы и периодонтальной связки. Сочетанное поражение маргинальных отделов альвеолы и периапикальной кости у вовлеченных в кистозный процесс зубов, что документировано в данном исследовании у 28 из 246 зубов, является критическим и рассматривается как показание к экстракции. В ходе лечения КОЧ больших размеров с аутотрансплантацией свежевыделенной аутологичной ВСКФ ЖТ нам удалось сохранить такие зубы, более того, в отдаленные сроки исследования они демонстрировали нормальные значения ПТМ, постепенно укрепляясь в опорной кости de novo (табл.2).
Таблица 2
Динамика ПТМ сохраненных «причинных» зубов с исходной критической потерей опорного аппарата в основной группе
Сроки наблюде-ния | Диапазон значений ПТМ (баллы) | Среднее значение M (n=28) | Стандарт-ное отклоне-ние у | 95% ДИ (доверит. интервал) | p | p1 |
до лечения | 30.2 - 37.3 | 33.8 | 3.8 | (30.9–36.3) | ||
2 мес. | 23.7 – 28.5 | 25.6 | 3.3 | (24.6–26.7) | ≤0,05 | |
4 мес. | 20.1 – 24.2 | 22.1 | 2.4 | (20.1–23.9) | ≤0,01 | ≤0,05 |
6 мес. | 11.8 – 16.7 | 15.3 | 2.4 | (14.4–16.5) | ≤0,01 | ≤0,01 |
12 мес. | 10.5 – 12.4 | 11.0 | 1.3 | (10.8–12.0) | ≤0,01 | ≤0,05 |
24 мес. | 2.6 – 4.2 | 3.4 | 0.8 | (2.7–3.9) | ≤0,01 | ≤0,01 |
*p– значимость различий данных ПТМ по сравнению с таковыми до лечения;
p1 – значимость различий данных ПТМ по сравнению с показателями предыдущего срока наблюдений
Изменения данных периотеста сопряжены с нормализацией основных клинических показателей, характеризующих состояние опорного аппарата зуба. В области выраженного исходного повреждения костной альвеолы причинных зубов уже в ближайшие сроки после использования разработанной нами методики лечения КОЧ, глубина зондирования соответствовала значениям нормальных зубов при отсутствии рецессии десневого края, без специально проведенных пародонтологических мероприятий. В группе сравнения при регистрации положительного клинического эффекта, но с проявлениями рентгенопрозрачности в центральных зонах костной полости в ближайшие сроки, данные ПТМ изменялись незначимо: с 24,4±6.2 баллов до лечения до 21,8±9,3 балла после лечения при p≥0,05, существенно, при этом, отличаясь от показателя основной группы - 16,1±6,1 баллов при p≤0,05. В отдаленные сроки в группах исследования тенденция к снижению показателей ПТМ осталась прежней, но в основной группе произошла нормализация значений, составивших 3,2±0,4 балла, в то время как в контроле он оставался на уровне 16,6±5,7 баллов, значимо не изменившись в сравнении с предыдущим сроком оценки. На основании сопоставления данных ПТМ с клинико - рентгенологической картиной после лечения КОЧ можно заключить, что у больных контрольной группы не произошло замещения дефектов регенератом с характеристиками кости, что приводит к ожидаемым рецидивам патологического процесса.
Раннее формирование остеогенной волокнистой соединительной ткани по всему объему костного дефекта без видимой контракции ткани регенерата, появление остеогенных островков, клетки которых начинают продуцировать неминерализованную органическую остеоидную субстанцию, явилось необходимым событием полноценного замещения больших костных полостей после использования свежевыделенной аутологичной ВСКФ ЖТ в основной группе исследования. В сроки до 2 месяцев наблюдается формирование анастомозирующей сети костных трабекул, состоящих из ретикулофиброзной ткани с большим количеством базофильно окрашенных остеобластов (рис. 3а). Хорошо кровоснабженное межтрабекулярное пространство между первичными костными балками представляет собой ткань молодого костного мозга, клетки которого, располагаясь по периферии, активно продуцируют остеоид, способствуя росту трабекул в толщину. Кроме того, в основной группе исследования не отмечено различий морфологической картины регенерата в центральной и периферической зонах дефекта, что встречается при заживлении костных дефектов небольших и средних размеров в контрольной группе. В отдаленные сроки исследования (24 месяца) костные полости у больных основной группы полностью возмещены костью остеонного строения со значительным редуцированием костномозговой составляющей (рис. 3б). В половине гистологических образцов основной группы в отдаленные сроки исследования наблюдается картина интеграции остатков ещё не резорбированных участков бесклеточной стромы ЖТ аутотрансплантата среди структур зрелой (пластинчатой) кости, без интерпозиции нетипичных структур (рис.3в).

Рис. 3а-в. Гистоморфологическая картина регенерата в ближайший и отдаленный срок после лечения большой корневой кисты с применением свежевыделенной аутологичной ВСКФ ЖТ
В работе не отмечено существенных различий в скорости и качестве сформированной ткани в основной группе у больных разных возрастов, пола, наличия компенсированной сопутствующей соматической патологии или принадлежности к курению, тогда как в группе сравнения такая зависимость четко прослеживается, существенно ухудшая результаты традиционного лечения КОЧ. В контрольной группе формирование полноценных костных структур происходит лишь в небольших челюстных дефектах, тогда как большие костные полости замещаются фиброзно-волокнистой соединительной тканью с разной степенью клеточной плотности за счет лимфоидно-гистиоцитарных элементов и клеток фибробластического ряда. Применение в контрольной группе остеокондуктора и барьерных мембран для замещения дефектов кости до 20 мм по наибольшему размеру демонстрировало разные морфологические исходы в отдаленные сроки: формирование вокруг нерезорбированных гранул биоситалла фиброзно-волокнистой капсулы, появление участков фиброза разной степени выраженности, наличие больших зон воспалительно-клеточной инфильтрации соединительной ткани, редкие включения остеогенной соединительной ткани в пристеночных отделах дефектов. У 4-х больных контрольной группы с наличием компенсированной сопутствующей патологии наблюдалось формирование бессосудистого хрящевого матрикса. Разнородность морфологических исходов, характерная для образцов контрольной группы, свидетельствует о несовершенстве замещенной ткани, что несет в себе риск повторного инфицирования.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 |



