Во время перфузии мы берем пробы артериальной и венозной крови из аппарата каждые 30 мин. или чаще, если это необходимо. Напоминаем, что на фоне гипотермии мы не снижаем объемной скорости, если в этом нет необходимости для хирурга.
Все отклонения по ходу перфузии коррегируем при получении результатов очередной пробы крови: рОг артериальной крови и ее рСОг изменяем за счет изменений уровня вентиляции и газового состава смеси; рОз венозной крови в случае его уменьшения ниже температуры смешанной венозной крови повышают за счет увеличения объемной скорости перфузии (при наличии нормальной вентиляции оксигенатора).
Коррекция кислотно-щелочного состояния детально описана в соответствующей главе этой книги. Обращаем внимание читателя на необходимость поддержания адекватного КОД плазмы. К сожалению, онкометр практически вышел из употребления в силу причин экономического характера. В соответствии с нашим протоколом мы добавляем в экстракорпоральный контур коллоид (желатиноль), если перфузия продолжается более одного часа.
Отметим необходимость своевременного начала согревания больного при гипотермической перфузии. Команду о начале согревания дает хирург. О градиенте температуры между водой и венозной кровью было сказано выше. Обычно к моменту снятия зажима с аорты температура крови в смешанной вене должна составлять примерно 36-37° С.
Во время согревания мы используем матрасик с водяным или электрическим подогревом, который продолжает функционировать и после окончания искусственного кровообращения, вплоть до вывоза больного из операционной.
В отличие от наших зарубежных коллег, завершение искусственного кровообращения мы осуществляем более пролонгировано. «Там» хирург обычно произносит: «bypass offi» или »pump offi», после чего пережимает венозную магистраль аппарата. А перфузионист, не спеша, «забрасывает» в больного все содержимое оксигенатора, насколько это возможно.
В нашей клинике хирург во время окончания перфузии сначала распускает турникеты на венозных катетерах, если они были затянуты. Далее он перемещает катетеры в правое предсердие. Это не относится к двухступенчатому катетеру. После этого хирург пережимает один из венозных катетеров, а перфузио-лог начинает снижать производительность перфузии (мы называем это «нагрузкой на больного»). Объемная скорость перфузии снижается под тщательным контролем показателей центральной гемодинамики (АД, ЦВД, давление в левом предсердии и в легочной артерии, МОС). Когда объемная скорость достигает 30-25% от расчетной, искусственное кровообращение прекращают. После этого перфузиолог постепенно и дробно «забрасывает» в больного содержимое оксигенатора. При работе с мембранными оксигенаторами мы широко используем «выдавливание» его содержимого. Этот прием заключается в том, что в кардио-томический резервуар экстракорпоральной системы вводят количество кристаллоидного раствора, соответствующее оставшемуся в этот момент в оксигенаторе, фильтре и трубках объему перфузата. После этого артериальным насосом постепенно вводят весь объем, вытесняя таким образом перфузат.
Если больной не в состоянии «принять» весь объем перфузата, то оставшееся количество после удаления артериальной канюли перемещают в мешки для сбора крови и передают их трансфузиологу, который обрабатывает эту кровь на центрифуге и в виде эритромассы передает анестезиологу или реаниматологу для инфузии больному.
Искусственное кровообращение мы завершаем при гематокрите 26- 30% у взрослых и 30-33% у детей. В абсолютном большинстве случаев это удается.
После окончания искусственного кровообращения операционная сестра «сбрасывает» перфузионные магистрали лишь во время наложения швов на кожу. Это делают для того, чтобы в случае необходимости было возможно срочно начать повторное искусственное кровообращение.
Кардиотомический резервуар оксигенатора, если его возможно загерметизировать, подключают к дренажам из плевральной полости. В отделении реанимации сосуд подключают к вакууму. Дренажную кровь, излившуюся в сосуд^ в течение 24 часов после операции, реинфузируют больному.
Методика проведения искусственного кровообращения, представленная выше, по понятным причинам носит схематичный характер. Начинающий перфузиолог совершенствует свою работу после стажировки в крупных кардиохирургических центрах, а главное - по мере приобретения собственного опыта.
12. ИСКУССТВЕННОЕ КРОВООБРАЩЕНИЕ У ДЕТЕЙ
Дети с врожденными пороками сердца составляют значительную часть больных, оперируемых в условиях искусственного кровообращения. В этом разделе нашей книги мы постараемся в общих чертах охарактеризовать особенности перфузии у детей.
Ребенок не является уменьшенной копией взрослого человека. В перфузиологическом плане имеют значение такие особенности детского организма, как гидрофильность органов и тканей, малый объем циркулирующей крови при относительно более высоком объеме крови на I кг массы тела, термолабильность детского организма.
Для педиатрических перфузии фирмы-производители выпускают два типа детских оксигенаторов: "инфант" с производительностью до 2 л/мин, и "педиэтрик" с производительностью до 4л/мин. Заправочные объемы и другие характеристики этих устройств приводятся в прилагаемых инструкциях. Существуют и универсальные оксигенаторы, которые можно использовать как у взрослых, так у детей старшего возраста. "Универсальность" при этом достигается либо малым заправочным объемом, либо наличием нескольких секций, часть которых отсекается при проведении детской перфузии (например, оксигенатор Д-700 Е фирмы "Dideco" (Италия). Как и у взрослых, в настоящее время в детской перфузиологии более широко используются мембранные оксигенаторы.
В качестве артериальных насосов в настоящее время чаще используют насосы роликового типа. Однако все чаще начинают применять (больше за рубежом) центрифужные насосы в силу их преимуществ перед насосами роликового типа. Более широкое применение насосов центрифужного типа ограничивает их высокая стоимость.
Несколько слов об использовании артериальных фильтров. Ряд кардиохирургов и перфузиологов считает возможным не применять их в детской практике ( в особенности при работе с мембраннымми оксигенаторами). При этом приводятся такие аргументы, как уменьшение заправочного объема, травмы крови и отсутствие соприкосновения крови ребенка с чужеродной поверхностью фильтра, что снижает активацию комплемента.
Наш собственный опыт работы с детьми (в нашей клинике оперируют лишь детей старше 3-х лет) и знакомство с литературой убедили нас в том, что действительные или мнимые недостатки артериальных фильтров у детей не идут ни в какое сравнение с их достоинствами. Эти достоинства в общем виде состоят в большей безопасности перфузии с фильтром и в более благоприятных для будущего ребенка последствиях искусственного кровообращения, проведенного с артериальным фильтром.
На рынке имеются фильтры экранного типа для перфузии у детей. В качестве примера назовем артериальный фильтр "Pediatric Intercept" фирмы Meiftronic (США) с входным и выходным штуцерами диаметром 1/4"
При выборе диаметра магистралей у детей младшего и более старшего возраста можно руководствоваться следующей таблицей:
Масса ребенка в кг | Диаметр трубки Артериального насоса (дюймы) | Диаметр магистралей артериальная венозная (дюймы) |
До 5 | 1/4» | 1/4» 1/4» |
5-15 | 1/4» | - 1/4» 3/8» |
16-25 | 3/8» | 1/4» 3/8» |
26-50 | 3/8» | 3/8» 3/8» |
Что касается внутреннего диаметра артериальной канюли и венозных катетеров, то рекомендуются такие параметры (для перфузионного индекса 2,4 л/мин м2). При более высоком перфузионном индексе необходимо сместиться "вправо", т. е. увеличить диаметр канюли и катетера.
Поверхность тела (кв. м) | Объемная скорость Перфузии (мл/мин) | Диаметр артериальной канюли (мм) | Диаметр венозного катетера (мм) |
0,1 | 240 | 2.0 | 4.0 |
0.3 | 720 | 2.0 | 4.0 |
0,5 | 1200 | 2.0 | 4.0 |
0.7 | 1680 | 3.0 | 5.0 |
0.9 | 2160 | 3.5 | 6.0 |
1.0 | 2400 | 4.0 | 6.0 |
1.5 | 3600 | 4.5 | 6.0 |
1.6 | 3840 | 5.0 | 7.0 ' |
В продаже имеется обширный выбор артериальных канюль и венозных катетеров. Как и у взрослых, у детей чаще канюлируют восходящую аорту. Считается, что диаметр артериальной канюли должен быть выбран таким, чтобы градиент давления по обе стороны канюли не превышал 100 мм рт. ст. Бедренную или подвздошную артерию канюлируют реже, например, при наличии аневризмы восходящей аорты или ликвидации анастамоза Поттса, когда ретроградная перфузия облегчает эвакуацию воздуха из дуги аорты. Одну из двух вышеназванных артерий канюлируют также, когда охлаждение желательно начать до стернотомии (например, при наличии аневризмы или псевдоаневризмы правого желудочка).
Катетеризацию вен по большей части осуществляют бикавально. В тех случаях, когда возникает необходимость во внутрипредсердной реконструкции венозного возврата, например, при операциях Мас-тарда, Сеннинга или Фонтена, верхнюю и нижнюю полые вены катетеризируют непосредственно.
При проведении циркуляторного арреста с глубокой гипотермией охлаждение и согревание путем перфузии производят с использованием общего предсердного катетера, вводимого в правое предсердие через его ушко.
У детей с аномальным венозным дренажом производят прямую катетеризацию аномальных вен. Это можно произвести на частичном искусственном кровообращении. У маленьких детей или при сложных аномалиях венозного возврата глубокую гипотермию с циркуляторным арестом проводят обычно с одним венозным катетером в правом предсердии.
При проведении операций Сеннинга катетер из правого предсердия при конструировании потоков верхней и нижней полых век перемещают в левое предсердие. Далее операцию проводят с традиционным сердечно-легочным обходом. Особо отметим, что у детей гораздо чаще, чем у взрослых перфузию проводят с использованием пульсирующего потока. В настоящее время появились центрифужные насосы, создающие пульсирующий поток.
Что касается состава перфузата для заправки аппарата искусственного кровообращения, то основным его ингридиентом являются, как и у взрослых кристаллоидные растворы, коллоидные растворы и эритроцитарная масса. Цельную донорскую кровь в настоящее время почти повсеместно прекратили использовать.
Кристаллоиды, применяемые в детской перфу-зиологии, достаточно традиционны. Это плазмалит, лактат Рингера, раствор Гартмана. Применение для заправки аппарата искусственного кровообращения физиологического раствора хотя и возможно, но представляется нам нежелательным даже у взрослых больных. Нежелательно, по нашему мнению, и использование глюкозосодержащих растворов, так как искусственное кровообращение и без них предрасполагает к гипергликемии.
Оптимальный гематокрит во время перфузии у детей должен быть выше, чем у взрослых. В своей практике (выше отмечено, что мы не оперируем детей грудного возраста), мы стараемся поддерживать гематокрцт на уровне 25—30%. Количество эритро-массы, необходимой для заправки аппарата искусственного кровообращения у детей, возможно, рассчитать по нижеприведенной формуле:
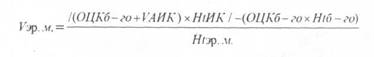
где Vэр. м. - объем эритроцитарной массы ОЦКб-го — объем циркулирующей крови больного; V АИК — заправочный объем экстракорпорального контура;
Ht ИК — гематокрит, желаемый во время перфузии;
Ht эр. м. — гематокрит эритромассы; Ht б-го — гематокрит больного.
В качестве коллоидов у детей широко используют 25% раствор человеческого альбумина. Необходимо подчеркнуть, что проведение перфузии у детей без использования коллоидов представляет реальную опасность гипергидратации органов и тканей со всеми известными отрицательными последствиями. Мы в своей практике в качестве коллоида широко используем желатиноль, применяя альбумин лишь у детей с минимальной массой.
Коррегирующие растворы (натрия бикарбонат, калия хлорид), а также гепарин у детей используют с учетом массы тела, заправочного объема и состава экстракорпорального контура примерно так же, как у взрослых Сказанное относится и к введению гепарина и протаминсульфата.
У детей чаще, чем у взрослых в заправочный объем вводят маннитол (в среднем 0,5 г/кг массы тела). Мы рутинно маннитол не применяем, вводя его лишь при наличии специальных показаний (лечение или профилактика отека мозга или (и) легких).
Хотим обратить особое внимание читателя на необходимость плавного начала искусственного кровообращения у детей. Если в заправочном объеме аппарата имеется эритромасса, то перед началом перфузии содержимое аппарата необходимо подогреть до 34—36°С. Подогрев бескровного перфузата, к сожалению, вызывает выделение из него пузырьков воздуха, поэтому его предварительно не подогревают.
Принципиально в условиях нормотермии пер-фузионный индекс у детей должен быть выше, чем у взрослых вследствие более интенсивного метаболизма детского организма. В общем, чем меньше ребенок, тем перфузионный индекс выше. Подчеркиваем, что речь идет о производительности аппарата на 1 м2 поверхности тела в минуту, а не об абсолютной величине объемной скорости перфузии. У детей, с которыми нам приходится иметь дело, без наличия хирургических показаний к снижению объемной скорости перфузии мы поддерживаем перфузионный индекс около 2,8—3,0 л/ мин м2.
У детей с простыми врожденными пороками (изолированный стеноз легочной артерии, неослож-ненные септальные дефекты) перфузию проводят либо в условиях нормотермии на работающем сердце (при этом необходим минимальный подогрев ребенка через теплообменник и матрац),либо при пассивном охлаждении до 35—33° С.
Детям с осложненными септальными дефектами, аномалией Эбштейна, при пороках группы Фалло с умеренно выраженной клиникой мы проводим искусственное кровообращение с охлаждением до 28—26° С, по возможности не снижая расчетной объемной скорости* перфузии. Гипотермическую перфузию у детей со снижением объемной скорости приходится проводить в тех случаях, когда вследствие обширных бронхиально-легочных анастомозов хирург не имеет возможности получить сухое операционное поле. Перфузионный индекс на фоне предварительного охлаждения может быть снижен на 50% и более. Приводим литературные данные о безопасной для больного продолжительности и степени снижения перфузионного индекса:
Температура в носоглотке <°С) | Перфузионный индекс (л/мнн м2) | Безопасная продолжительность (мин) |
28 | 1.6 | 120 |
28 | 0.5 | 20 |
26 | 0.5 | 30 |
22 | 0.5 | 45 |
Наиболее тяжелые виды врожденных пороков сердца (крайние формы тетрады Фалло, транспозиция магистральных артерий и ряд других) оперируют - в условиях глубокой гипотермии и циркуляторного арреста (т. е. временного полного прекращения экстракорпоральной циркуляции). Мы не располагаем сколько-нибудь значительным опытом применения этой методики у детей. Схематично с достаточно высокой объемной скоростью перфузии (до 2,5 л/мин в м2) в сочетании с наружным охлаждением через матрац больного охлаждают до 18—20° С и ниже, если предполагаемый аррест продлится более 60 мин. Температуру чаще определяют в прямой кишке или (и) в области барабанной перепонки. Во время остановки экстракорпорального кровообращения всю или часть венозной крови дренируют в оксигенатор.
По данным литературы, приводим безопасную продолжительность циркуляторного арреста в зависимости от температуры:
Температура в носоглотке (°С) | Продолжительность арреста (мин) |
28 | 20 |
26 | 30 |
22 | 45 |
19 | 60 |
Согревание проводят с высокой объемной скоростью (ПИ до 3,2 л/мин м2) При этом обращают особое внимание на коррекцию метаболического ацидоза.
В завершение раздела об искусственном кровообращении у детей кратко остановимся на некоторых особенностях кардиоплегии у больных детского возраста. Как и у взрослых, "золотым стандартом" кардиоплегии у детей является гипотермическая гиперкалие-мическая кардиоплегия Однако за последние годы кардиоплегия кристаллоидами все больше "оттесняется" кровяной гиперкалиемической кардиоплегией. Ее сторонники приводят убедительные доказательства преимуществ кровяной кардиоплегии, в частности, у детей. Раствор для кровяной кардиоплегин является кислородонесущим, он содержит естественные анти-оксиданты и имеет коллоидно-онкотичеекое давление
Кристаллоидный кардиоплегический раствор смешивают с кровью из артериального отсека оксигенатора в отношении 1:2 или 1:4. Используют высоко калиевую кровяную смесь, содержащую 18—20 мэкв/л калия и предназначенную для первоначальной остановки сердца, и низко калиевую кровяную смесь, содержащую 8—10 мэкв/л калия, — для поддержания кардиоплегии.
Интересно отметить, что в отличие от взрослых, у новорожденных детей наблюдается повышенная чувствительность к низкому содержанию кальция в кардиоплегическом растворе.
Охлажденный примерно до 4° С высоко калиевый раствор антеградно подают под давлением 80-—100 мм рт. ст. до момента остановки сердца. Далее давление подачи уменьшают до 50—60 мм рт. ст. и продолжают подачу в течение 3-х минут. В дальнейшем дробно или постоянно вводят низко калиевый раствор. Определяющим фактором является не объем введенного кардиоплегического раствора, а давление и время его подачи
Техническую сторону кардиоплегии у детей осуществляет обычно перфузиолог (перфузионист), реже — анестезиолог. Однако у детей массой менее 5 кг кардиоплегию осуществляет хирург "вручную", при помощи шприца.
За последние годы в детской кзрдиохирурги-чеекой практике нашли место (и применяются «по восходящей») методики тепловой кровяной кардиоплегии. Ретроградная подача кардиоплегического раствора (смеси) имеет место и в педиатрической кардиохирургии, хотя относительно реже, чем, например, у больных при операциях реваскуляризации миокарда. Ретроградно холодный (те же 4° С) низко калиевый раствор у детей подают для поддержания кардиоплегии в коронарный синус или в правое предсердие (при затянутых турникетах на полых венах и пережатой легочной артерии). Давление подачи при этом составляет 30—40 мм рт. ст. Минимальное время подачи — 2—3 мин., а интервалы — примерно 10—12 мин. Следует отметить, что объем ретроградно вводимого кардиоплегического раствора выше, чем такового, вводимого антеградно (ортоградно). Это связано с тем обстоятельством, что до двух третей раствора при ретроградной подаче шунтируется через тебезиевы вены в правый желудочек.
13.ИСКУССТВЕННОЕ КРОВООБРАЩЕНИЕ ПРИ ОПЕРАЦИЯХ НА АОРТЕ
В настоящее время операции на аорте в России, к сожалению, производят в весьма ограниченном числе клиник.
Между тем, количество больных с аневризмами аорты различного генеза и локализации довольно велико и имеет тенденцию к увеличению. В силу указанных обстоятельств мы решили в сжатой форме дать описание современных перфузионных аспектов при операциях на аорте.
При операциях на восходящей аорте применяют срединную стернотомию. При первичных операциях венозный дренаж осуществляют с помощью двухступенчатого катетера соответствующего размера, который располагается в правом предсердии и нижней полой вене. При повторных операциях предпочтительнее катетеризация обеих полых вен отдельно. Артериальный возврат производят в восходящую аорту (если это возможно) или в общую бедренную артерию. Перфузию проводят традиционно с охлаждением больного до 24—28° С. Гематокрит поддерживают около 25% (в ряде зарубежных клиник до 20%). Перфузионный индекс колеблется от 2,4—2,5 до 2,2 л/мин м2. Защиту миокарда осуществляют с помощью кристаллоидной или кровяной кардиопле-гии с охлаждением кардиоплегической смеси при мерно до 4°С Если аортальный клапан компетентен, то кардиоплегию начинают с антеградной подачи раствора через иглу, введенную в просвет, аорты про-ксимальнее наложенного на нее зажима. После двухминутной, или чуть дольше антеградной подачи раствора с объемной скоростью около 250 мл/мин и остановки сердца чаще переходят на ретроградную подачу кардиологической смеси (или раствора) через коронарный синус примерно с той же объемной скоростью в течение 2—3 минут с интервалами 20—30 минут. При этом температура миокарда, которую определяют обычно в переднем отделе межжелудочковой перегородки, должна составлять 10—12° С. Кардиоплегию желательно завершить перед снятием зажима с аорты акте - или ретроградным введением примерно 600 мл подогретой кровяной смеси со скоростью 150 мл/мин, (т. наз. "тепловой выстрел" — Hot shot, по терминологии англоязычных авторов.)

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 |



