Время, затраченное бригадами скорой медицинской помощи на прибытие к больному, а также время транспортировки больных в стационар не превышало рекомендованное НАБИ (30-40 минут).
На основании данных госпитального регистра был проанализирован процент охвата больных методами нейровизуализации в период нахождения в стационаре в зависимости от срока поступления (табл. 3).
Таблица 3
Охват больных инсультом методами нейровизуализации
в МУЗ КБ № 1 (в % от пролеченных больных)
До 24-х ч | От 24-х ч до 7 суток | От 8 до 14 суток | Больше 14 суток | Не проводилась | |
Все случаи инсульта | 19,1 | 27,4 | 12,2 | 3,9 | 37,4 |
Случаи инсульта в 2007 г. | 3,5 | 18,4 | 18,7 | 8,4 | 51 |
Случаи инсульта в 2008 г. | 12 | 37,9 | 18,8 | 6,1 | 25,2 |
Случаи инсульта в 2009 г. | 57,6 | 27,8 | 7,1 | 1 | 6,5 |
Как видно из приведенных данных, в течение срока наблюдения относительное число больных, которым нейровизуализация была проведена в первые 24 часа от поступления, значимо возросло. Значимо уменьшилась доля больных, которым нейровизуализация вообще не проводилась за все время госпитализации (p < 0,05). Однако процент выполнения нейровизуализации в первые сутки поступления больных остался крайне низким.
При изучении ранней выживаемости при инсульте получены следующие данные: в общем до 24-х часов выжили 96 ± 0,4 %, до 7 суток – 87,1 ± 0,7 %, до 21 суток – 79,8 ± 0,9 % пациентов. В МУЗ Клиническая больница №1 в 2007 г. до 24-х часов выжили 98,9 ± 0,5 %, до 7 суток – 90,7 ± 1,5 %, до 21 суток – 80,1 ± 2,1 %, в 2008 г. – 97,1 ± 0,8, 90,5 ± 1,4, 82,1 ± 1,8 %, в 2009 г. – 97,1 ± 0,7, 87,1 ± 1,5 и 78,6 ± 1,8 % пациентов соответственно. Данные значимо не отличались.
2.4. Сравнительная оценка ключевых индикаторов качества
оказания помощи больным инсультом общего
неврологического отделения и специализированного
неврологического отделения для лечения больных с острыми нарушениями мозгового кровообращения.
На основании данных госпитального регистра были изучены ключевые индикаторы качества оказания медицинской помощи больным инсультом общего неврологического отделения и специализированного неврологического отделения для лечения больных с острыми нарушениями мозгового кровообращения.
Средний возраст больных, поступивших в общее неврологическое отделение, составил 72,5 ± 13,8 года, в специализированное неврологическое отделение – 70,7 ± 13,5 лет.
Временные индикаторы качества оказания медицинской помощи для каждого из отделений были следующими: время от появления симптомов заболевания до вызова бригады скорой медицинской помощи составило в среднем в общем неврологическом отделении 5,4 ± 11,4 часов, в специализированном неврологическом отделении для лечения больных с острыми нарушениями мозгового кровообращения - 7,6 ± 12,7 часов, при этом в общем неврологическом отделении данный индикатор был значимо ниже (р < 0,05).
Среднее время от вызова бригады скорой медицинской помощи до первого контакта с пациентом в общем неврологическом отделении составило 27,2 ± 14,5 минут, в специализированном отделении для лечения больных с ОНМК – 32,8 ± 13,3 минут. При этом среднее время в специализированном отделении было значимо больше аналогичного в общем неврологическом отделении (р < 0,05).
Среднее время от первого контакта бригады скорой медицинской помощи с пациентом до первого осмотра пациента в стационаре составило в общем неврологическом отделении 34,9 ± 18,5 минуты, в специализированном отделении для лечения больных с ОНМК – 38,6 ± 23,1 минут, при этом в общем неврологическом отделении данный показатель был значимо ниже (р < 0,05).
В целом, распределение больных инсультом в зависимости от сроков госпитализации представлено в таблице 4.
Таблица 4
Структура больных инсультом в зависимости от сроков госпитализации
(в % от общего количества поступивших, M±m)
Случаи инсульта | Срок госпитализации, ч | |||||
0-3 | 3-6 | 6-12 | 12-24 | Позже 24 | Неизвестно | |
Общее неврологическое отделение | 48±2,9 | 11±1,8 | 9±1,7 | 5,7±1,3 | 23±2,4 | 3,3±1,0 |
Специализированное отделение для лечения больных с острыми нарушениями мозгового кровообращения | 39,7±2,5 | 16,3±1,9 | 6,9±1,3 | 11,7±1,7 | 20±2,1 | 5,4±1,2 |
Структура госпитального инсульта в зависимости от его типа была следующей: доля больных ишемическим инсультом, поступивших в общее неврологическое отделение, составила 75 ± 3,6 %, геморрагическим – 25 ± 3,6 %; среди пациентов, поступивших в специализированное отделение для лечения больных с ОНМК, больные ишемическим инсультом составили 87,1 ± 1,8 %, геморрагическим – 12,9 ± 1,8 %. При этом соотношение ишемического и геморрагического инсультов составило в специализированном отделении 1:6,8, в общем неврологическом отделении – 1:3, что говорит об улучшении дифференциальной диагностики инсульта.
В общее неврологическое отделение было госпитализировано 36,6 ± 2,8 % пациентов с повторным инсультом, в специализированное отделение для лечения больных с ОНМК – 27,8 ± 2,3 %. Из приведенных данных следует, что относительное количество больных повторным инсультом в специализированном отделении для лечения больных с ОНМК было значимо меньше в сравнении с общим неврологическим отделением (p < 0,05).
В специализированном отделении для лечения больных с ОНМК охват пациентов методами нейровизуализации значительно превышал таковой в общем неврологическом отделении. Это касается в первую очередь больных, которым нейровизуализация проводилась в первые 24 часа от поступления. В то же время количество пациентов, которым нейровизуализация вообще не проводилась, в специализированном отделении была значимо ниже (p < 0,001)(рис. 1).
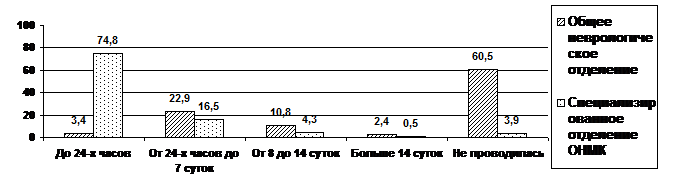
Рис. 1. Охват больных инсультом методами нейровизуализации
(в % к общему числу госпитализированных больных)
Изучение исходов госпитального инсульта выявило в общем неврологическом отделении 21,7 ± 2,4 % случаев с летальным исходом, из них – 20 ± 3,8 % у мужчин и 22,9 ± 3,2 % - у женщин. В специализированном отделении для лечения больных с ОНМК зарегистрировано 22,4 ± 2,2 % случаев с летальным исходом, из них - 22,8 ± 3,2 % у мужчин и 22,1 ± 2,9 % - у женщин, при этом как общая летальность, так и летальность отдельно у мужчин и женщин значимо не отличались в общем неврологическом отделении в сравнении со специализированным отделением. Летальность как у больных с ишемическим инсультом, так и с геморрагическим инсультом также значимо не отличалась в изучаемых отделениях.
При изучении ранней выживаемости при инсульте получены следующие данные: в общем неврологическом отделении до 24-х часов выжили 97,3 ± 0,9 %, до 7 суток – 86,3 ± 2,0 %, до 21 суток – 80,3 ± 2,3 % пациентов; в специализированном отделении для лечения больных с ОНМК – 96,5 ± 0,9, 87,2 ± 1,7 и 78,7 ± 2,1 % пациентов соответственно.
Из приведенных выше данных следует, что ранняя выживаемость в общем неврологическом отделении и специализированном отделении для лечения больных с ОНМК значимо не отличалась.
Отсутствие значимых отличий в уровнях летальности и ранней выживаемости при инсульте в двух изучаемых отделениях можно объяснить относительно небольшим процентом больных, поступавших в период «терапевтического окна» в специализированное отделение, когда применение лечебных мероприятий наиболее эффективно.
Количество функционально независимых в повседневной жизни больных в специализированном отделении составило 62,5 ± 2,8 %, что значимо превышает таковой показатель для общего неврологического отделения – 24,3 ± 2,8 % (p < 0,001).
Количество больных, нуждавшихся в постоянном постороннем уходе при выписке, составило в общем неврологическом отделении 40 ± 3,2 %, что значимо выше показателя в специализированном отделении, который составил 19,2 ± 2,3 % (p < 0,001).
Структура осложнений инсульта в общем неврологическом отделении была следующей: острый коронарный синдром был диагностирован у 6 ± 1,4 %, пневмония – у 23 ± 2,4 %, тромбоэмболия легочной артерии – у 6 ± 1,4 % больных. В специализированном отделении для лечения больных с острыми нарушениями мозгового кровообращения исследуемые осложнения были зарегистрированы в 3,2 ± 0,9, 14,7 ± 1,8 и 3,5 ± 1,0 % случаев соответственно.
В общем неврологическом отделении относительное количество пневмоний как осложнения инсульта регистрировалось значимо чаще в сравнении со специализированным отделением (p < 0,05).
Относительное количество больных с острым коронарным синдромом и тромбоэмболиями легочной артерии в исследуемых отделениях значимо не отличались.
2.6. Структура, факторы риска и исходы ишемического инсульта в зависимости от его патогенетического подтипа.
В структуре зарегистрированных 1116 случаев определенных подтипов ишемического инсульта атеротромботический подтип составил 46,7 ± 1,5 %, кардиоэмболический – 32,1 ± 1,4 %, лакунарный – 19,4 ± 1,2 %, гемодинамический 1,8 ± 0,4 % случаев.
Структура патогенетических подтипов ишемического инсульта в зависимости от его типа была следующей: у лиц с повторным инсультом атеротромботический подтип встречался в 45,2 ± 2,7 %, кардиоэмболический – в 39,9 ± 2,7 %, лакунарный – в 12,8 ± 1,8 %, гемодинамический – в 2,1 ± 0,8 % случаев. У лиц с первичным инсультом – в 44,9 ± 2,0, 29,3 ± 1,9, 24,1 ± 1,8, 1,7 ± 0,5 % случаях соответственно.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 |




