Во время стационарного лечения получили консультацию психотерапевта 18,7% больных, консультацию психолога - 24,8% и лишь 12,6% консультировались со специалистом социальной службы.
Ретроспективное изучение амбулаторной психиатрической помощи показало, что только 5,1% больных посещают психиатра ежемесячно и немного более трети (35,9%) – 6-11 раз в год, 37,5% приходят на прием к психиатру 3-5 раз в год и 1/5 (21,9%) - 1-2 раза. Мужчины посещают психиатра в 1,2 раза чаще, чем женщины (p<0,05). Амбулаторная симптоматическая терапия назначалась практически всем больным, посещавшим психоневрологический диспансер (93,1% мужчин и 95,7% женщин). Патогенетическую терапию получали 25,9% мужчин и 17% женщин (p<0,01).
Изучение субъективного мнения пациентов о своем заболевании и психиатрической помощи показало, что большинство оценивают свое психическое состояние в межприступный период как «удовлетворительное» (70,9%), 16,4% – как «плохое» и только 12,7% - как «хорошее».
В качестве причины психического расстройства больные видят последствия перенесенных соматических заболеваний, операций или травм (83,8%), хронические стрессы в семье и на работе (59,5%), отсутствие регулярного отдыха (47,8%), сильную психологическую травму (26,4%), невнимательное отношение к своему здоровью (28,4%), наличие вредных привычек (20,4%) и недоступность качественной медицинской помощи (24,9%).
При обострении заболевания больные идут на прием к психиатру (70,6%), начинают самостоятельно принимать ранее назначавшееся лечение (69,4%), вызывают бригаду скорой медицинской помощи (17,2%), лечатся народными средствами (47,3%), обращаются к специалистам общемедицинской сети (29,1%), идут к экстрасенсам и народным целителям (10,4%) или вообще ничего не предпринимают (13,9%).
Больные отказываются от посещения психиатра при ухудшении состояния в связи с удаленностью психиатрической больницы от дома (50,2%), неудовлетворенностью качеством медицинских услуг (35,1%), «ленью» (22,1%), страхом, что их увидят в психиатрической больнице знакомые (20,6%), предпочтением средств народной медицины (11,9%). Практически половина пациентов (46%) не считают нужным посещать врача в период ремиссии. Стараются регулярно посещать врача-психиатра 13,7% больных, при этом более 2/3 из них являются инвалидами по психическому заболеванию. Работающие пациенты не посещают врача из-за неудобного для них графика работы медицинского учреждения (16,9% всех больных).
Изучение уровня знаний пациентов о причинах, течении, способах лечения и профилактики органических непсихотических расстройств показало, что более половины из них (59,2%) не смогли ответить правильно ни на один вопрос, 31,8% пациентов дали 20% правильных ответов и только 9% - 40%. Половина опрошенных больных (50,2%) сообщили, что никогда ранее не получали какой-либо информации об их психическом расстройстве, 49% отметили, что получали отрывочные сведения и только 3 пациента дали утвердительный ответ. При этом все пациенты сообщили о желании получить более подробную информацию о своем психическом заболевании, и большинство из них – от врача-психиатра (98,5%).
Проведенное анкетирование среди врачей-психиатров и психотерапевтов с целью изучения их отношения к вопросам совершенствования медико-социальной помощи больным с органическими непсихотическими расстройствами показало, что практически все специалисты считают наиболее оптимальным внедрение на всех этапах оказания психиатрической помощи программ обучения пациентов (93,1%), открытие отделения внебольничной реабилитации (70%) и ведение пациентов полипрофессиональнными бригадами специалистов (67,2%). Более половины опрашиваемых врачей относятся положительно к открытию отделений неврозов (62,1%) и психосоматических отделений (56,9%) в общесоматической сети. Большинство респондентов (89,7%) считают, что открытие психотерапевтических кабинетов повысит эффективность лечебно-профилактической помощи. Практически все врачи (96,6%) считали наиболее высокоэффективной формой проведения мероприятий первичной и вторичной профилактики органических непсихотических расстройств среди населения - открытие Школ здоровья для лиц из группы высокого риска развития данной патологии.
В пятой главе дается описание модели медико-социальной помощи больным органическими непсихотическими расстройствами, приводится обоснование, описание разработки и внедрения программы «Школа здоровья».
Нами предложена двухуровневая модель оказания медико-социальной помощи больным с органическими непсихотическими расстройствами: на уровне первичной медико-санитарной помощи в территориальной поликлинике и на уровне оказания специализированной психиатрической помощи (рис. 1).
В учреждениях, оказывающих первичную медико-санитарную помощь больные органическими непсихотическими расстройствами должны наблюдаться у врача-невролога и психотерапевта. В связи с этим представляется целесообразным создание психотерапевтических кабинетов в общесоматических медицинских учреждениях различного уровня подчиненности. На первом этапе должно проводиться выявление пациентов с высоким уровнем риска развития органических непсихотических расстройств участковым терапевтом, врачом-неврологом или семейным врачом с дальнейшим направлением пациента к врачу психотерапевту. На втором этапе необходимо проведение комплексных диагностических и лечебных мероприятий врачом-неврологом с последующей динамической оценкой течения церебрально-органической патологии.
На третьем этапе должно осуществляться наблюдение и ведение пациентов врачом-психотерапевтом поликлиники. Оптимальной формой ведения пациентов на данном этапе нам представляется обучение больных в Школах здоровья для лиц из группы высокого риска, с привлечением широкого спектра специалистов: врачей-психотерапевтов, неврологов, нейрохирургов, терапевтов, эндокринологов и медицинских психологов. В случае прогрессировании психопатологической симптоматики или нарастании социально-трудовой дезадаптации врач-психотерапевт должен направить больных на специализированный – четвертый этап оказания помощи в психоневрологический диспансер.
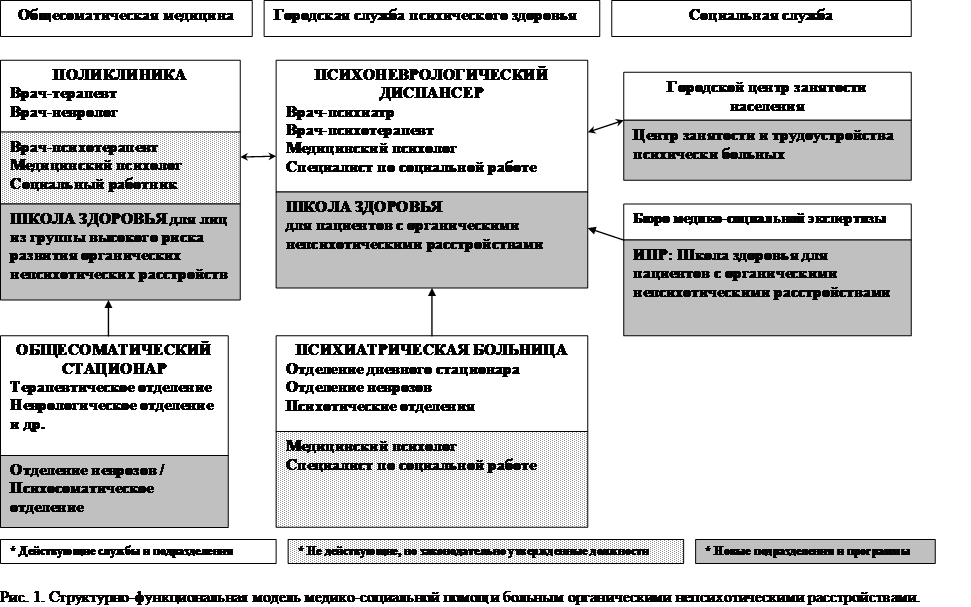
На этом этапе лечение больных организуется преимущественно в амбулаторных подразделениях (диспансеры и дневные стационары). В психиатрических учреждениях создаются постоянно действующие Школы здоровья для больных органическими непсихотическими расстройствами - новая организационная форма социально-психологической реабилитации и динамического наблюдения за состоянием психического здоровья данного контингента больных. Обучение в Школе здоровья должно быть направлено на устранение поведенческих управляемых факторов риска, способствующих прогрессированию заболевания. Цель Школы Здоровья: на основании повышения информированности о своем заболевании сформировать мотивацию пациентов на профилактику обострений, общее оздоровление и приверженность к лечению.
|
Апробация программы обучения «Школа здоровья» проводилась в течение 6 месяцев. Всего было проведено 30 курсов обучения. В Школу здоровья приглашались пациенты с органическими непсихотическими расстройствами старше 18 лет (всего 370 человек), из них полный курс обучения прошли 144 человека. В контрольную группу вошли 258 больных трудоспособного возраста, которые не проходили обучение по программе.
После курса обучения 88,2% больных сообщили, что готовы регулярно контролировать свое состояние с помощью дневника самонаблюдения, регулярно принимать поддерживающее лечение, посещать участкового врача, 40,3% отметили, что порекомендуют пройти обучение своим родным.
Изучение эффективности программы «Школа здоровья для больных органическими непсихотическими расстройствами» показывало, что через 6 месяцев у лиц, прошедших полный курс обучения сократилось число неблагоприятных поведенческих факторов с 6,3 до 5,8 в расчете на одного больного, через 12 месяцев этот показатель снизился до 5,5, а через 18 – до 4,6. В контрольной группе этот показатель снизился за данный период с 6,5 до 6,1. Среди всех поведенческих факторов риска наиболее легко устранимыми оказались: нерациональное питание, нарушение режима сна и бодрствования, психоэмоциональный стресс, нерегулярное посещение психиатра и нерегулярный прием поддерживающей терапии. К более трудно устранимым были отнесены: курение, употребление алкоголя, низкая двигательная активность и курсовое лечение средствами для лечения цереброваскулярных заболеваний. Наличие у пациентов учебных пособий давало им возможность повторно знакомиться с рекомендациями по профилактике обострений заболевания и способами общего оздоровления в домашних условиях. Проведенные программы обучения позволили в течение 1,5 лет устранить в среднем 1,7 неблагоприятных факторов на одного больного. За 1,5 года после проведения программы обучения среди больных основной группы было устранено 27% неблагоприятных поведенческих факторов, а среди пациентов контрольной только 6,2% (p<0,05).

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 |




