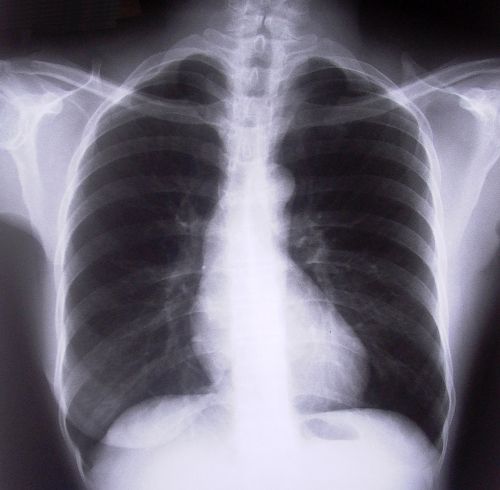
Рентгенография околоносовых пазух – пристеночное затемнение обеих гайморовых пазух, отек слизистой носа.
1. Сформулируйте диагноз.
2. Какое дополнительное обследование необходимо провести?
3. С какими заболеваниями нужно провести дифференциальный диагноз?
4. Назначьте пациенту лечение.
5. Какие профилактические мероприятия порекомендуете пациенту?
Задача №12
4 года, поступил в стационар с жалобами на кашель в течение 1,5 месяцев.
Из анамнеза известно: В течение года посещает детский сад, перенес неоднократно бронхиты с бронхообструктивным синдромом, выявлены антитела к микоплазме пневмонии, пролечен сумамедом. В мае отмечались проявления аллергического риноконъюнктивита, осмотрен аллергологом, диагностирован аллергический риноконъюнктивит, назначен монтелукаст(сингуляр), получал его с мая по сентябрь - жалоб не было. После отмены препарата появился кашель ночной, при физической нагрузке. Постоянно нарушено носовое дыхание.
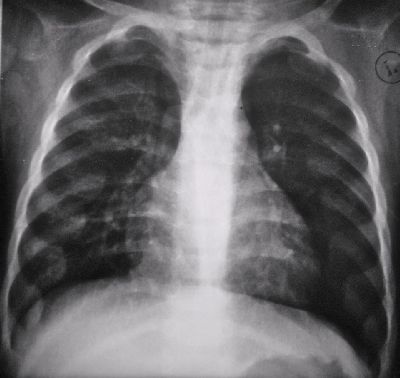
При осмотре– беспокоит кашель непродуктивный, заложенность носа вне катаральных симптомов. Грудная клетка вздута, перкуторно коробочный оттенок звука, при аускультации выслушиваются диффузные свистящие хрипы, выдох резко удлинен, чд 26 в минуту. Сердечные тоны ритмичные, ясные, чсс 78 в минуту.
Семейный алергоанамнез – у матери поллиноз( аллергический риноконъюнктивит, пыльцевая бронхиальная астма), у бабушки – лекарственная аллергия, экзема.
Общий анализ крови: HGB – 132 г/л, RBC – 5,8×1012/л, MCV – 75 fl, MCH – 26 pg, MCHC – 27 g/l, RDW – 3,5%, PLT - 217×109/л, WBC – 6,7×109/л, Э – 8%, П – 2%, С – 32%, Л – 46%, М – 2%, СОЭ – 12 мм/ч.
Общий анализ мочи: KPO - NEG, BNL - NEG, YRO - NORM, KET – NEG, БEЛ - NEG, НИТ – NEG, ГЛЮ – NEG, р. Н. – 5,0, У. В. = 1025, ЛЕЙ - 0-1-2 в п/зр, АСК - 2 mg/dl, COL LT – Yellow, CLA Clear
Общий Ig E 203 МЕ/мл, специфический Ig E береза +, ольха ++, полынь ++, дом. пыль ++
Кожные пробы: домашняя пыль № 000 ++, микст сорных трав +++, микст деревьев ++ .
1. Сформулируйте диагноз.
2. Назначьте дополнительное обследование.
3. Назначьте неотложную терапию.
4. Назначьте профилактическое лечение.
5. Дайте рекомендации по дальнейшей тактике ведения.
Задача № 13
Мальчик 4 мес. Госпитализирован в детское отделение с жалобами матери на повышение температуры до 37,5°С, сухой кашель на протяжении 2-х месяцев.
Из анамнеза известно: ребенок болен с рождения: с первых дней жизни отмечался конъюнктивит, постепенно присоединился нарастающий кашель стокатто, тахипное без температурной реакции.
Ребенок от 1 беременности, во время которой у матери выявлена хламидийная инфекция гениталий. Роды 1, срочные. Масса при рождении 2900 г, длина – 48 см. Закричал сразу. К груди приложен в 1 сутки. Находился на естественном вскармливании.
При осмотре: общее состояние средней тяжести. Кожные покровы чистые, бледные. Кашель сухой, «коклюшеподобный», но без реприз, нарастающая одышка. ЧД – 60 в минуту. Перкуторно над легкими: легочной звук с коробочным оттенком. Аускультативно: рассеянные влажные мелкопузырчатые хрипы с обеих сторон, выдох не удлинен. Границы сердца в пределах возрастной нормы. Тоны сердца ритмичные. Пульс – 132 в минуту. Живот мягкий безболезненный, печень и селезенка не увеличены. Стул и мочеиспускание не нарушены.
Общий анализ крови: HGB – 109 г/л, RBC – 3,9×1012/л, MCV – 78 fl, MCH – 27 pg, MCHC – 28 g/l, RDW – 3,0%, PLT - 213×109/л, WBC – 18,5×109/л, Э – 8%, П – 6%, С – 64%, Л – 17%, М – 5%, СОЭ – 13 мм/ч.
Общий анализ мочи: KPO - NEG, BNL - NEG, YRO - NORM, KET – NEG, БEЛ - NEG, НИТ – NEG, ГЛЮ – NEG, р. Н. – 5,0, У. В. = 1025, ЛЕЙ - 0-1-2 в п/зр, АСК - 2 mg/dl, COL LT – Yellow, CLA Clear
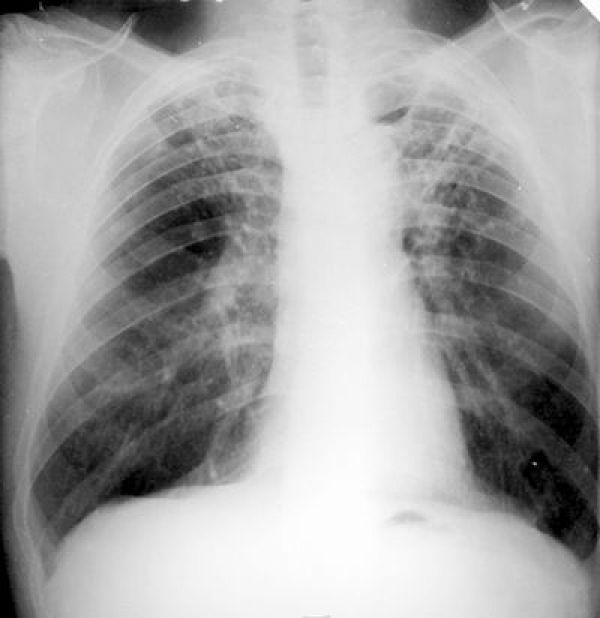
Рентгенография органов грудной полости: на фоне вздутия легочной паренхимы выявлено усиление легочного рисунка множество мелких инфильтративных очажков.
Задание:
Ваш предварительный диагноз? Назначьте дополнительное обследование больного. Проведите дифференциальную диагностику. Обоснуйте заключительный диагноз. Этиология. Патогенез. Лечение. Прогноз, исход.Задача №14
11 месяцев, поступил в больницу с жалобами на отсутствие аппетита, прибавки массы, обильный стул.
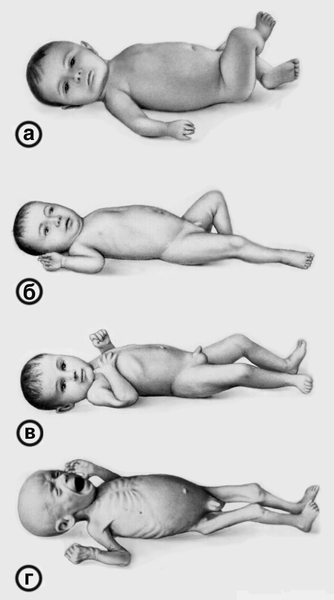
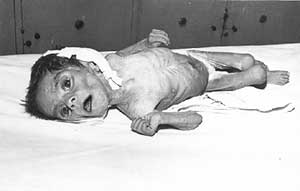
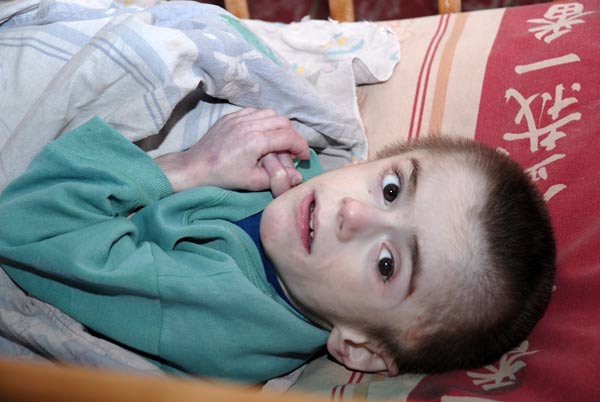
Из анамнеза известно: ребенок от 3 беременности, 3-их родов (1-й ребенок умер от «кишечной инфекции», 2-й здоров). Настоящая беременность протекала с нефропатией. Роды срочные, масса при рождении – 3500 гр., длина 54 см. Вскармливание естественное до 4-х месяцев, далее – искусственное. Прикорм манной кашей с 5 месяцев. Рос и развивался хорошо до введения прикорма, после чего ухудшился аппетит, появился жидкий обильный стул, периодическая рвота, увеличился в объеме живот, стала нарастать дистрофия.
При поступлении в стационар состояние тяжелое. Вес 7,5 кг, рост 72 см, тургор тканей снижен. Кожные покровы бледные, сухие. Волосы сухие, тусклые. Умеренно выраженная отечность на голенях, передней брюшной стенке, рахитоподобные изменения костей, карпопедальный спазм. В легких пуэрильное дыхание, хрипов нет. Тоны сердца ритмичные, ЧСС – 120 в минуту. Живот увеличен в размере, мягкий, при пальпации болезненный. Печень +2 см из-под реберного края. Стул 10 раз в сутки, обильный, зловонный, пенистый, с жирным блеском. Мочеиспускание не нарушено.
Общий анализ крови: HGB – 112 г/л, RBC – 4,2×1012/л, MCV – 78 fl, MCH – 28 pg, MCHC – 29 g/l, RDW – 3,1%, PLT - 242×109/л, WBC – 11,5×109/л, Э – 6%, П – 4%, С – 66%, Л – 19%, М – 5%, СОЭ – 15 мм/ч.
Общий анализ мочи: KPO - NEG, BNL - NEG, YRO - NORM, KET – NEG, БEЛ - NEG, НИТ – NEG, ГЛЮ – NEG, р. Н. – 5,0, У. В. = 1025, ЛЕЙ - 0-1-2 в п/зр, АСК - 2 mg/dl, COL LT – Yellow, CLA Clear
Биохимический анализ крови: общий белок – 40 г/л, альбумины – 40%, глобулины: α1 – 5%, α2- 10%, β - 20%, γ - 25%, мочевина – 3,7 ммоль/л, билирубин – 7,0 мкмоль/л, холестерин – 1,9 ммоль/л, калий – 3,7 ммоль/л, натрий – 140 ммоль/л, кальций ионизир. – 0,54 ммоль/л, фосфор – 0,93 ммоль/л, глюкоза – 4,7 ммоль/л, ЩФ – 830 Ед/л (норма до 600).
Копрограмма: форма - кашицеобразная, цвет –светло-желтый, запах – гнилостный, слизь и кровь – отсутствуют, мышечные волокна – немного, нейтральные жиры – единичные, жирные кислоты – много, крахмал много.
Пилокарпиновая проба: хлориды пота – 39мэкв/л.
Рентгенограмма органов брюшной полости: в петлях тонкой и толстой кишки повышено содержание газов, отмечены уровни жидкости.
Анализ кала на дисбактериоз: общее количество кишечной палочки - 3×108 (норма 3×108 - 4×108), стафилококковая флора 305 (норма до 255), бифидобактерии 102 (норма – более 107).
Липидограмма крови: общие липиды –4, 0 г/л (норма 4,50-7,00г/л),
УЗИ органов брюшной полости: печень – увеличена, зерниста, неоднородна; поджелудочная железа увеличена в хвосте, паренхима неоднородна. Желчный пузырь без особенностей.
Эзофагогастродуоденоеюноскопия: пищевод и желудок не изменены, двенадцатиперстная кишка обычного вида, начальные отделы тощей кишки – слизистая сглажена, атрофична, умеренно выраженная поперечная исчерченность складок. Взята биопсия.
Исследование кала на сывороточный белок: реакция положительная.
Исследование кала на углеводы: реакция положительная.
Гистологическое исследование слизистой тощей кишки: атрофические изменения слизистой оболочки в виде полного исчезновения ворсин, увеличение глубины крипт.
Поставьте предварительный диагноз.
Оцените проведенное обследование. Проведите дифференциальную диагностику. Обоснуйте заключительный диагноз. Этиологияи патогенз заболевания. Лечение. Прогноз, исход.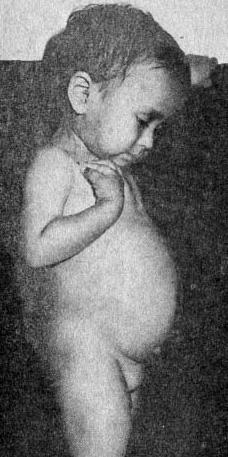
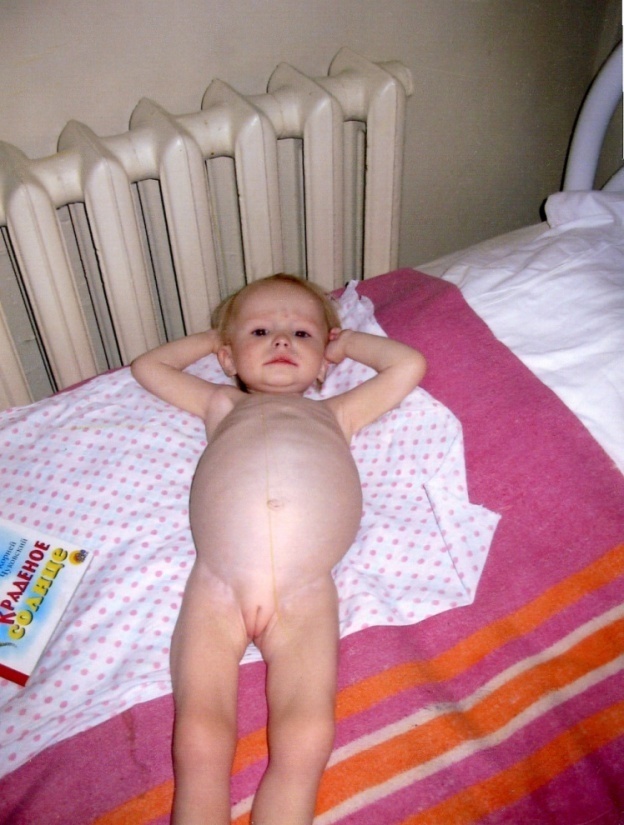
Задача № 15
Ребенок 3 мес. Переведен в детское соматическое отделение из хирургического, где находился на операции по поводу пилоростеноза, для коррекции массы тела.
Ребенок от молодых, здоровых родителей, от 1 беременности, протекавшей физиологически. Роды 1, срочные. Масса тела при рождении 3100 гр., длина 50 см. Находится на естественном вскармливании. Прибавляла каждый месяц по 300,0 г, так как после кормления наблюдалась рвота «фонтаном». Был госпитализирован в хирургическое отделение.
При поступлении в соматическое отделение состояние удовлетворительное. Кожные покровы несколько бледны, эластичность сохранена, тонус мышц несколько понижен. Подкожно-жировой слой истончен на туловище, отсутствуют физиологические складки на нижних конечностях. Других изменений не выявлено. Анализы крови и мочи без патологии.
При контрольном кормлении установлено, что ребенок за одно кормление высасывает 100 мл молока. При химическом анализе оказалось, что содержание жира составляет 2,9%, содержание белка, углеводов, минеральных солей нормальное.
Поставьте предварительный диагноз. Назначьте обследование больного. Укажите возможные причины заболевания. Каков механизм развития заболевания? Заключительный диагноз? Диетотерапия. Лечение. Прогноз, исход.
.
. |
Задача №16
Мальчик, 7 лет. Жалобы на приступообразный влажный кашль с обильной слизисто-гнойной мокротой, особенно по утрам, повышенную утомляемость, субфебрильную температуру. Ухудшение состояния в течение последних 2 недель.
Из анамнеза известно: болен с годовалого возраста, когда первый раз лечился в стационаре по поводу пневмонии по месту жительства в участковой больнице. Мать отмечает частые ОРВИ. Ежегодно3-4 раза болеет бронхитами и пневмонией (диагнозы устанавливались без рентгенологического обследования).
Объективные данные: отстает в физическом развитии. Грудная клетка деформирована. Концевые фаланги пальцев изменены по типу «барабанных палочек». При перкуссии, по задней поверхности справа, ниже угла лопатки определяется укорочение перкуторного звука, там же выслушиваются стойкие сухие и влажные разнокалиберные хрипы. ЧД – 30 в минуту. Тоны сердца приглушены, на верхушке систолический шум. Живот мягкий, при пальпации безболезненный. Печень +2 см, селезенка не увеличена. Стул и мочеиспускание не нарушены.
Общий анализ крови: HGB – 101 г/л, RBC – 3,6×1012/л, MCV – 75 fl, MCH – 26 pg, MCHC – 27 g/l, RDW – 3,2%, PLT - 240×109/л, WBC – 7,8×109/л, Э – 3%, П – 4%, С – 68%, Л – 19%, М – 6%, СОЭ – 19 мм/ч.
Общий анализ мочи: KPO - NEG, BNL - NEG, YRO - NORM, KET – NEG, БEЛ - NEG, НИТ – NEG, ГЛЮ – NEG, р. Н. – 5,0, У. В. = 1025, ЛЕЙ - 0-1-2 в п/зр, АСК - 2 mg/dl, COL LT – Yellow, CLA Clear
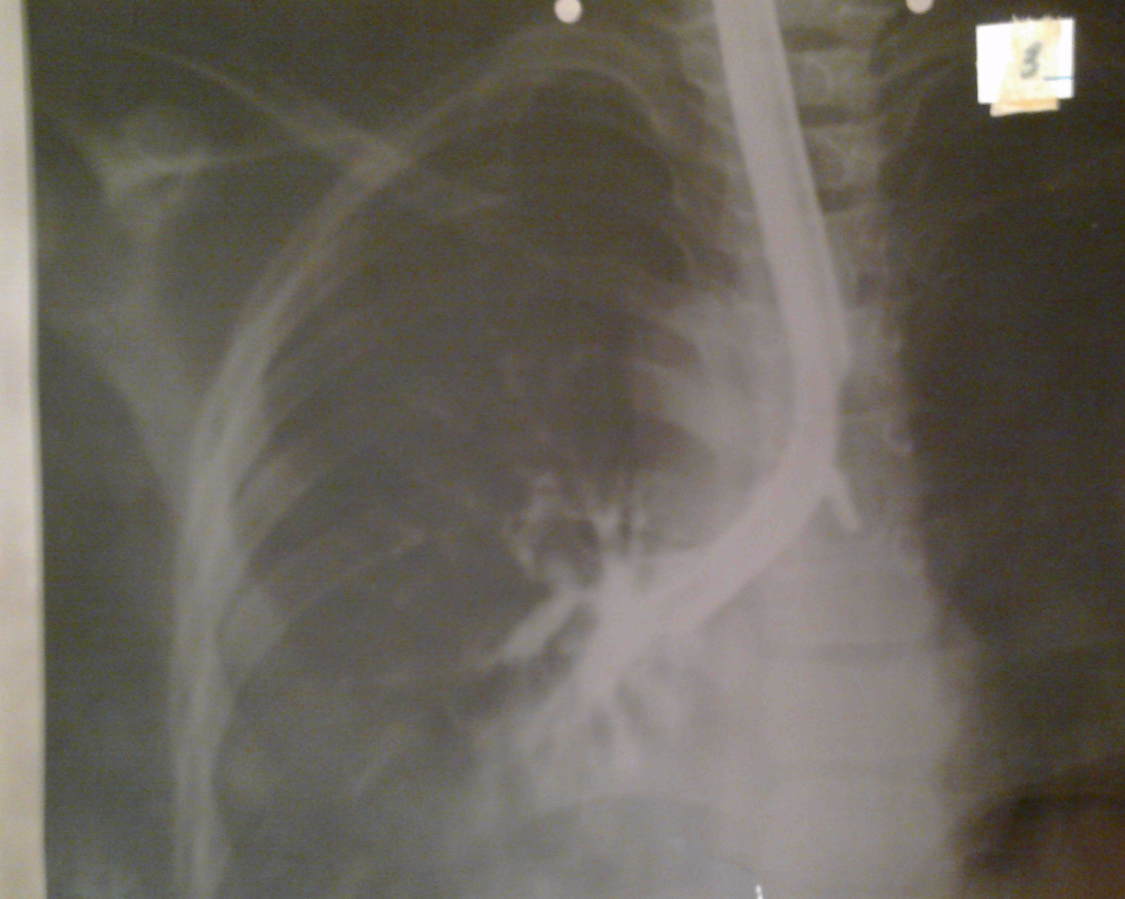
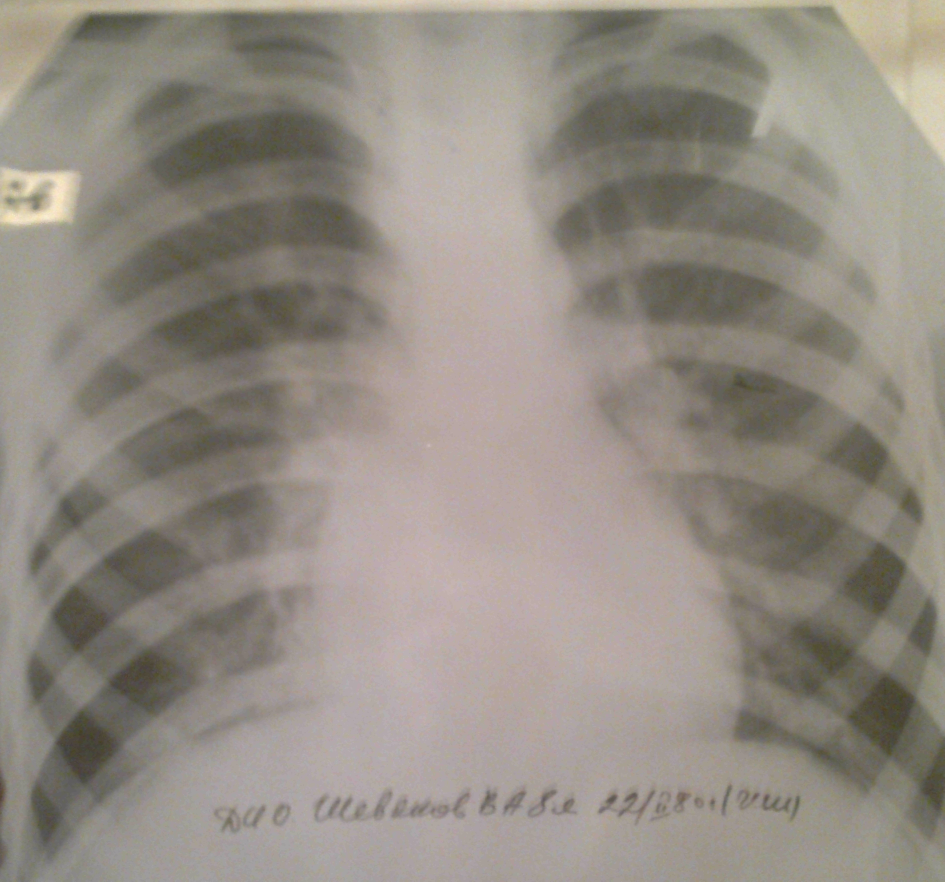
Рентгенография органов грудной полости: на фоне эмфиземы справа определяется понижение прозрачности легочной ткани. Междолевая плевра утолщена. Корни расширены, не структурные. Легочной рисунок деформирован по крупноячеистому типу.
Бронхография: справа в нижней доле (9-10 сегменты) выявлены мешотчатые бронхоэктазы.
Сформулируйте клинический диагноз. Назначьте необходимое дополнительное обследование. Какие возбудители чаще всего высеваются из мокроты у подобных больных? Патогенез. Дифференциальный диагноз. Лечение. Показано ли хирургическое лечение у данного больного? Прогноз, исход.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 |



