Раздел I. Общие вопросы детских инфекционных болезней.
Раздел 2. Инфекции, преимущественно с капельным механизмом передачи.
Тема 1, 2, 3 «Основы детской инфектологии. Грипп. Парагрипп.»
Задача 1
Девочка 5 лет заболела остро, t до 40°С, сухой грубый резкий кашель, двукратная рвота.
При поступлении состояние тяжелое, вялость, t – 39°С. На коже лица и шеи петехии, склеры инъецированы. Необильные слизистые выделения из носа. ЧД – 48 в мин. В легких единичные сухие хрипы. Тоны сердца чистые, ЧСС – 146 в мин. Зев гиперемирован, налетов нет. Живот мягкий, безболезненный. Печень + 2 см. Стул без патологии. Менингеальных симптомов нет.
Общий анализ крови: HGB – 120 г/л, RBC – 4,0Ч1012/л, WBC – 4,0Ч109/л, PLT – 302Ч109/л, п/я - 2%, с/я - 25%, л - 67%, м - 6%, СОЭ – 3 мм/час,
Вирусологическое исследование мазка из носоглотки в РИФ: грипп (+), парагрипп (-), РС (-), аденовирусы (-).
На рентгенограмме органов грудной клетки: легочной рисунок усилен, легочные поля без очаговых и инфильтративных теней, корни бесструктурны, срединная ткань без особенностей, диафрагма четкая, синусы свободные.
Задание
Сформулируйте и обоснуйте клинический диагноз. Оцените данные дополнительных методов исследования. Какие другие исследования необходимопровести?
Проведите дифференциальный диагноз. Назначьте лечение. Укажите специфическую профилактику данного заболевания? Объясните патогенез основных клинических синдромов при данном заболевании, укажите возможные осложнения.Задача №2
Мальчик 9 мес., заболел остро – с подъема t до 38,8°C, лающего кашля, осиплости голоса, насморка. К вечеру состояние ухудшилось, появились затрудненное дыхание, беспокойство.
При поступлении состояние крайне тяжелое, сознание спутанное, одышка инспираторного характера с участием вспомогательной мускулатуры. Дыхание жесткое, хрипов нет. ЧДД – 70 уд/мин. Цианоз носогубного треугольника, акроцианоз, мраморный оттенок кожи. Умеренные катаральные явления. Тоны сердца глухие, ЧСС – 160 уд/мин., выпадение пульсовой волны на вдохе. При аускультации вдох удлинен.
Проведена ларингоскопия: вход в гортань 1-2 мм, во входе в гортань – большое количество слизистой мокроты прозрачного цвета, яркая гиперемия черпаловидных хрящей, подсвязочного пространства, отек голосовых связок.
На рентгенограмме органов грудной клетки: усиление сосудистого рисунка, правая доля вилочковой железы увеличена.
Вирусологическое исследование мазка из носоглотки в РИФ: парагрипп (+), грипп (-), РС (-), адено (-).
Общий анализ крови: HGB – 130 г/л, RBC – 4,1Ч1012/л, WBC – 8,3Ч109/л, EO – 2%, NEUT – 41% ( П – 3%, C – 38%), LYM – 48%, МON – 9%, СОЭ – 10 мм/ч.
Рис. 5.6.
Задание
Сформулируйте и обоснуйте клинический диагноз. Охарактеризуйте свойства возбудителя и объясните патогенез развившегося синдрома. Оцените данные дополнительных методов исследования, какое еще обследование необходимо провести? Где следует лечить больного? Консультативная помощь каких специалистов потребуется? Определите круг дифференциально-диагностического поиска. Назначьте лечение. Представьте алгоритм лечения стенозирующего ларинготрахеита. Дайте необходимые рекомендации по диспансерному наблюдению ребенка.Ответы к задачам.
Ответ к задаче 1.
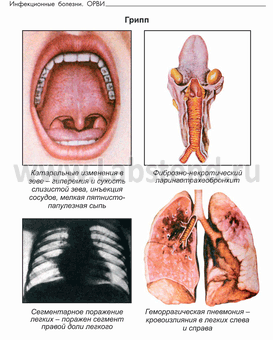
Грипп, типичный: трахеобронхит, тяжелая форма.Осл.: Простой бронхит. Дыхательная недостаточность: нет.
Диагноз поставлен на основании острого начала заболевания с повышения t до 40°С, сухого резкого кашля, двукратной рвоты; объективного осмотра: выраженный интоксикационный синдром (температура до 400, повторная рвота, тахикардия), умеренно выраженный катаральный синдром (гиперемия зева, слизистые выделения из носа), геморрагический синдром (петехии на коже лица, шеи), поражение дыхательной системы (сухой кашель, тахипноэ, в легких единичные сухие хрипы); лабораторных данных – ОАК (лимфоцитоз), вирусологическое исследование (в мазке из носоглотки выделен АГ вируса гриппа). На рентгенограмме органов грудной клетки: усиление легочного рисунка, перибрнхиальные изменения.
2. Дополнительное обследование - коагулограмма, серологическая диагностика (РСК, РТГА, ИФА, РИА).
3. Парагрипп, аденовирусная, респираторно-синцитиальная инфекция, менингококковая инфекция, корь в периоде продромы, брюшной тиф, геморрагические лихорадки.
4. а) постельный режим, обильное теплое питье, б) инфузионная терапия в целях дезинтоксикации (реополиглюкин 200,0+10% глюкоза 400,0+инсулин 8 ед+0,06% коргликон 0,3мл+ККБ 50мг), в) противовирусная терапия (альгирем 30 мгх3 раза, не более 5 мг/кг, или озельтамивир 45 мг х 2 раза, виферон 1 1св. х2 раза), г) противогриппозный г-глобулин 25 мл в/в, г) преднизолон 1мг/кг 2-3 дня, д) антибактериальная терапия (цефтриаксон 80 мг/кгЧ1 р/сут., в/м, 7 дней), е) жаропонижающие препараты (50% анальгин 0,5+2% папаверин 1,0 +1% димедрол 0,6), ж) орошение ротоглотки гексоралом, з) 0,025% називин в нос, и) противокашлевые препараты (синекод по 25 капель Ч4 раза/сут. 3-4 дня), затем отхаркивающие (амбробене 2,5 млЧ 3 раза/сут).
5. Для специфической профилактики могут быть использованы живые и инактивированные вакцины: 1) цельновирионная - гриппозная иннактивированная живая вакцина – вводится интраназально детям с 7 лет; 2) расщепленные (Сплит-вакцины) – Флюарикс (Германия), Бегривак (германия), Ваксигрипп (Франция); 3) субъединичные – Гриппол (Россия), Инфлювак (Нидерланды), Агриппал (Италия). Расщепленные и субъединичные вакцины вводятся парентерально детям с 6 мес.
Живая гриппозная вакцина содержит три эпидемически актуальных вируса: А(Н1N1) и (Н3N2) и В, ее вводят интраназально по 0,25 мл в оба носовых хода 2-кратно с интервалом 2-4 недели детям с 3 лет.
6. Входными воротами являются слизистые оболочки верхних дыхательных путей. Ведущее значение в патогенезе гриппа имеют эпителиотропные и токсические свойства вирусов гриппа, а также аллергизация макроорганизма антигенами возбудителя. Выделяют пять фаз патологического процесса. 1-я фаза — репродукция вируса в клетках органов дыхательной системы. Возбудитель проникает в мерцательный эпителий, и вызывает гибель клеток. Разрушение защитного барьера приводит к вируссемии. Активируются факторы неспецифической защиты организма (в первую очередь интерфероны). 2-я фаза — вирусемия; токсические или токсико-аллергические реакции макроорганизма. Вирусы, а также продукты распада клеток, проникшие в кровь, оказывают избирательное действие на эндотелий сосудов ЦНС (поражаются рецепторный аппарат мозговых оболочек и сосудистые сплетения головного мозга), вегетативную нервную систему (особенно гипоталамус), ССС. В результате развиваются отек или отек-набухание головного мозга, острая сердечно-сосудистая недостаточность, отек легких, острая почечная недостаточность, ДВС-синдром, а также менингеальный, энцефалитический и геморрагический синдромы. 3-я фаза — развитие воспалительных процессов в органах дыхательной системы. При типичной форме вирусы гриппа преимущественно поражают эпителиальные клетки трахеи. 4-я фаза — возникновение бактериальных осложнений. Разрушенные клеточные субстраты представляют собой дополнительные источники питательных веществ для бактерий. 5-я фаза — обратное развитие патологического процесса. Вследствие выработки специфических антител и активизации факторов неспецифической защиты происходит элиминация возбудителя из макроорганизма.
Ответ к задаче 2
1. Сформулируйте и обоснуйте клинический диагноз.
Осн.: Парагрипп: ларингит, тяжелая форма.
Осл.: Стеноз гортани III степени.
Соп.: Тимомегалия.
Диагноз поставлен на основании острого начала заболевания с подъема t до 38,8° C, лающего кашля, осиплости голоса, насморка; клинического осмотра: ларингит с явлениями стеноза гортани III (одышка инспираторная с участием вспомогательной мускулатуры, цианоз носогубного треугольника и акроцианоз, выпадение пульсовой волны на вдохе, тахикардия), умеренного катарального синдрома (насморк); данных рентгенографии органов грудной клетки (усиление сосудистого рисунка, тимомегалия); данных лабораторного обследования: вирусологического исследования (в мазке из носоглотки выделен АГ вируса парагриппа).
2. Охарактеризуйте свойства возбудителя и объясните патогенез развившегося синдрома.
РНК-содержащий вирус относится к семейству парамиксовирусов, имеет 5 типов. У всех типов обнаружены гемагглютинирующие антигены и нейраминидаза, которые являются типоспецифическими белками. Вирусы парагриппа нестойки в окружающей среде. Благодаря цитопатическому действию в эпителиальных клетках возникают явления дистрофии и некробиоза с полным их разрушением; местно возникает воспалительный процесс. Синдром крупа при парагриппе и других ОРВИ возникает вследствие воспалительных изменений, преимущественно в подсвязочном пространстве и в области голосовых связок («ложный круп»). В патогенезе синдрома крупа играют роль 1) отек слизистой оболочки вследствие воспалительных изменений; 2) скопление мокроты, густой слизи, корок; 3) рефлекторный спазм мышц гортани.
3. Оцените данные дополнительных методов исследования, какое еще обследование необходимо провести?
В ОАК нет признаков бактериального воспаления. Обнаружен АГ парагриппа.
Дополнительно – измерение сатурации O2, мазок из зева и носа на BL.
4. Где следует лечить больного? Консультативная помощь каких специалистов потребуется?
В реанимационном отделении. Реаниматолог, ЛОР-врач, эндоскопист.
5. Определите круг дифференциально-диагностического поиска.
Дифференциальную диагностику нужно провести с гриппом и другими ОРВИ, дифтерией гортани, эпиглоттитом, инородным телом дыхательных путей, заглоточным абсцессом, папилломатозом гортани, бронхообструктивным синдромом.
6. Назначьте лечение. Представьте алгоритм лечения стенозирующего ларинготрахеита.
Лечить больного необходимо в стационаре, реанимационном отделении.
а) постельный режим, санация дыхательных путей, увлажненный кислород; б) Ь2b-ИФ (Виферон-1 (150 тыс.) Ч 2 раза – 10 дней; Кипферон-суппозитории 500 000 МЕ по 1 св. Ч 1 раз в сутки; Гриппферон по 1 капле/дозе (500 ME) в каждый носовой ход Ч 5 раз в день); в) АБ терапию назначают детям раннего возраста со стенозом III-IV ст.: цефалоспорины III-IV поколения: цефтриаксон – 50 мг/кг Ч 1 р/сут., в/м, курс 7-10 дн., г) дексаметазон 0,5-2,0 мг/кг/сут, в/м в 2 приема; д) будесонид (пульмикорт) ингаляционно через небулайзер 0,25-0,5 мг на ингаляцию + 2 мл физ. р-ра, 2 раза в сутки; е) жаропонижающие средства – при выраженном дискомфорте или температуре выше 39о С.
При ухудшении состояния прямая ларингоскопия, интубация/трахеотомия.
Алгоритм лечения стенозирующего ларинготрахеита.
На дому:
Вызов машины скорой помощи или транспортной реанимационной бригады для транспортировки в профильный стационар (инфекционный, соматический, ОРИТ). Контроль ЧД, ЧСС, АД. Эмоциональный и психический покой. Доступ свежего воздуха. Комфортное положение для ребенка, теплое щелочное питье. Отвлекающие процедуры: теплые ножные ванны, увлажненный воздух. Противопоказание: гипертермический синдром. По показаниям жаропонижающая терапия: парацетамол 10-15 мг/кг, ибупрофен 5-10 мг/кг.Транспортировка
Положение ребенка сидя или на боку, недопустимо сгибание или переразгибание головы.
Стенозирующий ларинготрахеит 1-2 степеней
Будесонид (пульмикорт) ингаляционно через небулайзер 1 мг + 2 мл физ. р-ра дважды через 30 минут. Форма выпуска: контейнеры 0,25 и 0,5 мг/мл, 2 мл. Оценить тяжесть через 15-20 минут. Дексаметазона фосфат 0,5-1,0 мг/кг в/м. Форма выпуска: ампулы 1 и 2 мл (4 мг/мл).Стенозирующий ларинготрахеит 3-4 степеней
Обеспечить доступ к периферической вене.
Будесонид (пульмикорт) ингаляционно через небулайзер 1-2 мг + 2 мл физ. р-ра дважды через 30 минут. Форма выпуска: контейнеры 0,25 и 0,5 мг/мл, 2 мл. Оценить тяжесть через 15-20 минут. Дексаметазона фосфат 1,0-2,0 мг/кг в/в струйно. Форма выпуска: ампулы 1 и 2 мл (4 мг/мл).Госпитализация
Стенозирующий ларинготрахеит 1-2 степеней
Детское инфекционное отделение (в первые 3 дня заболевания ОРВИ), боксовое отделение соматического стационара.
Стенозирующий ларинготрахеит 3-4 степеней
ОРИТ инфекционного или соматического отделения
L-адреналин 0,1% 0,5 мг/кг (не более 5 мл) + 2,5 мл физ. р-ра через небулайзер. Форма выпуска: 1 мг/мл (0,1%), по 1 мл. Адреналин рацемический – 0,5 мл 2,25% раствора + 2,5 мл физ. р-ра. Будесонид (пульмикорт) ингаляционно через небулайзер 1 мг + 2 мл физ. р-ра, 2 раза в сутки. Курс не менее 5-7 дней. При необходимости повторить ч/з 30 минут. Дексаметазона фосфат 0,5-2,0 мг/кг/сут в/м или в/в струйно в 2-3 приема. Увлажненный кислород, питьевой режим. По показаниям жаропонижающие, антигистаминные парентерально. По показаниям интубация/трахеотомия или коникотомия.7. Дайте необходимые рекомендации по диспансерному наблюдению ребенка.
Наблюдение участкового педиатра, иммунолога, ЛОР-врача; сезонная профилактика ОРВИ. Диспансерное наблюдение проводят за детьми с рецидивирующим стенозом гортани. Для выявления причин рецидивирования показаны консультации аллерголога, отоларинголога.




