Высокие темпы формирования наркомании, скорое возникновение изменений личности, раннее появление неврологических осложнений, часто опережающих сроки формирование абстинентной симптоматики, затрудняют четкое выделение отдельных стадий наркоманической зависимости. Особенностью ФПА наркомании, выделяющей ее среди других форм зависимости от психостимуляторов, является менее продолжительное и более спокойное течение наркотической интоксикации (отсутствие избыточной двигательной активности, «скачки мыслей», повышения сексуальности), высокие объемы и высокая кратность внутривенно введения наркотика, непрерывный характер наркотизации, редкость и непродолжительность терапевтических и спонтанных ремиссий. Эти факторы являются важным условием реализации патогенетических механизмов развития нейротоксических осложнений и, в целом, оформления клиники этого вида наркомании.
Психические расстройства при ФПА наркомании
Клинико-психопатологическое исследование, использование психо - диагностических шкал выявили у больных ФПА наркоманией наличие разнообразных психических нарушений. Они были представлены астеническими нарушениями, аффективными расстройствами, нарушением когнитивного функционирования, неврозоподобными расстройствами, органическим расстройством личности.
Установлено, что астенические нарушения в виде непродолжительных преходящих состояний выявляются в структуре синдрома отмены, после периодов эксцессивного злоупотребления наркотиком. Астенические расстройства в качестве стойкого симптомокомплекса появляются именно в период становления ремиссии. Наблюдаются два варианта формирования астении, что зависит от характера течения наркомании. Статистически достоверно (р<0,05) доминирует постепенное развитие астенических расстройств, появляющихся и нарастающих вслед за формированием неврологических нарушений у лиц, продолжавших наркотизацию. При втором варианте астенические расстройства развиваются подостро, после обрыва наркотизации, и в дальнейшем, нарастая, принимают стойкий характер. Степень выраженности астенических проявлений находится в прямой зависимости от тяжести неврологических нарушений (r=0,58, р<0,001) и слабо связана с длительностью наркотизации (r=0,38, р<0,005).
Интеллектуально-мнестические расстройства у больных ФПА наркоманией умеренно выражены и определяются спектром нарушений от легкого когнитивного расстройства до легкой деменции. Разнообразные неврологические и поведенческие расстройства создают впечатление более выраженных интеллектуально-мнестических нарушений, чем те, которые выявляются при исследовании когнитивного функционирования. Они находятся в прямой зависимости от длительности наркотизации (r=0,63, р<0,001) и не связаны с тяжестью двигательных расстройств. При сохранности операциональных функций когнитивная дефицитарность представлена нарушениями нейродинамических и регуляторных функций и выражается в нарушении концентрации внимания, снижении работоспособности, замедленности мышления, модально неспецифических нарушениях памяти. Нарушение регуляторных функций положительно связано с тяжестью токсической энцефалопатии (r = 0,72, p<0,001).
Когнитивные нарушения появляются достаточно рано, выявляются в период манифестации двигательных расстройств, носят стойкий характер, нарастая по выраженности на этапе становления ремиссии, и обнаруживают тенденцию к ослаблению в период ее консолидации (Рис.1). Характер нарушения когнитивных (нейродинамических и регуляторных) функций свидетельствует о поражении базальных ганглиев с нарушением фронто-стриарных связей и вторичной дисфункции фронтальной коры.
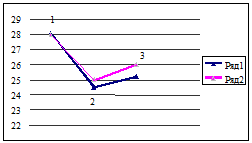
Рис.1 Показатели шкалы MMSE (ряд 1) и шкалы Jacobs (ряд 2) у больных ФПА наркоманией на стадии наркотизации (1), становления (2) и консолидации (3) ремиссии.
Аффективные расстройства при ФПА наркомании присутствуют на всех этапах течения ФПА наркомании. В периоде наркотизации они наиболее часты в структуре синдрома отмены психостимулятора и представлены эксплозивным типом аффективных расстройств (53%), тоскливыми (20%) и апатическими (27%) депрессивными состояниями. В 59% случаев они сопровождаются различными формами суицидального поведения.
Депрессивные расстройства на этапе становления ремиссии отличаются меньшей аффективной насыщенностью, чем в период наркотизации. Наряду с тревожно-тоскливыми (26%), апато-адинамическими (24%) расстройствами и дисфориями (22%) существенное место занимают недифференцированные субдепрессивные состояния (20%). Они часто возникают пароксизмально и непродолжительны в своем течении. Их тяжесть по МКБ-10 в 73 % случаев соответствует уровню легкого и в 27% - уровню умеренного депрессивного эпизода. Характерной особенностью аффективных расстройств является их малая дифференцированность, нечеткость структурного оформления. Отсутствуют характерные для эндогенных депрессий суточные колебания настроения или витализация аффекта.
В периоде консолидации ремиссии происходит достоверное уменьшение выраженности депрессивной симптоматики, уровня агрессивности. По мере отдаления от периода наркотизации отмечается видоизменение ведущего аффекта депрессивных нарушений, явная редукция так называемой «позитивной аффективности». Возрастает частота апатических, апатоабулических состояний, дисфорий с малой напряженностью аффекта, которые тесно связаны с получившим оформление органическим изменением личности.
По мере увеличения срока ремиссии депрессивные расстройства теряют связь с патологическим влечением к наркотику (r= 0,72 – на этапе становления ремиссии, r=0,28 – на этапе консолидации). Органическая природа депрессивных расстройств не вызывает сомнений и подтверждается совокупностью независимых неврологических, электрофизиологических и нейровизуализационных данных, указывающих на наличие подкорковых церебральных нарушений. Одним из патогенетических механизмов возникновения депрессии при ФПА наркомании является нарушение морфо-функциональных связей фронтальной коры и стриатума с лимбической системой. Это совпадает с мнением Mayeux R., Stern Y., Williams J. B.W. et al. (1986) о роли дефицитарности этих систем, а также сопутствующего нарушения взаимодействия между серотонинергической и дофаминергической системами в возникновении депрессивных нарушений при болезни Паркинсона.
Наблюдаются также достаточно очерченные, хотя и непродолжительные психогенные депрессивные нарушения. Стойкое течение инвалидизирующего заболевания, изменившиеся взаимоотношения с друзьями и близкими, потеря актуальных возможностей для участия в привычных развлечениях, утрата социальных и экономических перспектив составляют ядро психогенно обусловленных тоскливых переживаний. Частота психогенно обусловленных депрессивных расстройств положительно коррелирует с сенситивными и психастеническими преморбидными чертами характера (r= 0,53) и обнаруживает обратную зависимость от степени интеллектуально-мнестических нарушений (r=- 0,47), что подтверждает данные , , (1997), согласно которым при экстрапирамидной патологии выраженность депрессии часто не соответствует степени двигательных нарушений и может быть связана с преморбидными особенностями личности.
На всем протяжении ремиссии наряду с собственно психопатологической симптоматикой аффективного спектра существенное место занимает личностная патология больных.
Расстройства личности при ФПА наркомании различны в отдельные периоды развития синдрома зависимости и отражают сложную динамику формирования личностной патологии при злоупотреблении психоактивными веществами, включающими компоненты с нейротоксическими свойствами. Уже в первые месяцы систематической наркотизации происходит заострение преморбидных личностных особенностей в рамках доминирующего типа личностного реагирования. Быстро наступающая десоциализация больных, развитие морально-этического и интеллектуально-мнестического снижения, стереотипизация измененных форм эмоционального реагирования, аффективные расстройства, определяя формы поведения, нивелируют преморбидные личностные особенности. Происходит процесс психопатизации, снижение уровня личности. Формирование «наркоманической личности» протекает в сжатые сроки и регистрируется, в среднем, через 6,8±1,5 месяца от начала систематической наркотизации. Появление неврологических расстройств достаточно часто (в 20,5% случаях) опережает по времени формирование психопатизации. Постепенно симптоматика органического поражения головного мозга присоединяется к собственно «наркоманическому» личностному дефекту и, в среднем, через 8,1±2,0 месяца хронической наркотизации приобретает отчетливые клинические формы психоорганического синдрома, варианты которого представлены на рис.2.
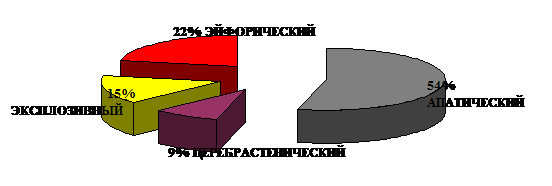
Рис.2 Варианты психоорганического синдрома при ФПА наркомании
Выраженные эмоционально-волевые нарушения по апато-абулическому, эйфорическому и эксплозивному типу, специфический характер когнитивных нарушений, доходящих до степени деменции легкой выраженности, свидетельствуют об органическом расстройстве личности. Прекращение наркотизации не является достаточным условием для прекращения поступательного развития органической личностной патологии. В период становления ремиссии продолжается нарастание проявлений органического расстройства личности, которые в дальнейшем (в периоде консолидации ремиссии) приобретают стационарный характер. Функциональная клиническая оценка расстройств личности выявляет разнообразные нарушения в аффективной, когнитивной, поведенческой сферах, системе межличностных отношений, со снижением уровня социальной адаптации больных. Среди патохарактерологических проявлений (шкала SCL-90-R) доминируют показатели, характеризующие повышенный уровень соматизации, обсессивности-компульсивности, депрессивности, интерперсональной чувствительности, враждебности, фобической тревожности.
Установлено, что психотические расстройства при ФПА наркомании относятся к редким явлениям. В период злоупотребления наркотиком они отмечаются в - 1,8% случаев, протекают в форме подострых интоксикационные психозов с галлюцинаторно-параноидной или аффективно-гебоидной симптоматикой.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 |



