Феноменология и синдромальная систематизация неврологических расстройств при ФПА наркомании
Изучение феноменологии, синдромальной структуры и динамики неврологических расстройств у больных ФПА наркоманией позволило выявить их большой полиморфизм. В период развернутых клинических проявлений в структуре неврологических нарушений статистически достоверно преобладают синдромы паркинсонизма (76,8%), постуральных расстройств (96,4%), нарушения ходьбы (93,8%), псевдобульбарный (93,8%) и дистонический синдромы (87,5), а также вегетативные нарушения (90,4%) (р<0,01). В качестве факультативных нарушений отмечаются глазодвигательная, мозжечковая и полиневропатическая симптоматика.
Гипокинезия (92,0%) является частым и ранним проявлением паркинсонического синдрома. Она не достигает тяжелых степеней выраженности, и не обнаруживает тенденции к прогрессированию. Гипокинезия сочетается с нарушением внутренней программы выполнения последовательных действий, одновременного выполнения независимых движений. Нарушения моторной инициативы преимущественно относятся к речевой сфере и меньше к инициации движений туловища и конечностей. Более чем для трети больных характерно колебание выраженности гипокинезии, спонтанно меняющейся в отдельные дни или часы.
Мышечная ригидность (76,8%) обычно бывает асимметричной, парциальной, с характерным аксиальным распределением (туловищная мускулатура и проксимальные отделы конечностей). Степень ее выраженности невелика и уступает гипокинезии и тем более постуральной неустойчивости (p<0,05). Ригидность обычно появляется отсрочено, спустя несколько месяцев после дебюта неврологической симптоматики и не оказывает существенного влияния на функциональную активность больных (r=0,27).
Дрожание (26,7%) относится к нечасто встречающейся умеренно выраженной симптоматике, мало влияющей на функциональные возможности больных (r=0,23).
Постуральная неустойчивость тесно связана с нарушениями статики и ходьбы. В 75% случаев она приводит к утрате равновесия и внезапным падениям. Характерен феномен ретропульсии. Эти расстройства возникают рано, отражают стойкие поражения нервной системы и существенно влияют на повседневную активность больных (p<0,01).
Помимо синдрома паркинсонизма с большим постоянством выявляются такие симптомы как дизартрия (93,8%), дисфагия, дисфония (14,3%) аксиальные патологические симптомы (16,1) насильственный смех и плач (12,5%), которые определяют синдром псевдобульбарных расстройств. Среди них достоверно чаще выявляется дизартрия, существенно нарушающая коммуникативно-адаптационные возможности больных.
Дистонические расстройства представлены неритмичными медленными насильственными движениями в различных частях тела, своеобразными изменениями мышечного тонуса и патологическими позами. Характерной является их асимметричность и мозаичность. Мышечная дистония, сочетаясь с постуральными нарушениями, формирует своеобразные паттерны локомоторных расстройств. Дистонические нарушения лежат в основе формирования стойких контрактур и болезненных мышечных дискинезий, появления характерного выражения лица с «дурашливой» дистонической улыбкой. Умеренно выраженные в покое, они изменяются в течение дня и могут резко усиливаться при движениях, ходьбе, психогениях. Дистонии ограничивают функциональные возможности больных, их способность к самообслуживанию, приводя к инвалидизации.
В зависимости от характера и соотношения двигательно-тонических экстрапирамидных нарушений у больных ФПА наркоманией выделены несколько синдромальных типов этих расстройств (ригидно-брадикинетический - 54,5%; гипотонико-брадикинетический - 8%; спастико-паретический - 23,2%; гипотоно-гиперкинетический - 8,9%). Различный характер повреждения нейромедиаторных систем, лежащий в их основе, подтверждается отличающимися подходами к их медикаментозной коррекции. В клинической картине спастико-паретического варианта преобладают атетоидные дискинезии и контрактуры, гипотоно-гиперкинетического – снижение мышечного тонуса и хореиформный гиперкинез.
Синдромально-топический анализ неврологических расстройств при ФПА наркомании указывает на формирование энцефалопатии со сложным комплексом экстрапирамидных расстройств, представленных паркинсоническим, псевдобульбарным, дистоническим и вегетативным синдромами, а также глазодвигательными нарушениями, что преимущественно связано с подкорковым уровнем поражения головного мозга и поражением базальных ганглиев.
Наблюдаемое у большинства больных выраженное повышение сухожильных рефлексов на ногах с расширенной зоной их вызывания вплоть до клонусов стоп и коленных чашечек формально позволяет расценивать их как синдром пирамидной недостаточности. Однако отсутствие патологических стопных знаков и иных признаков поражения центрального мотонейрона наводит на мысль об иных механизмах их формирования, что совпадает с мнением с соавт. (2000г.), обсуждающего возможность повреждения не столько пирамидных трактов, сколько нарушения функционирования ретикулоспинального пути.
Мозжечковая симптоматика при ФПА наркомании, помимо редко выявляемого интенционного компонента дрожания, может быть объяснена первичным поражением базальных ганглиев и, возможно, вторичным нарушением их связей с мозжечком.
Чувствительные расстройства при ФПА наркомании нечасты (14,2%) и относятся к разряду факультативной симптоматики. Распределение нарушений чувствительности и ее модальность указывают на полиневритические и экстралемнисковые механизмы ее развития. Поэтому случаи заболевания, протекающие с явлениями чувствительной полинейропатии, следует квалифицировать как токсическую энцефалополинейропатию.
Динамика неврологических расстройств весьма вариабельна как в дебюте, так и на последующих этапах течения заболевания. По срокам манифестации неврологических расстройств выделено три варианта дебюта:
1) острое начало – формирование развернутой картины двигательных расстройств в течение недели;
2) подострое – развитие развернутой картины двигательных расстройств в течение 2 – 4 недель;
3) постепенное начало.
Неврологические расстройства при ФПА наркомании чаще (44%) дебютируют постепенно. Острое начало (26%) обычно наблюдается при быстром прекращении наркотизации. Подострое начало (22%), как правило, характерно для больных, перенесших черепно-мозговую травму, воспаление легких, другие интеркуррентные заболевания. В 8% случаях неврологическая симптоматика дебютирует отсрочено, спустя 3 – 6 месяцев после прекращения наркотизации.
Установлено, что при остром и подостром дебюте неврологическая симптоматика в последующие несколько месяцев может незначительно регрессировать или принимает стабильный характер. При постепенном начале течение заболевания носит равномерно или неравномерно прогрессирующий характер с чередованиями нарастания, стабилизации или частичного ослабления симптоматики. В целом, симптоматика токсической энцефалопатии стабилизируется через 2 - 3 года после прекращения наркотизации. Однако, в течении заболевания могут прослеживаться периоды временного ухудшения состояния, связанные с острыми соматическими болезнями, оперативными вмешательствами, травмами, перерывами в приеме назначенной терапии.
Среди всех представленных расстройств статистически достоверное снижение выраженности обнаруживают лишь вегетативные нарушения, явления насильственного смеха/плача (p<0,05), что мало влияет на общую тяжесть токсической энцефалопатии. Отмечена возможность разнонаправленной динамики отдельных расстройств. Так, у одного и того же больного при ослаблении дизартрических расстройств может наблюдаться углубление постуральных нарушений, ухудшение походки. В отдельные дни, и даже часы, выявляется определенная флюктуация выраженности расстройств. Наибольшую тенденцию к прогрессированию имеют дискинезии с формированием поздних стабильных контрактур и постуральные нарушения.
Выявленные особенности клинической картины энцефалопатии при ФПА наркомании наряду с данными об использовании марганецсодержащего наркотика указывают на развитие тяжелых форм хронической марганцевой интоксикации. В отличие от известных стереотипов развития нейротоксических осложнений при профессиональных марганцевых интоксикациях, описанных (1957); А (1962); Rodier J. (1955); Mena I. (1979) и др., при ФПА наркомании нередко отмечается острое появление симптомов поражения ЦНС после удаления источника хронической интоксикации. Возможным объяснением этому служит модифицирующее влияние амфетаминоподобного стимулятора, до определенного периода времени сдерживающего клиническую манифестацию накапливающихся дегенеративно-дистрофических изменений. Синдромы двигательных нарушений носят стойкий характер и, в целом, определяют неврологическую составляющую тяжести токсической энцефалопатии на разных ее этапах.
Показатели нейровизуализационного и электроэнцефалографического исследований головного мозга больных ФПА наркоманией
Результаты МР-томографической визуализации позволили уточнить клинико-неврологическую характеристику первичной локализации церебральных повреждений и подтвердить важную роль марганцевого фактора в пусковых механизмах пролонгированного дегенеративного процесса ЦНС.
У больных ФПА наркоманией МР-томография головного мозга регистрирует на Т1 взвешенных изображениях симметричное усиление МР-сигнала в области базальных ганглиев (черная субстанция, бледный шар, хвостатое тело) с ясной визуализацией их размеров и конфигурации. Такая картина отражает процесс избирательного накопления марганца в структурах стрио-паллидарной системы с изменением их магнитных свойств. Описанный паттерн изменений при МРТ закономерно регистрируется как в период наркотизации, так и в течение 1 - 1,5 лет после прекращения злоупотребления наркотиком. При исследованиях проведенных в последующем периоде отмечается нормализация картины МРТ (рис.3).
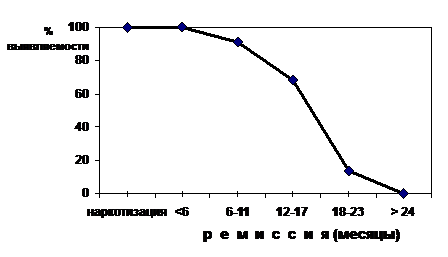
Рис. 3. Выявляемость гиперинтенсивного МР-сигнала в области базальных ганглиев у больных ФПА наркоманией.
Нарастание неврологической симптоматики может наблюдаться на фоне снижения выраженности или нормализации интенсивности сигнала от базальных ганглиев, т. е. даже в тех случаях, когда накопление марганца в базальных ганглиях перестает выявляться при МРТ благодаря его спонтанному выведению из головного мозга. Отсутствие параллелизма между динамикой клинических проявлений токсической энцефалопатии и МР-изменениями в различные периоды болезни указывает на независимый характер течения дегенеративно-дистрофического процесса, который, будучи запущен, в дальнейшем утрачивает связь с инициирующим фактором (уровнем марганца в головном мозге).

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 |



