Показатели клинического и биохимического анализов крови характеризовались вариабельностью. В 1 группе у больных с исходно измененными показателями (n=8) произошло снижение уровней лейкоцитов с 10,3![]() 0,5 до 6
0,5 до 6![]() 0,8, тыс./мл (р<0,01), палочкоядерных лейкоцитов с 6,1
0,8, тыс./мл (р<0,01), палочкоядерных лейкоцитов с 6,1![]() 0,03 до 2,1
0,03 до 2,1![]() 0,4% (р<0,01), СОЭ с 21,5
0,4% (р<0,01), СОЭ с 21,5![]() 1,8 до 12,8
1,8 до 12,8![]() 1,8 мм/ч (р<0,01), фибриногена (n=11) с 5,09
1,8 мм/ч (р<0,01), фибриногена (n=11) с 5,09![]() 0,22 до 3,62
0,22 до 3,62![]() 0,29 г/л (р<0,01), СРБ (n=11) с 1,27
0,29 г/л (р<0,01), СРБ (n=11) с 1,27![]() 0,13 до 0,19
0,13 до 0,19![]() 0,13 (р<0,001). Во 2 группе у пациентов с исходно измененными показателями (n=22) высоко достоверно снизились уровни сегментоядерных лейкоцитов с 76,5
0,13 (р<0,001). Во 2 группе у пациентов с исходно измененными показателями (n=22) высоко достоверно снизились уровни сегментоядерных лейкоцитов с 76,5![]() 1,0 до 65,8
1,0 до 65,8![]() 1,3% (р<0,001), СОЭ с 29,0
1,3% (р<0,001), СОЭ с 29,0![]() 1,8 до 16,3
1,8 до 16,3![]() 1,4 мм/ч (р<0,001), фибриногена с 5,36
1,4 мм/ч (р<0,001), фибриногена с 5,36![]() 0,14 до 3,80 г/л (р<0,001), СРБ с 1,37
0,14 до 3,80 г/л (р<0,001), СРБ с 1,37![]() 0,06 до 0,20
0,06 до 0,20![]() 0,04 (р<0,001). В 3 группе отмечена также положительная динамика лабораторных показателей активности воспаления, но степень выраженности достоверности была менее выражена в целом по группе и касалась лишь тех значений, которые были исходно изменены (n=8) – лейкоцитов с 10,6
0,04 (р<0,001). В 3 группе отмечена также положительная динамика лабораторных показателей активности воспаления, но степень выраженности достоверности была менее выражена в целом по группе и касалась лишь тех значений, которые были исходно изменены (n=8) – лейкоцитов с 10,6![]() 0,5 до 6,9
0,5 до 6,9![]() 0,6 тыс./мл (р<0,01), СОЭ с 19,9
0,6 тыс./мл (р<0,01), СОЭ с 19,9![]() 2,8 до 12,9
2,8 до 12,9![]() 1,9 мм/ч (р<0,01), фибриногена (n=11) и СРБ с 5,10
1,9 мм/ч (р<0,01), фибриногена (n=11) и СРБ с 5,10![]() 0,26 до 3,63
0,26 до 3,63![]() 0,25 г/л (р<0,01), с 1,27
0,25 г/л (р<0,01), с 1,27![]() 0,11до 0,41
0,11до 0,41![]() 0,14 (р<0,001) соответственно. В 4 группе достоверно значимой динамики в целом по группе нами получено не было. У больных с исходно измененными показателями (n=8) произошло благоприятное снижение уровней лейкоцитов с 11,0
0,14 (р<0,001) соответственно. В 4 группе достоверно значимой динамики в целом по группе нами получено не было. У больных с исходно измененными показателями (n=8) произошло благоприятное снижение уровней лейкоцитов с 11,0![]() 0,06 до 6,8
0,06 до 6,8![]() 0,8 тыс./мл (р<0,01), СОЭ с 21,4
0,8 тыс./мл (р<0,01), СОЭ с 21,4![]() 2,1 до 13,8
2,1 до 13,8![]() 1,9 мм/ч (р<0,01), а также фибриногена и СРБ (n=11) с 5,13
1,9 мм/ч (р<0,01), а также фибриногена и СРБ (n=11) с 5,13![]() 0,21 до 3,67
0,21 до 3,67![]() 0,27 г/л (р<0,01) и с 1,27
0,27 г/л (р<0,01) и с 1,27![]() 0,13 до 0,21
0,13 до 0,21![]() 0,11 (р<0,001). В 5 группе, в целом произошли высоко достоверные изменения всех анализируемых показателей, но наиболее выраженными они были у пациентов с исходно измененным значением, а именно (n=8) лейкоциты снизились с 9,8
0,11 (р<0,001). В 5 группе, в целом произошли высоко достоверные изменения всех анализируемых показателей, но наиболее выраженными они были у пациентов с исходно измененным значением, а именно (n=8) лейкоциты снизились с 9,8![]() 0,3 до 5,6
0,3 до 5,6![]() 0,5 тыс./мл (р<0,001), СОЭ с 25,5
0,5 тыс./мл (р<0,001), СОЭ с 25,5![]() 1,8 до 15,8
1,8 до 15,8![]() 1,8 мм/ч (р<0,001), СРБ (n=11) с 1,83
1,8 мм/ч (р<0,001), СРБ (n=11) с 1,83![]() 0,18 до 0 (р<0,001). В целом по 6 группе отмечалась положительная направленность нормализации показателей активности воспаления, но достоверно значимой динамики нами получено не было, а у больных с исходно измененными показателями (n=8) она заключалась в снижении исходно высоких значений лейкоцитов с 10,6
0,18 до 0 (р<0,001). В целом по 6 группе отмечалась положительная направленность нормализации показателей активности воспаления, но достоверно значимой динамики нами получено не было, а у больных с исходно измененными показателями (n=8) она заключалась в снижении исходно высоких значений лейкоцитов с 10,6![]() 0,04 до 6,4
0,04 до 6,4![]() 0,8 тыс./мл (р<0,01), палочкоядерных лейкоцитов с 6,2
0,8 тыс./мл (р<0,01), палочкоядерных лейкоцитов с 6,2![]() 0,6 до 2,0
0,6 до 2,0![]() 0,4% (р<0,001), эозинофильных лейкоцитов с 6,5
0,4% (р<0,001), эозинофильных лейкоцитов с 6,5![]() 0,7 до 2,8
0,7 до 2,8![]() 0,8% (р<0,001), СОЭ с 23,2
0,8% (р<0,001), СОЭ с 23,2![]() 1,8 до 15,7
1,8 до 15,7![]() 1,3 мм/ч (р<0,01), фибриногена с 4,50
1,3 мм/ч (р<0,01), фибриногена с 4,50![]() 0,10 до 3,72
0,10 до 3,72![]() 0,16 г/л (р<0,01), СРБ с 1,33
0,16 г/л (р<0,01), СРБ с 1,33![]() 0,12 до 0,22
0,12 до 0,22![]() 0,12 (р<0,001). В 7 группе достоверно значимые значения отмечены у больных с исходно измененными показателями (n=8), а именно снижение уровней лейкоцитов с 9,2
0,12 (р<0,001). В 7 группе достоверно значимые значения отмечены у больных с исходно измененными показателями (n=8), а именно снижение уровней лейкоцитов с 9,2![]() 0,1 до 7,0 = 0,8 тыс./мл (р<0,05), палочкоядерных лейкоцитов с 9,0
0,1 до 7,0 = 0,8 тыс./мл (р<0,05), палочкоядерных лейкоцитов с 9,0![]() 01,6 до 2,0
01,6 до 2,0![]() 0,4% (р<0,001), эозинофильных лейкоцитов с 6,4
0,4% (р<0,001), эозинофильных лейкоцитов с 6,4![]() 0,6 до 1,9
0,6 до 1,9![]() 1,0% (р<0,01), СОЭ с 23,6
1,0% (р<0,01), СОЭ с 23,6![]() 1,8 до 15,8
1,8 до 15,8![]() 2,0 мм/ч (р<0,01), фибриногена (n=12) с 4,71
2,0 мм/ч (р<0,01), фибриногена (n=12) с 4,71![]() 0,018 до 3,69
0,018 до 3,69![]() 0,29 г/л (р<0,01).
0,29 г/л (р<0,01).
После курса лечения в контрольной группе у пациентов с исходно измененными показателями произошли достоверные изменения (n=7) уровней лейкоцитов (р<0,001), палочкоядерных и сегментоядерных лейкоцитов (р<0,01), СОЭ (р<0,05), фибриногена (р<0,001), СРБ (р<0,01). По нашему мнению, такая динамика достигнута в основном за счет 2(7,1%) пациентов, начинавших лечение в период обострения и получивших короткий курс антибактериальной терапии.
Изменения показателей воспаления по анализу мокроты в наименьшей степени были выражены в контрольной группе, наибольшая положительная динамика по данному показателю зарегистрирована в 7 группе, хотя максимальное снижение уровня лейкоцитов отмечено в 5 группе (n=26) с 65,9![]() 4,8 до 10,6
4,8 до 10,6![]() 3,5 ед. в п/з (р<0,001), а эпителиальных клеток – в 1 группе (n=29) с 55,8
3,5 ед. в п/з (р<0,001), а эпителиальных клеток – в 1 группе (n=29) с 55,8![]() 3,2 до 17,5
3,2 до 17,5![]() 3,3 ед. в п/з (р<0,001).
3,3 ед. в п/з (р<0,001).
Суммарно можно констатировать, что противовоспалительный эффект, исходя из показателей анализа крови, был максимально выражен среди изолированных методов лечения, в группе больных получавших НТ, при комбинированном применении – ССТ и НТ, а исходя из данных показателей мокроты – при комплексном применении ССТ и ИГТ, а также при ССТ и НТ.
Противовоспалительное действие и эффект вторичной профилактики обострений могут быть связаны с обнаруженным существенных влияний факторов на иммунную систему, которое в целом можно определить как нормализующее.
Таблица 2. Динамика иммунологических показателей под влиянием лечения по группам.
Показатели | 1 группа | 2 группа | 3 группа | 4 группа | 5 группа | 6 группа | 7 группа | 8 группа |
Исходно повышенный уровень IgA, г/л | (n=16) 4,68 3,34 | (n=10) 2,56 1,68 | (n=14) 4,70 3,49 | (n=13) 4,69 3,54 | (n=6) 4,80 2,50 | (n=8) 5,57 3,00 | (n=7) 5,02 2,92 | - |
Исходно повышенный уровень IgM, г/л | (n=12) 2,74 2,36 | (n=7) 2,10 1,76 | (n=11) 2,72 2,31 | (n=10) 2,76 2,29 | (n=10) 3,48 2,04 | (n=8) 2,88 2,27 | (n=8) 3,10 2,38 | - |
Исходно повышенный уровень IgG, г/л | (n=14) 21,80 19,50 | (n=14) 14,10 10,94 | (n=12) 22,78 19,26 | (n=11) 21,87 19,41 | (n=5) 16,42 12,36 | (n=10) 28,83 20,79 | (n=6) 24,92 16,50 | - |
Исходно повышенный уровень ЦИК | (n=8) 60,75 53,34 | (n=14) 60,75 40,5 | (n=6) 62,52 52,44 | (n=8) 61,13 52,84 | (n=9) 66,44 41,44 | (n=15) 61,87 40,47 | (n=13) 72,85 46,15 | (n=8) 64,12+2,13 47,62+23,0 |
Кортизол нмоль/л | (n=34) 413,7 356,5 | (n=36) 425,2 401,9 | (n=28) 428,6 412,6 | (n=26) 419,2 359,9 | (n=27) 468,4 305,0 | (n=26) 470,9 373,4 | (n=26) 463,6 384,8 | - |
Тм/Ту | (n=34) 1,37 1,02 | (n=34) 1,45 1,62 | (n=31) 1,33 0,94 | (n=28) 1,26 1,13 | (n=27) 1,28 0,99 | (n=26) 1,25 0,92 | (n=26) 1,12 1,11 | - |
Примечание: уровень достоверности отличия показателей при р<0,05 в таблице обозначен значком * , при р<0,01 – значком ** , при р<0,001 – значком *** . В ячейке: верхний показатель – «До лечения», нижний – «После лечения».
В таблице 2 представлены данные только достоверно значимой динамики основных иммунологических показателей. В целом, анализируя влияние различных методик на состояние иммунной системы больных ХОБЛ, можно констатировать отрицательную тенденцию в контрольной группе, умеренно выраженную положительную тенденцию во 2 группе (в основном влияние на клеточное звено иммунитета) и в 4 группах и весьма выраженную положительную тенденцию в 1, 3, 5, и в 6 группах. Максимально выраженное влияние на иммунологические показатели отмечено при изолированном применении ССВ, а при комплексном лечении ССТ и ССВ, а также ССТ и НТ.
При оценке ФВД во всех основных группах отмечена положительная динамика спирометрических показателей. Динамика показателей в 1 группе: ЖЕЛ – с 75,5![]() 2,1 до 81,5
2,1 до 81,5![]() 1,6% (p<0,05); ФЖЕЛ с 73,7
1,6% (p<0,05); ФЖЕЛ с 73,7![]() 2,2 до 79,5
2,2 до 79,5![]() 2,0% (p<0,05); ОФВ1 с 67,6
2,0% (p<0,05); ОФВ1 с 67,6![]() 1,3 до 75,0
1,3 до 75,0![]() 1,6% (p<0,001); ОФВ1/ФЖЕЛ с 67,9
1,6% (p<0,001); ОФВ1/ФЖЕЛ с 67,9![]() 2,0 до 73,5
2,0 до 73,5![]() 2,0% (p<0,05). Во 2 группе выявлен опережающий прирост ФЖЕЛ с 71,2
2,0% (p<0,05). Во 2 группе выявлен опережающий прирост ФЖЕЛ с 71,2![]() 0,9 до 79,5
0,9 до 79,5![]() 2,0% (p<0,05). В 7 группе прирост ОФВ1 был максимальным с 66,9
2,0% (p<0,05). В 7 группе прирост ОФВ1 был максимальным с 66,9![]() 1,5 до 76,2
1,5 до 76,2![]() 1,9% (p<0,01). Наиболее выраженная положительная динамика спирометрических показателей была зарегистрирована в 5 группе (ССТ и НТ) и заключалась в увеличении ЖЕЛ с 69,3
1,9% (p<0,01). Наиболее выраженная положительная динамика спирометрических показателей была зарегистрирована в 5 группе (ССТ и НТ) и заключалась в увеличении ЖЕЛ с 69,3![]() 1,9 до 78,7
1,9 до 78,7![]() 2,2% (p<0,05); ФЖЕЛ с 67,4
2,2% (p<0,05); ФЖЕЛ с 67,4![]() 1,6 до 73,1
1,6 до 73,1![]() 1,8% (p<0,05); ОФВ1 с 64,2
1,8% (p<0,05); ОФВ1 с 64,2![]() 1,7 до 71,5
1,7 до 71,5![]() 1,9% (p<0,01); ОФВ1/ФЖЕЛ с 65,4
1,9% (p<0,01); ОФВ1/ФЖЕЛ с 65,4![]() 1,8 до 70,6
1,8 до 70,6![]() 1,3% (p<0,05). Минимальная динамика отмечена в 3 (ССВ) и в 6 (ССТ и ССВ) группах, а также в 8 (контрольной) группе.
1,3% (p<0,05). Минимальная динамика отмечена в 3 (ССВ) и в 6 (ССТ и ССВ) группах, а также в 8 (контрольной) группе.
При изучении показателей центральной гемодинамики во всех группах отмечалась тенденция к преобразованию в эукинетический тип кровообращения, за исключением контрольной группы, в которой при исходном гипокинетическом варианте существенной динамики показателей не отмечено. Была установлена наиболее выраженная коррекция независимо от исходных нарушений при применении комплекса – ССТ и НТ, при гиперкинетическом типе гемоциркуляции – комплекс ССТ и ССВ, при гипокинетическом типе – среди изолированных методов лечения ИГТ и комплекс ССТ и ИГТ. На рисунке 2 представлены данные показателей центральной гемодинамики у больных ХОБЛ под влиянием различных методов лечения в %.
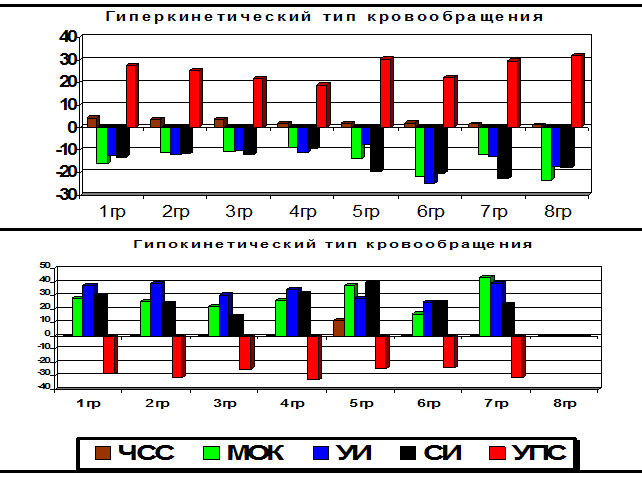 |
Рис.2. Динамика показателей центральной гемодинамики у больных ХОБЛ под влиянием различных методов медицинской реабилитации в %.
Суммируя результаты данных динамики показателей представленных на рисунке 2, можно сделать заключение, что наиболее эффективен, с точки зрения влияния на показатели центральной гемодинамики, оказался комплекс ССТ и НТ. Влияние изолированной НТ, а также комплекса ССТ и ИГТ на динамику показателей центральной гемодинамики было сравнимо по выраженности. При исходном гипокинетическом варианте в контрольной группе динамика отсутствовала.
Прирост мощности физической нагрузки был наиболее выраженным при комбинации ССТ и НТ (в среднем на 69,5%) с 32,5![]() 2,5 до 55,1
2,5 до 55,1![]() 3,7 Вт (p<0,001), при этом объем выполненной работы увеличился (в среднем на 22,1%) с 1364,2
3,7 Вт (p<0,001), при этом объем выполненной работы увеличился (в среднем на 22,1%) с 1364,2![]() 72,4 до 1665,4
72,4 до 1665,4![]() 83,2 кг*м (p<0,05), что привело к существенному приросту расстояния (в среднем на 25,2% или на 80,9 м), проходимого больными при выполнении 6-минутной шаговой пробы. Эти данные превышают таковые при изолированном применении факторов. При использовании комбинации ССТ и ССВ отмечен максимальный прирост объема выполняемой нагрузки с 1026,4
83,2 кг*м (p<0,05), что привело к существенному приросту расстояния (в среднем на 25,2% или на 80,9 м), проходимого больными при выполнении 6-минутной шаговой пробы. Эти данные превышают таковые при изолированном применении факторов. При использовании комбинации ССТ и ССВ отмечен максимальный прирост объема выполняемой нагрузки с 1026,4![]() 80,1 до 1342,5
80,1 до 1342,5![]() 98,4 кг*м (p<0,01), что привело к существенному приросту расстояния (в среднем на 23,5% или на 83,3 м), проходимого больными при выполнении функциональной 6-минутной шаговой пробы. Использование комбинации ССТ и ИГТ, по нашему мнению, за счет выраженного влияния на показатели центральной гемодинамики, позволило (более чем на 30%) увеличить проходимое за 6 минут расстояние. В контрольной группе существенной динамики по данным показателям достигнуто не было.
98,4 кг*м (p<0,01), что привело к существенному приросту расстояния (в среднем на 23,5% или на 83,3 м), проходимого больными при выполнении функциональной 6-минутной шаговой пробы. Использование комбинации ССТ и ИГТ, по нашему мнению, за счет выраженного влияния на показатели центральной гемодинамики, позволило (более чем на 30%) увеличить проходимое за 6 минут расстояние. В контрольной группе существенной динамики по данным показателям достигнуто не было.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 |




