Большое значение для формирования стойкой ремиссии при синдроме Веста имело своевременное проведение гормонотерапии с последующим длительным приемом антиконвульсантов. При назначении гормонотерапии достоверно реже наблюдалась эволюция в фокальные формы эпилепсии и, соответственно, реже – нарушения психомоторного развития. Можно предполагать, что терапия препаратом синактен депо в дебюте синдрома Веста была не только эффективна по отношению к инфантильным спазмам, но и оказывала протективное воздействие на процесс постнатального формирования нервной системы у детей первого года жизни.
В настоящее время из наблюдаемой группы детей с синдромом Веста только 4 (13,3%) ребенка, находящиеся в длительной клинической ремиссии, не получают антиконвульсанты, 7 (23,33%) пациентов находятся на монотерапии препаратами вальпроевой кислоты, 19 (63,33%) - на политерапии, в виде сочетания вальпроевой кислоты с топираматом, ламикталом, вигабатрином, кеппрой, суксилепом и барбитуратами.
Полученные результаты показали, что на исход синдрома Веста наряду с рано начатой гормонотерапией и последующим длительным приемом современных антиконвульсантов, влияют такие факторы, как этиология и характер нарушений биоэлектрической активности головного мозга. Криптогенные формы с типичной гипсаритмией на электроэнцефалограмме, а также симптоматические формы с минимальным поражением центральной нервной системы и легкими неврологическими нарушениями имеют более благоприятный прогноз.
Второй по частоте встречаемости синдром среди эпилептических энцефалопатий - электрический эпилептический статус в фазу медленного сна, который был диагностирован у 11 больных, что составило 21,74% случаев всех эпилептических энцефалопатий и 1,13% случаев среди всех эпилепсий и эпилептических синдромов у детей и подростков до 18 лет. По полу преобладали мальчики (54,54%) в сравнении с девочками (45,46%). Дебют заболевания отмечался от 2 до 6 лет (средний возраст дебюта составил 4,,8±1,6 г.) В структуре эпилептических приступов преобладали фокальные моторные (36,36%), в 27,27% случаев фокальные приступы сочетались с вторично-генерализованными, в 9,10% случаев отмечались только ночные вторично-генерализованные приступы с развитием эпилептических статусов. Интересно отметить, что у 27,27% больных приступов не было. Различия были статистически незначимы (р>0,005) У всех детей отмечалась задержка психо-речевого развития, только у 2-х детей была легкая степень задержки; у 4-х (36,36%) выявлены аутистикоподобные нарушения; у 3-х пациентов (27,27%) – моторная алалия, у 1 (9,10%) – сенсорная афазия. Этиологическими факторами электрического эпилептического статуса в фазу медленного сна в 18,18% случаев явилось атипичное течение роландической эпилепсии с развитием синдрома псевдоленнокса; в 36,36% случаев - врождённые аномалии развития головного мозга, такие как пахигирия лобно-височной области, кортикальная дисплазия височно-теменной области, киста височной области, гетеротопия затылочной коры; в 45,46% случаев развился идиопатический электрический эпилептический статус (таблица 37). Диагноз был подтверждён после проведения электроэнцефалографии с видеомониторированием во время сна, был отмечен электрический эпилептический статус в виде продолженной пик-волновой активности, занимающей от 70 до 80% фазы медленного сна.
В лечении у 81,82% (9) больных применялась политерапия – сочетание вальпроатов в средней дозе 30 мг/кг с этосуксимидом (суксилепом) в дозе 20 мг/кг веса в сутки или топирамата в дозе 3-5 мг/кг в сутки с суксилепом, у 18,18% (2) больных применялась кеппра (леветирацетам) в дозе 30 мг/кг в сутки.
В исходе заболевания у 75% (6) больных из 8 имеющих приступы отмечалась полная ремиссия приступов, у 25% (2) больных - снижение приступов на 50%. У всех больных сохранялись когнитивные и речевые нарушения, выявленные при консультации психиатра и логопеда с применением тестирования, которые только у одного больного с синдромом псевдоленнокса значительно регрессировали при своевременно начатой адекватной терапии.
Этиологические факторы симптоматических фокальных эпилепсий.
Среди этиологических факторов симптоматических фокальных эпилепсий отмечено статистически значимое преобладание (р<0,05) гипоксически-ишемических перинатальных поражений (26,4%); второе место занимают врождённые аномалии развития головного мозга (15,9%); 8,96% составили черепно-мозговые травмы, почти столько же (8,46%) - травматические перинатальные поражения – внутричерепные кровоизлияния. Внутриутробные и другие инфекционные поражения головного мозга составили по 6,22%; гидроцефалии встречались в 3,73%; сосудистая патология - в 2,24% случаев. Меньше частота встречаемости опухолей головного мозга (1,49%), хромосомных аномалий (1%), наследственных нейрокожных синдромов (0,75%) и врождённых ошибок метаболизма (0,5%). В 14,2% случаев этиология симптоматических фокальных эпилепсий осталась неуточнённой по различным причинам (таблица 7).
При анализе значимости этиологических факторов в генезе симптоматических эпилепсий различной локализации при всех формах, кроме теменной, отмечено преобладание гипоксически-ишемических перинатальных поражений. При теменных эпилепсиях ведущими этиологическими факторами явились врождённые аномалии развития головного мозга без статистически значимых различий в сравнении с другими факторами (р>0,05). При височных эпилепсиях на втором месте стояли черепно-мозговые травмы (16,6%), в 3,55% случаев этиологическим фактором височных эпилепсий явился мезиальный темпоральный склероз. Отмечено статистически значимое преобладание постнатальных гипоксически-ишемических поражений головного мозга среди городского населения (р=0,01); также чаще, со статистически значимой разницей (р=0,002), этиология эпилепсий оставалась неуточнённой среди сельского населения в сравнении с городским (20,42% и 9,39% соответственно). При сравнительном анализе этиологических факторов симптоматических фокальных эпилепсий среди детского и подросткового населения отмечено статистически значимое преобладание гипоксически-ишемических перинатальных поражений в детском возрасте (р=0,001), черепно-мозговых травм (р=0,001), мезиального темпорального склероза (р=0,03) и инфекционных поражений головного мозга среди подростков (р=0,001).
Таблица 7
Частота встречаемости различных этиологических факторов симптоматических фокальных эпилепсий (абс., %)
Этиологический фактор | Количество больных | 95% доверительный интервал | ||
Абс. (n=402) | % | Нижняя граница | Верхняя граница | |
Перинатальные гипоксически-ишемические поражения | 106 | 26,40* | 22,00 | 30,70 |
Перинатальные внутричерепные кровоизлияния | 34 | 8,46 | 5,90 | 11,40 |
Внутриутробные инфекции | 25 | 6,22 | 4,10 | 8,80 |
Гидроцефалии | 15 | 3,73 | 2,10 | 5,80 |
Черепно-мозговые травмы | 36 | 8,96 | 6,40 | 11,90 |
Мезиальный темпоральный склероз | 6 | 1,49 | 0,50 | 2,90 |
Инфекции ЦНС | 25 | 6,22 | 4,10 | 8,80 |
Опухоли головного мозга | 6 | 1,49 | 0,50 | 2,90 |
Врождённые аномалии развития головного мозга | 64 | 15,90^ | 12,50 | 19,70 |
Постнатальные гипоксически-ишемические повреждения мозга | 10 | 2,49 | 1,20 | 4,20 |
Хромосомные аномалии | 4 | 1,00 | 0,30 | 2,20 |
Наследственные нейрокожные синдромы | 3 | 0,75 | 0,10 | 1,80 |
Врожденные ошибки метаболизма | 2 | 0,50 | 0,00 | 1,40 |
Сосудистая патология | 9 | 2,24 | 1,00 | 3,90 |
Этиология не уточнена | 57 | 14,20 | 10,90 | 17,80 |
Примечания: * - статистически значимая разница между гипоксически-ишемическими перинатальными поражениями и другими этиологическими факторами (р<0,05), ^ - статистически значимая разница между врожденными аномалиями развития головного мозга и другими этиологическими факторами (р<0,05).
Характеристика типов приступов среди детского и подросткового населения.
Преобладающим типом приступов среди детского и подросткового населения были фокальные моторные (49,80%) и вторично-генерализованные (39,50%); фокальные сенсорные приступы отмечались в 16,70% случаев, во всех случаях отмечена статистически значимая разница (р<0,05) (рисунок 3). У одного больного в зависимости от формы эпилепсии и эпилептического синдрома могло быть от 1 до 4 типов приступов.
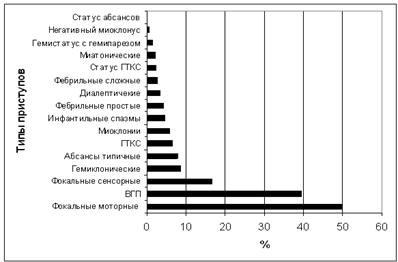

Рис. 3. Частота встречаемости различных типов приступов
Примечание: ГТКС – генерализованные тонико-клонические приступы, ВГП – вторично-генерализованные приступы
При сравнении по возрастным группам фокальные моторные приступы чаще встречались в 0-4 года со статистически значимой разницей при сравнении с группой 10-14 лет (р=0,007), в 5-9 лет в сравнении с группой 10-14 лет (р=0,002), а в группе 15-17 лет в сравнении с возрастом 10-14 лет (р=0,024). Фокальные сенсорные приступы в возрастной группе 0-4 года встречались достоверно реже в сравнении с группами 5-9, 10-14 и 15-17 лет (р=0,0001), чаще всего этот тип приступов наблюдался в возрасте 5-9 лет. Самая большая частота встречаемости вторично-генерализованных приступов отмечена в 10-14 лет, но статистически значимая разница отмечена только в сравнении с группой 0-4 года. Статистически значимое преобладание генерализованных тонико-клонических приступов в возрастной группе 10-14 лет отмечено в сравнении с возрастной группой 0-4 года (р=0,004) и 15-17 лет (р=0,0001) и в возрастной группе 5-9 лет в сравнении с возрастной группой 15-17 лет (р=0,006). Типичные абсансы встречаются только с 2-х летнего возраста, чаще встречались в возрастной группе 5-9 лет, однако, статистически значимая разница была отмечена только при сравнении с возрастом 0-4 года (р=0,005). Миоклонические приступы преобладали в возрасте 0-4 года и 10-14 лет, но статистически значимая разница отмечалась при сравнении возрастных групп 10-14 и 5-9 лет (р=0,024). Миатонические приступы преобладали в возрасте 0-4 года со статистически значимой разницей в сравнении с возрастом 5-9 лет (р=0,037). Гемиклонии встречались чаще в группе 0-4 года со статистически значимой разницей в сравнении с возрастной группой 15-17 лет (р=0,002) и в 5-9 лет в сравнении с группой 15-17 лет (р=0,016). Статус абсансов был отмечен только у одного больного в возрастной группе 0-4 года. Эпилептические спазмы являются возраст - зависимыми приступами и встречаются только у детей первого года жизни (рисунок 4).

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 |



