39 больным группы №2 проведено УЗИ ЧО. Выявлено, что в 15 из 20 случаев при ОА визуализировался воспаленный ЧО, а в 5 случаях признаков ОА выявлено не было (в 1 случае при катаральном ОА УЗИ ЧО не выполнялось по объективным причинам). Напротив, при КК в двух случаях из 19 метод показал ложноположительный результат, а еще в 5 был визуализирован нормальный ЧО. В остальных 12 случаях при КК ЧО обнаружить не удалось (р = 0,014). Характеристики метода: чувствительность – 88,9%, специфичность – 77,3%, общая точность – 82,5%, ложноотрицательный ответ – 22,7%, ложноположительный – 11,1%, положительная предсказанная ценность – 76,2%. При значении ИОА 14 баллов (ложноотрицательный результат по «ШОА») на УЗИ ЧО выявлены прямые признаки ОА, что не оставило сомнений в наличии у больного деструктивного ОА еще на предоперационном этапе. При ложных результатах УЗИ ЧО во всех случаях ИОА показывал правильные значения, то есть наличие либо отсутствие ОА.
Полученные результаты были сопоставлены с данными диагностики и лечения в контрольной группе (№ 3) – у военнослужащих, оперированных в другом хирургическом отделении военного госпиталя в 2012 г. У этих больных использовалась традиционная диагностика ОА. У 17 больных (50,0%) диагностирована катаральная форма ОА, у 17 (50,0%) – деструктивная. Ретроспективно произведен подсчет ИОА по «ШПОА», так как концентрация СРБ у этих больных не определялась, равно, как и не выполнялось УЗИ ЧО. ИОА в значениях «ОА маловероятен» получен не был. У 19 больных ИОА показал значение «ОА вероятен» (5 – Д, 14 –К). ИОА в значениях «у больного ОА» зафиксирован в 15 случаях ( 12 – Д, 3 – К). В 9 случаях при К ОА при гистологическом исследовании выявлено катаральное воспаление ЧО против заключения о флегмонозном аппендиците интраоперационно. Только у трех больных с К ОА проводилось кратковременное динамическое наблюдение. Остальные оперированы в пределах двух часов с момента поступления. Следовательно, можно предположить, что в 14 исследуемых случаях агрессивная хирургическая тактика привела к выполнению «необоснованной» аппендэктомии, либо пациенты нуждались в более длительном, активном наблюдении.
В основной группе из 21 оперированного больного только в 1 случае зафиксировано катаральное воспаление ЧО. Напротив, в контрольной группе таких случаев было 17 из 34 (р = 0,014). Таким образом, при внедрении разработанного лечебно-диагностического алгоритма удалось значительно снизить (на 31,5%) долю катаральной формы ОА (по сравнению с группой №1) – с 36,2 до 4,7%. У больных основной группы (№ 2) лечебно-диагностический поиск характеризовался более взвешенным и менее агрессивным подходом, динамическое наблюдение проводилось ежечасно. Постулат о том, что невозможность в течение 4-6 часов исключить диагноз ОА диктует необходимость ранней операции либо выполнения лапароскопии, категорично не соблюдался. Это подтверждает субъективность традиционной диагностики ОА.
Сформулирован лечебно-диагностический алгоритм, который представлен на рис. 2. Создана компьютерная программа, облегчающая работу врача для подсчета ИОА. После введения данных программа в отдельном окне отображает рекомендуемую хирургическую тактику. Значения ИОА и рекомендуемую хирургическую тактику можно вывести в печать для приобщения к истории болезни.
Апробация алгоритма проведена в ГБУЗ НО «Городская клиническая больница № 40» г. Нижний Новгород. Одному из старших дежурных хирургов было предложено опробовать шкалы при определении хирургической тактики у больных с ОА. При этом рекомендовано использовать максимально выжидательную тактику в случаях сомнений в диагнозе («ОА вероятен»). К сожалению, в лечебном учреждении прицельное УЗИ ЧО не выполнялось. Подсчет ИОА производился по обеим шкалам. Проведено непосредственное исследование у 30 больных, поступивших в периоды дежурства хирурга в октябре 2012 г. – январе 2013 г.
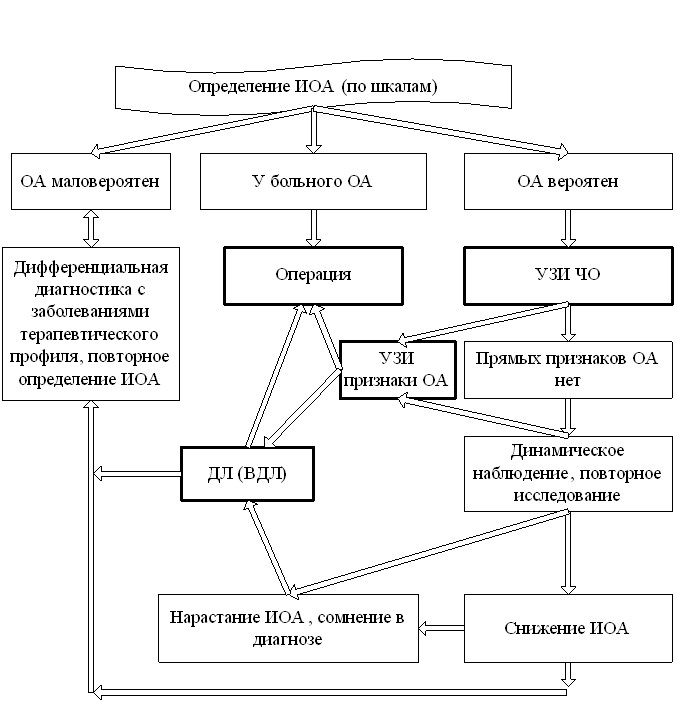
Рис. 2. Лечебно-диагностический алгоритм при остром аппендиците.
Мужчин было 17 (56,7%), женщин – 13 (43,3%). Средний возраст составил 32 года ±13 лет (М±у). Все пациенты оперированы, у 6 из них диагностирован К ОА (20,0%), а у 24 – Д ОА (80,0%). А: флегмонозный аппендицит – у 22 больных (91,7%), гангренозный – у 2 (8,3%). Послеоперационных осложнений и летальных исходов не было. Достоверного различия в сравнении с основной группой по средним значениям ИОА (р=0,7) и по частоте Д ОА (р=0,34) не выявлено.
ИОА у 6 больных с К ОА по «ШПОА» в двух случаях был в пределах значений «ОА вероятен», а по «ШОА» – в 5 случаях «ОА маловероятен», в одном случае «ОА вероятен». Трем больным с К ОА выполнена лапароскопическая аппендэктомия, трем – традиционная. По всей видимости, можно было избежать этих аппендэктомий, по крайней мере после диагностической лапароскопии.
В подгруппе Д проводилось продленное динамическое наблюдение у всех больных. При принятии окончательного решения о проведении операции не было ни одного случая ошибки II рода по обеим шкалам. Имел место один случай распределения ИОА в значениях «ОА вероятен», в остальных 23 случаях ИОА был в значениях «у больного ОА». Ни один пациент не взят в операционную в пределах двух часов с момента поступления. У 9 человек время динамического наблюдения составило от 7 до 22 часов. При этом осложнений не зафиксировано. Всем этим пациентам проводилось активное динамическое наблюдение, и только при нарастании ИОА больные были взяты в операционную с высокой долей уверенности в наличии деструктивного ОА.
В 9 случаях при поступлении ИОА по «ШПОА» были в пределах значений «ОА вероятен», а по «ШОА»: в двух – «ОА вероятен», а в 4-х – «ОА маловероятен» (17, 17, 22, 22 балла). Учитывая, что при апробации зафиксированы 4 реальных случая ИОА по «ШОА» в значениях «ОА маловероятен» в момент поступления больных (все при К ОА), возникла необходимость расширения интервалов ИОА для «ОА вероятен» с 25-29 до 17-29 баллов.
Таким образом, апробация диагностических шкал и лечебно-диагностического алгоритма прошла успешно. Шкалы хорошо зарекомендовали себя в работе, показали свою универсальность.
В итоге разработан принципиально новый лечебно-диагностический алгоритм, основанный на определении ИОА по диагностическим шкалам. Алгоритм компьютеризирован. Реализация разработанного лечебно-диагностического алгоритма привела к значительному снижению (на 27,9%) частоты катаральной формы ОА по сравнению с ретроспективной группой (р=0,009). Универсальность и доступность диагностических шкал позволяют рекомендовать их широкое применение, что подтверждено при апробации результатов исследования в муниципальном лечебном учреждении.
В заключении следует отметить, что наиболее частой ошибкой, определяющей в значительной степени состояние здоровья и боеспособность пациентов, оперированных по поводу ОА, является «необоснованная» аппендэктомия с послеоперационными последствиями. Внедрение интегральной объективной системы диагностики ОА позволяет достоверно улучшить результаты диагностики и лечения, снизить частоту «необоснованных» аппендэктомий.
Выводы
Эффективность традиционной диагностики острого аппендицита у военнослужащих низкая, при этом между катаральной и деструктивной формами острого аппендицита нет достоверных различий в частоте проявления клинических признаков (р > 0,05). Универсальные системы объективной диагностики острого аппендицита повышают ее точность с частотой ошибок 13% для «ШПОА» и 1% для «ШОА». Интегрирование в систему диагностики определения концентрации С-реактивного белка позволило повысить общую точность диагностики острого аппендицита на 9,7% (97,5% по «ШОА» против 87,8% по «ШПОА»). Разработанный лечебно-диагностический алгоритм при остром аппендиците позволяет сформулировать дифференцированные показания к применению дополнительных методов исследования, снизить частоту «необоснованных» аппендэктомий. Внедрение диагностической модели у военнослужащих позволило снизить частоту операций при катаральной форме острого аппендицита с 32,6 до 4,7% (р=0,009).Практические рекомендации
При диагностике острого аппендицита (ОА) у военнослужащих, проходящих военную службу по призыву (особенно у новобранцев), рекомендуется выполнять определение концентрации С-реактивного белка полуколичественным способом и УЗИ аппендикса. Больному с подозрением на острый аппендицит хирургическую тактику предлагается определять в зависимости от величины индекса острого аппендицита (ИОА) по диагностическим шкалам («ШПОА», «ШОА»). Для улучшения точности диагностики рационально использовать «ШОА». Для облегчения подсчета ИОА целесообразно применять компьютерную программу диагностики ОА. В случае значения ИОА «ОА вероятен» показана обязательная госпитализация с активным наблюдением и выполнением УЗИ аппендикса. Если сонографические признаки ОА отсутствуют или невозможно выполнить УЗИ аппендикса, необходимо проводить динамическое наблюдение с повторным определением ИОА через каждые 2 часа. Нарастание ИОА или сохраняющееся сомнение в диагнозе являются показанием к ДЛ (ВДЛ). При ИОА в значениях «у больного ОА» целесообразно выполнить ДЛ (ВДЛ) с трансформацией в лечебную при подтверждении диагноза.Список работ, опубликованных по теме диссертации:
Касимов, опыт лапароскопических аппендэктомий в 150-коечном гарнизонном госпитале / , , // Военно-медицинский журнал. – 2011. - №. 6. - С. 25-31. Касимов, эффективности диагностики острого аппендицита у военнослужащих / , , // Медицинский альманах. – 2012. – № 1 (20). – С. 104-106. Касимов, -диагностический алгоритм при остром аппендиците / // Военно-медицинский журнал. – 2012. - № 9. – С. 68-69. Касимов, диагностика острого аппендицита / , // Современные технологии в медицине. – 2012. - № 4. – С. 112-114.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 |



