У больных ХПА наблюдались несколько более высокие уровни лейкоцитов в крови, более высокие показатели амилазы сыворотки крови и мочи, чем у пациентов с ХПБ - соответственно 6,4±0,4 и 5,8 ±0,7 тыс/мл; 70,6±8,8 и 66,4±7,2 ед/л; 442,2±114,6 и 396,2±141,2 ед/л. Подобные изменения могли свидетельствовать о несколько более высокой активности воспалительного процесса при наличии алкогольного фактора в генезе заболевания. В то же время у больных ХПБ отмечались более высокие уровни ГГТП и билирубина - соответственно 37,2±9,4 и 34,7±11,2 ед/л; 0,98±0,16 и 0,84±0,11 ед/л, что свидетельствовало о наличии тенденции к холестазу. Вместе с тем при сравнительной оценке этих показателей достоверные отличия не выявлялись (р>0,05).
Для определения внешнесекреторной недостаточности ПЖ эластазный тест проведен у 70 больных ХП. Недостаточность экзокринной функции органа (активность фекальной эластазы менее 200 мкг/г) диагностирована с помощью данного теста у,4%) пациентов. Выявить существенные различия в частоте экзокринной недостаточности ПЖ при разных этиологических формах ХП не удалось (р>0,05).
Для оценки морфологических изменений ПЖ применялись лучевые методы исследования: УЗИ брюшной полости и КТ с контрастным усилением. На основании таких исследований у большинства (147) больных диагностирована воспалительная форма хронического панкреатита (ХПВ). Фиброзно-склеротическая форма хронического панкреатита (ХПФС) была обнаружена у 70 пациентов, кальцифицирующая форма хронического панкреатита (ХПК) - у 38, а обструктивная форма хронического панкреатита (ХПО) - у 35 больных. Поскольку мы исследовали относительно однородную по характеру течения заболевания группу больных ХП, интерес представляло нахождение возможной зависимости между различными клиническими аспектами среднетяжелого течения ХП и морфологическими особенностями ПЖ (табл. 1). При анализе данных, приведенных в табл. 1, обращает на себя внимание существенное различие между более молодым возрастом больных ХПК и пожилым возрастом лиц с ХПФС (р<0,05). Отмечалась тенденция к большей продолжительности забо - левания у больных ХПФС, хотя статистически достоверных различий по данному показателю не получено (р>0,05). Несмотря на большую среднюю продолжительность анамнеза у лиц, страдающих ХПФС, диагноз им устанавливался сравнительно поздно, что связано, очевидно, с клиническими особенностями больных данной группы.
Таблица 1 Некоторые клинические особенности больных при различных морфологических формах хронического панкреатита среднетяжелого течения
|
У больных ХПА относительно часто диагностировался кальцифицирующий панкреатит, в то время как при ХПБ преобладали воспалительная и обструктивная формы заболевания. Вместе с тем статистически достоверными данными эти тенденции не подтверждаются (p>0,05).
Структурные изменения ПЖ у обследованных больных были оценены также с позиций выраженности морфологических изменений по Кембриджской классификации 1983 г. (рис. 1).
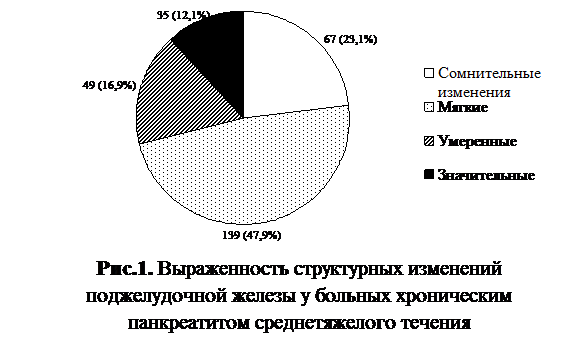
Преобладание в изучаемой группе пациентов с сомнительными и мягкими изменениями ПЖ, вероятно, связано с относительно неагрессивным течением основного заболевания, отсутствием очень тяжелых клинических случаев.
Была проанализирована выраженность кардинального клинического симптома – боли при разных морфологических формах заболевания. При анализе выраженности абдоминальной боли отмечено существенное преобладание у больных ХПФС низкого уровня боли (преимущественно 1 балл) по сравнению с больными ХПК и ХПО (р<0,05). При других же морфологических формах ХП выраженность абдоминальной боли статистически не различалась (р>0,05) (табл. 2).
Таблица 2 Степень выраженности морфологических изменений поджелудочной железы при различных этиологических формах хронического панкреатита
|
Поскольку большинство больных (205 из 290) помнили величину своей массы тела на начало заболевания, представлялось возможным оценить потерю массы тела при различных морфологических формах ХП. Наиболее выраженная тенденция к потере массы тела как по числу больных, так и по абсолютным показателям снижения массы тела отмечена при ХПФС (6,7 ± 2,1 кг), р>0,05.
Поздняя стадия заболевания (IV) достоверно чаще диагностировалась у пациентов с ХПФС (р<0,05). При данной морфологической форме ни в одном случае II стадии заболевания зарегистрировано не было.
Проведен сравнительный анализ степени экзокринной недостаточности по отдельным морфологическим формам заболевания. Согласно данным эластазного теста, экзокринная недостаточность ПЖ чаще диагностировалась у больных ХПФС (у 6 из 21 больных – 28,6%), по сравнению с больными ХПВ и ХПК (в обоих случаях у 4 из 19 больных - 21,1%), хотя статистических достоверных различий выявить не удалось (р>0,05). Частота случаев стеатореи в группе больных ХПФС (у 32 из 70 больных - 45,7%) оказалась также наибольшей, что коррелировало с относительно высокой частотой нарушения экзокринной функции ПЖ по данным эластазного теста.
В табл. 3 представлена выраженность структурных изменений ПЖ у групп обследованных пациентов с разными морфологическими формами заболевания.
Таблица 3 Степень выраженности структурных изменений поджелудочной железы у больных с разными морфологическими формами заболевания
|
У больных ХПК и ХПО при среднетяжелом течении заболевания отмечается преобладание более выраженных морфологических изменений ПЖ (умеренные и значительные). У больных же ХПВ и ХПФС доминировали менее тяжелые морфологические изменения органа (сомнительные и мягкие) (р<0,05).
Таким образом, при проведении сравнительного анализа данных клинических, лабораторных и инструментальных исследований больных со среднетяжелым течением заболевания при различных морфологических вариантах ХП показано, что пациенты с ХПФС оказались достоверно старше больных ХПК. Длительность анамнеза заболевания при ХПФС оказалась больше, но основное заболевание на догоспитальном этапе у этих больных диагностировалось позднее. Больные данной группы характеризовались менее выраженным уровнем абдоминальной боли, однако клинические и лабораторные проявления внешнесекреторной недостаточности диагностировались у них чаще. При лабораторных исследованиях у больных ХПФС наблюдалась меньшая активность воспаления. У этой группы больных преобладали относительно невыраженные морфологические изменения ПЖ. У больных ХПФС среднетяжелого течения диагностировались только III и IV стадии заболевания.
КТ брюшной полости рассматривается как неинвазивный метод исследования, позволяющий достоверно диагностировать СПЖ. При проведении КТ стеатоз железы диагностирован у 49 пациентов. Прямыми признаками СПЖ при КТ служат снижение денситометрических показателей (ниже 30 ед. Н), дольчатое строение железы с выраженными жировыми прослойками. В то же время плотность нормальной ткани ПЖ существенно выше и составляет 35-50 ед. Н. Таким образом, проведение КТ брюшной полости позволяет объективизировать диагностику СПЖ.
В табл. 4 представлены средние показатели поперечного размера и плотности паренхимы анатомических отделов ПЖ у больных СПЖ. Как видно из данных табл. 4 средние размеры ПЖ не отличались от нормальных. Денситометрические показатели во всех отделах органа оказались существенно ниже нормальных (р<0,05). При проведении корреляционного анализа Пирсона относительно денситометрических показателей в головке, теле и хвосте ПЖ получены коэффициенты корреляции, близкие к +1 ( r = +0,73 - +0, 82; р<0,05), что свидетельствует о единстве и синхронности развития стеатоза во всех отделах органа.
Таблица 4
Средние показатели поперечного размера и плотности
паренхимы анатомических отделов поджелудочной железы
Анатомический отдел | Минимальные размеры (мм) | Максимальные размеры (мм) | Средние размеры (мм) | Плотность паренхимы (ед. Н) |
Головка | 17,7 | 41 | 25,8±0,3 | 18,1±3,0 |
Тело | 7,0 | 29 | 15,4±0,6 | 19,4±2,3 |
Хвост | 8,5 | 28 | 14,9±0,5 | 19,7±2,4 |
При КТ-исследовании жировые прослойки в головке ПЖ выявлены у 10 пациентов, в теле – у 8, хвостовой части – у 10, что можно рассматривать как дополнительные критерии диагностики стеатоза органа. Наряду с вышеописанными изменениями в ходе проведения КТ у больных стеатозом наблюдалась четкость контуров органа и структурность перипанкреатической клетчатки, что указывало на отсутствие КТ-признаков выраженного воспалительного процесса в органе. Вместе с тем у 37 больных определялась неровность контуров в области головки органа, у 40 - в области тела и у 41 пациента - в области хвоста. Структура органа у 14 больных оказалась диффузно-неоднородной в области головки органа, у 13 - в области тела и у 13 пациентов - в области хвоста. У 5 больных вирсунгов проток прослеживался в области тела органа, у 3 - в области головки и у 3 - в области хвоста. У 1 пациента вирсунгов проток был расширен равномерно до 3 мм во всех отделах органа. Псевдокисты ПЖ наблюдались у 2 больных в головке и у 1 пациента в хвостовой части органа.
Из 49 больных СПЖ, наличие которого было подтверждено при КТ-исследовании, у,6%) больных выявлены ультразвуковые признаки подобных изменений органа, что свидетельствует о хорошей корреляции данных обоих методов. При УЗИ стеатоз поджелудочной железы отображается в виде неравномерного повышения эхогенности железы, сочетающегося с некоторой неотчетливостью внутренней структуры (уменьшение внутренней зернистости) и «смазанностью» контуров органа.
Обследованные больные СПЖ по половому признаку распределялись практически поровну:,0%) женщины и%) мужчин. Возраст больных колебался от 25 до 73 лет. Обращало внимание существенное различие в среднем возрасте мужчин и женщин, которое составляло 50,03±2,42 и 60,84±1,25 года соответственно (р<0,05). Более половины из наблюдавшихся нами больных СПЖ (26; 53,1%) регулярно употребляли алкоголь. Подавляющее большинство из них (22 человека) составляли мужчины. У 23 больных появлению клинических признаков характерной панкреаталгии (боли в эпигастральной области и левом подреберье, возникающие через 30-40 мин после еды) предшествовало течение ЖКБ. В данной группе преобладали женщины (19 женщин и 4 мужчин).
Для оценки особенностей клинической картины больных СПЖ проводилось их сопоставление с группой больных ХПВ. При объективном осмотре избыточная масса тела выявлялась у,8%) больных СПЖ (индекс массы тела более 25 кг/м2). Усредненный показатель ИМТ составил 28,4±0,4 кг/м2 и был достоверно выше, чем аналогичный показатель у больных ХПВ (23,8±0,5 кг/ м2 ), р<0,05.
Все обследованные больные СПЖ жаловались на абдоминальные боли. У,8%) пациентов боли локализировались в эпигастральной области, левом и правом подреберье, при этом,7%) больных указывали на её иррадиацию в спину. У всех пациентов с СПЖ боль усиливалась после еды, а у 3 – наблюдался ночной характер боли. Интенсивная боль (2 и 3 балла) у пациентов с СПЖ отмечалась достоверно реже ( только у 7 больных - 14,3%), чем у больных ХПВ (52 больных - 35,4%), р<0,05.
При сопоставлении частоты важнейших симптомов заболевания у больных СПЖ с аналогичнми симптомами при ХПВ вызывает интерес относительно редкая потеря массы тела в течение заболевания. Так, только 3 (7,7%) пациентов из 39 с СПЖ (точно помнивших динамику весав течение заболевания) отмечают потерю массы тела. В то же время, большинство больных ХПВ (помнивших точную динамику веса в течение заболевания) отмечают снижение массы тела ,4%) больных из 101) . Таким образом, потеря массы тела в ходе заболевания оказалась не характерна для больных с СПЖ (по сравнению с больными ХПВ), р<0,05. В противоположность этому частота такой жалобы, как изжога, оказалась выше (р<0,05).
При сравнении лабораторных показателей уровень амилаземии оказался достоверно выше при ХПВ - соответственно 90,2±12,2 и 70,6±3,1 ед/л (р<0,05). В то же время у больных с СПЖ выявлен достоверно более высокий уровень триглицеринемии - соответственно 169,9±14,7 и 109,9± 8,3 мг/дл, а также гликемии, соответственно, 99,3±3,0 и 90,4±2,1 мг/дл (р<0,05).
По данным эластазного теста, у больных СПЖ экзокринная недостаточность ПЖ дигностировалась у 7 (31,8%) больных из 22. При ХПВ экзокринная недостаточность органа выявлена соответственно у 4 (26,7%) пациентов из 15. Таким образом, существенной разницы между двумя группами пациентов не обнаружено (р>0,05).
После проведения подробного клинического обследования была выполнена сравнительная оценка частоты сопутствующих заболеваний у больных СПЖ и ХПВ (табл. 5).
Интерес вызывает достоверная связь СПЖ с высокой частотой гастроэзофагеальной рефлюксной болезни, стеатозом печени, гипертонической болезнью (р<0,05), а также повышенная частота у пацинтов со СПЖ сахарного диабета, ишемической болезни сердца.
Таблица 5 Сравнительная оценка частоты сопутствующих заболеваний у пациентов со стеатозом поджелудочной железы и хроническим воспалительным панкреатитом
|
Среди пациентов со СПЖ метаболический синдром диагностирован у 16 больных женского пола из 24, и у 15 из 25 - мужского пола. Таким образом, частота метаболического синдрома у пациентов мужского и женского пола с СПЖ достоверно не различалась (р>0,05). Метаболический синдром выявлялся достоверно более часто (р<0,05) у больных с СПЖ, нежели чем при ХПВ: у,2%) из 49 и у,9%) из 147 соответственно. Преобладание у пациентов таких клинических признаков, как избыточная масса тела, нарушение углеводного и жирового обмена, гипертоническая болезнь, следует признать общими проявлениями метаболического синдрома. С наличием метаболического синдрома, вероятно, связано и развитие под влиянием неблагоприятных панкреатогенных факторов (алкоголь, ЖКБ и т. д.) жировой дистрофии ПЖ. Таким образом, СПЖ представляет собой диффузный процесс развития жировой дегенерации во всех отделах ПЖ, сопровождающийся развитием умеренных абдоминальных болей и проявлением внешнесекреторной недостаточности органа. Данный процесс развивается чаще всего на фоне метаболического синдрома при минимально выраженной активности воспалительного процесса ткани ПЖ. При этом ведущими этиологическими факторами развития СПЖ выступают алкоголь и ЖКБ (рис.2).

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 |


