Гормонально-зависимые заболевания органов малого таза и молочных желез выявлены у 33,33% матерей пациенток с МКПП, в контрольной группе данная патология выявлена в 10,81% случаев (р<0,01), что указывает на наследственную предрасположенность к дисгормональным заболеваниям репродуктивной системы у девочек с МКПП.
Матери обследованных пациенток страдали экстрагенитальной патологией в 80,7%, в контрольной группе этот показатель составил 18,31% (р<0,01).
Анализ структуры экстрагенитальной патологии у матерей больных девочек показал преобладание эндокринопатий, заболеваний сердечно-сосудистой системы, ЛОР-органов и дыхательных путей, на втором месте по частоте встречаемости были ожирение и заболевания почек (рис. 3).
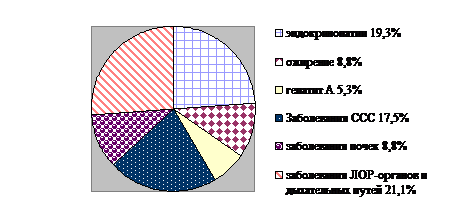
Рис. 3. Структура экстрагенитальной патологии у матерей девочек с МКПП
Особенности перинатального периода развития у обследованных девочек
Выявлена достоверно большая частота осложнений течения беременности и родов у матерей девочек с МКПП по сравнению с такими же показателями в контрольной группе (табл. 5).
Таблица 5.
Течение перинатального периода у обследованных девочек
Осложнения течения беременности и родов у матерей обследованных девочек | Основная группа n=57 | Группа сравнения n=40 | Контрольная группа n=40 | |||
абс. | % | абс. | % | абс. | % | |
Токсикоз I половины беременности | 20 | 35,09 | 21 | 52,50 | 6 | 15,00* |
Угроза прерывания беременности | 23 | 40,35 | 20 | 50,00 | 5 | 12,50* |
Анемия | 27 | 47,37 | 19 | 47,50 | 7 | 17.50* |
Гестоз | 21 | 36,84 | 16 | 40,00 | 3 | 7,50*** |
Хроническая гипоксия плода | 24 | 42,10 | 17 | 42,50 | 4 | 10,00** |
Инфекционные заболевания матерей во время беременности(ОРВИ, гепатит А, пиелонефрит) | 19 | 33,33 | 11 | 27,50 | 6 | 15,00* |
Быстрые роды | 19 | 33,33 | 15 | 37,50 | 3 | 7,50*** |
Затяжные роды | 12 | 21,05 | 8 | 20,00 | 2 | 5,00** |
Запоздалые роды | 4 | 7,02 | 6 | 15,00 | 1 | 2,50* |
Преждевременные роды | 5 | 8,77 | 5 | 12,50 | 1 | 2,50* |
Острая гипоксия плода в родах | 8 | 14,04 | 6 | 15,00 | - | - |
Обвитие пуповины вокруг шеи плода | 15 | 26,32 | 8 | 20,00 | 2 | 5,00* |
Дородовое излитие околоплодных вод | 11 | 19,30 | 9 | 22,50 | 6 | 15,00 |
ПОНРП | 3 | 5,26 | 2 | 5,00 | - | - |
Кесарево сечение | 18 | 31,58 | 11 | 27,50 | 6 | 15,00* |
Травма шейных позвонков в родах | 5 | 8,77 | 2 | 5,00 | - | - |
Ягодичное предлежание | 6 | 10,53 | 5 | 12,50 | 1 | 2,50* |
Крупный плод (> 4000 грамм) | 21 | 36,84 | 13 | 32,50 | 5 | 12,50 |
Маловесный плод (< 2500грамм) | 11 | 19,30 | 7 | 17,50 | 1 | 5,00* |
Неосложненная беременность | 8 | 14,06 | 6 | 15,00 | 19 | 47,50** |
Неосложненные роды | 7 | 12,28 | 5 | 12,50 | 21 | 52,50** |
*р<0,05
**р<0,01
***р<0,001
Выявлено, что во время беременности матери больных девочек основной группы перенесли в 33,33% случаев острые инфекционные заболевания, в 47,37% - анемию, в 35,09% - токсикоз I половины беременности, в 36,84% - гестоз. В группе сравнения указанные показатели были аналогичными (р>0,05). Хроническая внутриутробная гипоксия плода наблюдалась у 42,10% девочек основной группы и 42,50% девочек в группе сравнения (р>0,05). В контрольной группе выявлен достоверно меньший процент патологического течения беременности (р<0,01). Физиологическое течение беременности отметили 47,50% матерей здоровых девочек. Среди матерей пациенток с МКПП основной группы и группы сравнения этот показатель был в 3 раза меньше (14,06% и 15,00% соответственно, р<0,05) (табл. 5).
Средний вес при рождении детей основной группы и группы сравнения составил 3914,035±699,5г, а в контрольной группе – 3324,12±489,5г. Следовательно, выявлено преобладание крупновесных при рождении детей среди пациенток с МКПП (р<0,05).
Неосложненные роды имели место у 52,50% матерей детей контрольной группы, в то время как в основной группе этот показатель составил лишь 12,28%, а в группе сравнения – 12,50%. Среди осложнений родов преобладали: кесарево сечение (31,58% в основной группе, 27,50% в группе сравнения, 15% в контрольной группе); острая гипоксия плода (14,04% в основной группе, 15% в группе сравнения, в контрольной группе не выявлено); а также быстрые, затяжные, преждевременные роды, частота которых среди матерей больных девочек была значительно выше, чем среди опрошенных нами матерей здоровых детей. Интранатальную травму шейных позвонков получили 5 девочек основной группы (8,77%) и 2 девочки группы сравнения (5,0%), в контрольной группе данная патология не наблюдалась.
Таким образом, патологическое течение перинатального периода развития, на наш взгляд, в значительной степени негативно влияет на становление репродуктивной функции девочек и является своеобразным преморбидным фоном развития МКПП.
Особенности нейтрального и препубертатного периодов развития обследованных девочек
Выявлена высокая заболеваемость детей основной группы и группы сравнения в изучаемых периодах развития по сравнению с контрольной группой: от 0 до 7 лет экстрагенитальная патология не наблюдалась лишь у 12,28% девочек основной группы и 7,5% в группе сравнения. В контрольной группе такие дети составили 72,5% (р<0,001). В препубертатном периоде развития экстрагенитальная патология не выявлена всего у 8,77% девочек основной группы, у 7,50% - группы сравнения. Среди девочек контрольной группы этот показатель был достоверно выше и составил 47,50% (р<0,01).
Отмечена высокая частота перенесенных детских инфекций у пациенток с МКПП по сравнению с девочками контрольной группы. Так, в основной группе они составили 54,39%, в группе сравнения - 55,00%. В контрольной группе этой патологии выявлено достоверно меньше – 20,00% (р<0,05). Следовательно, высокая заболеваемость детскими инфекциями может рассматриваться как преморбидный фон для патологии репродуктивной системы и развития маточного кровотечения пубертатного периода (рис. 4).
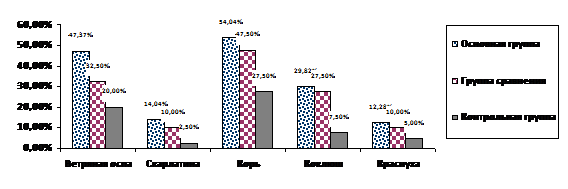 Рис. 4. Анализ заболеваемости детскими инфекциями в обследованных группах
Рис. 4. Анализ заболеваемости детскими инфекциями в обследованных группах
У пациенток с МКПП отмечен высокий инфекционный индекс (3,7±0,3), т. е. более 3 инфекций на девочку в детском возрасте. В контрольной группе этот показатель был ниже и составил 2,5±0,2.
Особенности пубертатного периода в обследованных группах
Анализ результатов изучения психоэмоционального состояния (ПЭС) девочек в группах обследования выявил высокий процент психотравмирующих ситуаций у девочек основной группы (87,6%) и группы сравнения (60,9%). Так, у 48,3% девочек с МКПП были проблемы в семье, 36,0% не справлялись с учебной нагрузкой, 16,7% имели плохие отношения со сверстниками. В контрольной группе состояние психоэмоционального напряжения выявлено лишь в 15,8% случаев (р<0,05).
Следовательно, стрессорное воздействие можно рассматривать как пусковой механизм развития кровотечения в пубертатном периоде. Абсолютное большинство пациенток с МКПП (88,3%) не соблюдало режим дня, режим питания, не выполняло общеоздоровительные мероприятия. В контрольной группе таких девочек выявлено достоверно меньше (15,00%), р<0,05.
Следовательно, отягощенная наследственность, осложнения перинатального, нейтрального и препубертатного периодов явились первичным повреждающим фактором гипоталамо-гипофизарно-яичниковой системы и неблагоприятным преморбидным фоном для возникновения маточных кровотечений пубертатного периода, а пусковым фактором возникновения кровотечения, на наш взгляд, явились инфекционные заболевания, психотравмирующие ситуации и в ряде случаев хроническая соматическая патология.
На основании вышеизложенного нами выделены основные группы факторов риска возникновения МКПП с учетом возраста девочки (схема 2).
Схема 2.
Группы факторов риска возникновения МКПП у 12-15-летних
обследованных пациенток

Обоснование методики терапии и последующей реабилитации пациенток с МКПП
Все пациентки основной группы на I этапе виду неэффективности симптоматической терапии получали гормональный гемостаз на фоне лечебно-охранительного режима, применения антианемических препаратов, витаминотерапии, физиолечения. Нами применялся дифференцированный подход к гормональной терапии МКПП, основанный на ультразвуковом заключении о состоянии эндометрия, морфотипе девочки и ее гормональном статусе. Исходя из этого, пациентки с гиперэстрогенным морфотипом и гиперплазией эндометрия (I подгруппа) получали гормональный гемостаз монофазными КОК с дозой этинилэстрадиола 30 мкг по принципу «малых и средних доз». В первые сутки назначалось до 3 таблеток препарата (по 1 таблетке через 4 часа). При прекращении кровяных выделений дозировка постепенно снижалась до 1 таблетки в сутки, длительность приема которой определялась биологическим менструальным ритмом больной и уровнем гемоглобина, но не менее 21 дня от начала гормонального гемостаза.
Пациентки с гипоэстрогенным морфотипом и гипоплазией эндометрия (II подгруппа) получали эстрогенный гемостаз (прогинова) длительностью 8 дней, а затем для обеспечения полноценной секреторной трансформации эндометрия - гестагены (дюфастон) по 10 мг 2 раза в день в течение 12-14 дней.
На II этапе лечения и реабилитации с целью дальнейшей регуляции менструальной функции пациентки основной группы I подгруппы получали в течение 3 месяцев низкодозированные КОК по стандартной схеме (1 таблетка 1 раз в день с 5 по 25 день цикла), а пациенткам II подгруппы назначались гестагены: дюфастон (по 1 таблетке 2 раза в день с 15 по 25 день менструального цикла в течение 2-3 месяцев). На фоне гормональной коррекции менструального цикла осуществлялось устранение этиологических факторов, послуживших причиной кровотечения у этих девочек, а также нормализация их психоэмоционального состояния.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 |


