III этап лечения и реабилитации, разработанный нами, был применен в отношении всех пациенток основной группы. В течение 2 лет девочки получали низкодозированные монофазные КОК по 1 таблетке в день с 5 по 25 день менструального цикла 1 раз в 3 месяца (4 раза в год). Цель предложенного метода – тренинг менструального цикла и нормализация менструальной функции, а в дальнейшем – сохранение репродуктивного потенциала девочек-подростков.
Предложенный метод обеспечивает коррекцию нейроэндокринной регуляции менструальной функции за счет получения rebaund-эффекта или эффекта восстановления после отмены препарата. На фоне приема КОК в течение месяца происходит кратковременное торможение функционирования гипоталамо-гипофизарно-яичниковой системы, отмена КОК приводит к восстановлению ее циклического функционирования, установлению регулярных менструальных циклов. Все пациентки основной группы в течение 3 лет после перенесенного МКПП находились на обязательном диспансерном наблюдении.
В группе сравнения применялся традиционный двухэтапный метод терапии МКПП. I этап - симптоматическая терапия с использованием гемостатических, утеротонических препаратов на фоне седативной и витаминотерапии, в ряде случаев при необходимости применялся гормональный гемостаз монофазными КОК с дозой этинилэстрадиола 30 мкг, длительность которого не превышала 21-30 дней.
II этап - лечение сопутствующей патологии, как вероятной причины МКПП. Пациентки группы сравнения после лечения эпизодически обращались к врачу ЖК, чаще всего при возникновении гинекологических заболеваний.
Контроль за лечебно-реабилитационными мероприятиями и оценка эффективности разработанного этапного метода лечения и реабилитации больных с МКПП в основной группе относительно группы сравнения
Характеристики менструальной функции
Сравнительный анализ показателей менструальной функции пациенток в основной группе и группе сравнения в течение 3 лет после перенесенного МКПП выявил следующее. У девочек основной группы на фоне предложенного метода лечения и реабилитации отсутствовали рецидивы маточного кровотечения, а нарушения менструального цикла в виде гиперполименореи или задержки менструаций были отмечены всего у 12,28% пациенток. У большинства девочек этой группы (87,72%) установились регулярные менструальные циклы. В группе сравнения у 32,5% пациенток в течение 3 лет после первого эпизода МКПП произошел рецидив кровотечения, нарушения менструального цикла имели место у 37,5% девочек, и лишь у 30,00% девочек установился регулярный менструальный цикл (р<0,01) (табл. 6).
Таблица 6.
Характер менструальной функции пациенток в течение 3 лет после эпизода МКПП
Характеристики менструальной функции | Год наблю-дения | Основная группа N=57 | Группа сравнения N=40 | ||
абс | % | абс | % | ||
Рецидивы МКПП | 1 год | - | - | 3 | 7,5 |
2 год | - | - | 8 | 20,0 | |
3 год | - | - | 2 | 5,0 | |
Гиперполименорея | 1 год | 2 | 3,51 | 4 | 10,0 |
2 год | - | - | 5 | 12,5 | |
3 год | - | - | 2 | 5,0 | |
Задержки менструаций | 1 год | 1 | 1,75 | 1 | 2,5 |
2 год | 3 | 5,26 | 1 | 2,5 | |
3 год | 1 | 1,75 | 2 | 5,0 | |
Регулярные менструации | 1 год | 54 | 94,74 | 32 | 80,0 |
2 год | 54 | 94,74 | 26 | 65,0 | |
3 год | 56 | 98,25 | 34 | 85,0 |
Характеристики гормонального статуса
Проводилось сравнение уровня гонадотропных и половых гормонов в сыворотке крови пациенток на фоне кровотечения и после проведенной терапии.
На фоне маточного кровотечения уровни гонадотропных и яичниковых гормонов имели схожие значения в основной группе и группе сравнения, р>0,05. Учитывая разницу в возрастных нормативах, мы разделили обследованных девочек на две подгруппы: 12-13 и 14-15 лет (табл. 7).
Таблица 7.
Уровень гонадотропных и половых гормонов у пациенток с МКПП и у здоровых девочек
Пациентки с МКПП n=97 | Здоровые девочки n=40 | |||
12-13 лет, n=45 | 14-15 лет, n=52 | 12-13 лет, n=20 | 14-15 лет, n=20 | |
ЛГ (МЕ/мл) | 8,4±1,2 | 9,3±1,3 | 3,4±1,4* | 4,7±1,3* |
ФСГ (МЕ/мл) | 2,8±1,1 | 3,4±0,9 | 2,6±1,8* | 3,0±0,9* |
Эстрадиол (нмоль/л) | 97,4±9,7 | 103,8±12,6 | 146±10,3* | 372±29,6* |
Прогестерон (нмоль/л) | 0,9±0,3 | 4,4±0,9 | 22,1±0,9* | 19,7±1,2* |
*р<0,05
После проведенного этапного лечения и реабилитации девочек основной группы по разработанной методике и группы сравнения традиционным методом мы получили следующие данные их гормонального статуса (табл. 8).
Таблица 8.
Гормональный статус пациенток с МКПП после проведенной терапии
Основная группа n=57 | Группа сравнения n=40 | Возрастные нормативы (, 2006) | ||||
14-15 лет n=26 | 16-18 лет n=31 | 14-15 лет n=19 | 16-18 лет n=21 | 14-15 лет | 16-18 лет | |
ЛГ (МЕ/мл) | 5,8±0,9 | 12,3±3,6 | 3,1±1,1* | 5,8±1,9* | 2,9-7,5 | 6,0-25,2 |
ФСГ (МЕ/мл) | 3,2±0,5 | 3,7±0,9 | 3,0±0,9* | 1,9±0,7* | 2,5-3,6 | 2,7-4,8 |
Эстрадиол (нмоль/л) | 251,7±23,9 | 289,5±29,7 | 110,8±14,8* | 176±29,8* | 154-291 | 188-335 |
Прогестерон (нмоль/л) | 17,1±2,2 | 21,6±3,1 | 5,4±0,9* | 1,7±0,5* | 15,6-24,8 | 10,5-23,2 |
*р<0,01
Обнаружено, что у девочек основной группы после лечения и реабилитации значения половых и гонадотропных гормонов находились в пределах возрастной нормы, в то время как у пациенток группы сравнения имели место отклонения от возрастных нормативов: снижение уровня ФСГ и ЛГ до нижней границы нормы, умеренная гипоэстрогения и выраженная гипопрогестеронемия. Все это способствовало сохранению неустойчивых менструальных циклов у 37,5% девочек данной группы, а в ряде случаев - возникновению рецидивов МКПП (32,5%).
Ультразвуковая картина внутренних половых органов
Об эффективности усовершенствованного метода терапии МКПП свидетельствуют результаты ультразвукового исследования гениталий пациенток основной группы по сравнению с группой сравнения (табл. 9, рис. 5).
Таблица 9.
Ультразвуковая картина состояния гениталий обследованных девочек до и после лечения
Параметр | Основная группа n=57 | Группа сравнения n=40 | Контрольная группа n=40 | |
М-эхо до лечения | Гиперплазия (м-эхо>10 мм) | 42,11% | 40,00% | 2,50%*** |
Гипоплазия (м-эхо≤6мм) | 57,89% | 60% | 97,50%** | |
М-эхо после лечения | Гиперплазия (м-эхо>10 мм) | - | 32,50%*** | |
Гипоплазия (м-эхо≤6мм) | 3,51% | 42,50%*** | ||
Структура яичников до лечения | Функциональные кисты | 21,05% | 22,50% | - |
Мультифолликулярные яичники | 22,81% | 30,00% | 20% | |
Без структурных изменений | 56,14% | 47,50% | 80%*** | |
Структура яичников после лечения | Функциональные кисты | 1,75% | 27,50%* | |
Мультифолликулярные яичники | 12,28% | 15% | ||
Без структурных изменений | 85,96% | 57,50%* |
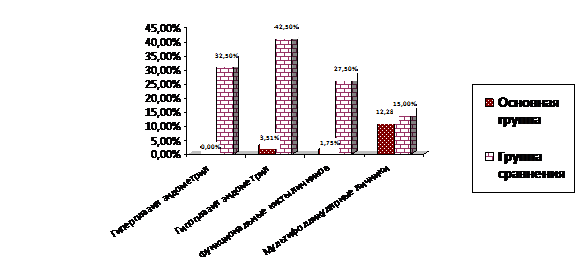
Рис. 5. Характеристика и частота патологии гениталий по данным УЗИ у пациенток с МКПП после лечебно-реабилитационных мероприятий
Таким образом, разработанный трехэтапный метод лечения и реабилитации позволил избежать гиперплазии эндометрия в течение 3 лет после кровотечения у всех пациенток основной группы, а в группе сравнения у 32,5% девочек выявлена гиперплазия эндометрия после проведенной терапии МКПП традиционным методом. Достоверным признаком восстановления регуляции менструальной функции после проведенной терапии у пациенток основной группы явилась значительная регрессия функциональных кист яичников с 21,05% до 1,75%. Тогда как в группе сравнения после лечения кисты яичников были выявлены у 27,5% девочек (p<0,05), поликистоз яичников - у 15% девочек (p<0,05).
Сопоставление результатов исследования гормонального статуса, ультразвуковых данных о состоянии внутренних половых органов пациенток основной группы и группы сравнения, а также клинической картины состояния репродуктивной системы девочек после перенесенного маточного кровотечения и последующего лечения свидетельствует об эффективности разработанной нами трехэтапной системы лечения и реабилитации гипоталамо-гипофизарно-яичниковой системы, примененной по отношению к пациенткам основной группы. О положительном влиянии предложенной методики и стабильности достигнутого эффекта свидетельствовало отсутствие рецидивов маточного кровотечения в основной группе за исследуемый период, нормализация гормонального фона девочек, отсутствие гиперпластических процессов эндометрия и значительный регресс поликистозных изменений в яичниках.
Таким образом, применение разработанной поэтапной дифференцированной системы лечебных и реабилитационных мероприятий у пациенток с МКПП обеспечило не только остановку кровотечения и профилактику его рецидивов, но и способствовало нормализации в последующем физиологической нейроэндокринной регуляции репродуктивного здоровья девочки.
ВЫВОДЫ
1. Выявлено, что манифестация НМЦ в виде МКПП чаще происходит у 15-летних девочек на фоне гипоэстрогенного морфотипа (36,8%), а у 12-летних - на фоне гиперэстрогенного морфотипа (21,1%).
2. Гиперэстрогенный морфотип у пациенток с МКПП выявлен в 43,8% случаев. Он характеризовался избыточной массой тела, опережением полового развития в 2,3 раза по сравнению с нормой. Гипоэстрогенный морфотип наблюдался в 56,2% наблюдений. Он сопровождался дефицитом массы тела и астеническим телосложением у 48% девочек, отставанием в половом развитии у 27,7% подростков.
3. Выявлено, что в патогенезе МКПП на фоне нарушения гормонального статуса одним из ведущих факторов явились патологические изменения в эндометрии, характеризующиеся в 42,1% гиперплазией, а в 57,9% гипоплазией эндометрия. Причем, гиперплазия эндометрия чаще встречается у 12-13-летних девочек (73,1%), тогда как у 14-15-летних преобладает гипоплазия эндометрия (83,9%).
4. Анализ неблагоприятных перинатальных факторов выявил, что экстрагенитальной патологией страдали 80,7% матерей больных девочек (заболевания инфекционно-воспалительного характера - 21,1%, эндокринопатии - 19,3%); гормонально-зависимыми заболеваниями органов малого таза и молочных желез - у 33,3% матерей пациенток с МКПП. От осложненной беременности родились 86,9% девочек (анемия у матери, угроза прерывания беременности, ранний токсикоз, гестоз) и 87,3% пациенток от осложненных родов (острая и хроническая гипоксия плода у каждой второй, быстрые роды, крупный плод у каждой третьей, внутриутробное инфицирование у каждой третьей, маловесный плод у каждой восьмой и др.).
5. Выявлено, что основными факторами риска возникновения МКПП являются острые инфекционные заболевания в 54,6% случаев в нейтральном периоде и в 44,3% случаев в препубертате, наличие очагов хронической инфекции в 64,9% случаев (хронический тонзиллит, пиелонефрит, гепатит А). Основным пусковым механизмом развития кровотечения в 87,6% случаев явились стрессорные воздействия.
6. Терапия МКПП и реабилитация, проведенные традиционным методом, способствовали восстановлению менструального цикла лишь у 30% девочек, а у каждой третьей наблюдался рецидив маточного кровотечения. Кроме того, у 27,5% пациенток выявлены функциональные кисты яичников.
7. В результате разработанного трехэтапного метода дифференцированного лечения менструальный цикл восстановился у 98,3% пациенток, рецидивов кровотечения в основной группе в течение трех лет наблюдения не было. Достоверным признаком восстановления регуляции менструальной функции в основной группе явился регресс функциональных кист в яичниках с 21,05% на фоне кровотечения до 1,75% через 3 года после МКПП. Разработанный метод лечения и реабилитации позволил профилактировать гиперплазию эндометрия у всех пациенток за период наблюдения.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Рекомендовать детским и подростковым врачам-гинекологам осуществлять диспансеризацию девочек, имеющих: 1) отягощенную наследственность – нарушения менструального цикла у матери или сестер, гормонально-зависимые заболевания органов малого таза у матери, наличие у матери эндокринопатий, заболеваний сердечно-сосудистой системы, ожирения; геморрагические синдромы у близких родственников; 2) осложненное течение перинатального периода (инфекционные заболевания матери во время беременности, гестоз, анемия, угроза прерывания беременности, гипоксия плода, травмы ЦНС в родах; 3) массу тела при рождении более 3900г; 4) высокий инфекционный индекс (>3,5) в нейтральном и препубертатном периодах; 5) в препубертатном периоде – тонзилэктомию, гепатит А, частые ОРВИ и заболевания ЛОР-органов; 6) в пубертате - психоэмоциональное напряжение, особенно хроническое (неблагоприятный микроклимат в семье, проблемы со сверстниками, чрезмерные нагрузки в учебных заведениях, несбалансированное питание).
2. Рекомендовать педиатрам и акушерам-гинекологам систему поэтапной комплексной работы с девочками, составляющими группу риска по возникновению репродуктивных нарушений:
1 этап: акушеры-гинекологи при выявлении у девочек наследственной предрасположенности к нейроэндокринной патологии и нарушениям в системе гемостаза, а также патологического течения беременности и родов у матери передают сигнальную карту педиатру.
2 этап: педиатр совместно с детским невропатологом, эндокринологом, гинекологом разрабатывают индивидуальную систему лечебных и реабилитационных мероприятий по периодам жизни девочки с учетом выявленной патологии (закаливание, создание психологического комфорта в семье, рациональный режим дня, правильное питание).
3 этап: в препубертатный и пубертатный периоды развития девочки осуществляется контроль за становлением менструальной функции и своевременная коррекция ее нарушений.
4 этап: по достижении юношеского возраста (15 лет) все сведения о девочке из группы риска по возможному нарушению репродуктивного здоровья передаются детским гинекологом (педиатром) в женскую консультацию участковому гинекологу.
5 этап: участковый гинеколог, имея списочный состав девочек, угрожаемых по нарушению репродуктивного здоровья, адекватно проводит у них подготовку к реализации репродуктивной функции.
3. Рекомендовать детским и подростковым гинекологам разработанный дифференцированный подход к гормональному гемостазу при МКПП с учетом эхографической характеристики состояния эндометрия, морфотипа пациентки и ее гормонального статуса.
Пациенткам с гиперплазией эндометрия показано проведение гормонального гемостаза низкодозированным монофазным КОК с дозой этинилэстрадиола 30 мкг по следующей схеме: в первые сутки до 2-3 таблеток с интервалом приема каждой таблетки 3-4 часа с целью значительного уменьшения или прекращения кровотечения. В последующие сутки показано снижение дозы не более, чем на одну треть от предыдущей. При прекращении кровотечения – постепенное снижение дозировки до 1 таблетки в сутки. Длительность приема 1 таблетки определяется с учетом сроков ожидаемой ответной менструальноподобной реакции, уровня гемоглобина, биологического менструального ритма больной и общего ее состояния, но не менее 21 дня от начала гормонального гемостаза.
Пациенткам с гипоплазией эндометрия рекомендован эстрогенный гемостаз – прогинова в дозе до 4-5 таблеток в сутки до прекращения кровотечения с последующим снижением дозы препарата до 1 таблетки в сутки (2 мг). Продолжительность приема эстрогенов составляет 8 дней. Затем с целью достижения секреторной трансформации эндометрия рекомендовано назначение гестагенного препарата с 10-12 дня от начала терапии (дюфастон по 10 мг 2 раза в день на 12-14 дней).
4. Рекомендовать детским гинекологам диспансерное наблюдение девочек, перенесших МКПП, и проведение реабилитационных мероприятий по разработанной методике с целью восстановления нейроэндокринной регуляции репродуктивной функции девочек. Рекомендуется в течение 2 лет болюсное назначение на 4 менструальных цикла в год (1 раз в 3 месяца) низкодозированного монофазного орального контрацептива c дозой этинилэстрадиола 30 мкг с 5 дня менструального цикла по 1 таблетке в день в течение 21 дня. Благодаря предложенному методу происходит тренинг гипоталамо-гипофизарно-яичниковой системы, что способствует нормализации ее циклического функционирования. Этим достигается нормализация менструальной функции, профилактика гиперпластических процессов эндометрия, профилактика рецидивов МКПП, нормализация нейроэндокринного функционирования системы репродукции для сохранения репродуктивного здоровья будущих матерей.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Яхонтова гипоталамо-гипофизарно-яичниковой системы пациенток с маточными кровотечениями пубертатного периода / // Акушерство и гинекология. – 2009. - № 6. – С. 50-52.
2. Яхонтова подходов к лечению и реабилитации пациенток с маточными кровотечениями пубертатного периода / // Репродуктивное здоровье детей и подростков. 2012. - № 5. – С.20-26.
3. Яхонтова -медицинские факторы риска возникновения маточных кровотечений пубертатного периода / // Амбулаторно-поликлиническая практика – платформа женского здоровья: тезисы Всероссийской научно-практической конференции. М., 2009. – С. 260-261.
4. К проблеме профилактики рецидивов МКПП / // Мать и дитя: материалы IV Регионального научного форума. Екатеринбург. 2010. – С. 288-289.
5. Яхонтова риска возникновения дисфункциональных маточных кровотечений пубертатного периода / // Материалы 12-й Поволжской научно-практической конференции врачей акушеров-гинекологов. Волгоград. 2008. – С. 237-239.
6. К вопросу об этиопатогенезе дисфункциональных маточных кровотечений пубертатного периода // Материалы 12-й Поволжской научно-практической конференции врачей акушеров-гинекологов. Волгоград. 2008. – С. 270-271.
7. Яхонтова подход к гормональной терапии при МКПП / // Мать и дитя: материалы Регионального научного форума. Ростов-На-Дону. 2012. – С. 232-234
8. Яхонтова кровотечения пубертатного периода: этапное лечение и реабилитация / // Учебно-методическое пособие. Кафедра акушерства и гинекологии ФУВ ГОУ ВПО ВолгГМУ. 2012.
СПИСОК СОКРАЩЕНИЙ
БПР – балл полового развития
ВНС – вегетативная нервная система
ЖК – женская консультация
ЖКТ – желудочно-кишечный тракт
ИМТ – индекс массы тела
ИРТ - иглорефлексотерапия
КОК – комбинированный оральный контрацептив
ЛГ – лютеинизирующий гормон
МКПП – маточные кровотечения пубертатного периода
НМЦ – нарушения менструального цикла
НПВС – нестероидные противовоспалительные средства
ПЭС – психоэмоциональное состояние
УЗИ – ультразвуковое исследование
ФСГ – фолликулостимулирующий гормон
ЦНС – центральная нервная система
Ах – развитие подмышечного оволосения
Ма – развитие молочных желез
Ме – характер менструального цикла
Р – развитие лобкового оволосения

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 |


