Министерство здравоохранения
Властные структуры, различных уровней остаются крупнейшими владельцами медицинских учреждений, а также крупнейшими получателями централизованных средств (бюджетов всех уровней и специализированных фондов) за медицинские услуги.
Федеральный уровень. Министерство здравоохранения — высший орган управления здравоохранением. Его возглавляет министр, назначаемый премьер-министром после утверждения кандидатуры в Государственной Думе.
1. Формально основные обязанности министерства таковы:
• разрабатывать и проводить государственную политику здравоохранения;
• разрабатывать и проводить федеральные целевые программы в сфере здравоохранения, в том числе посвященные лечению сахарного диабета, борьбе с туберкулезом и ВИЧ-инфекцией, укреплению здоровья населения, санитарному просвещению, профилактике заболеваний и судебной медицине;
• разрабатывать законопроекты и представлять их в Государственную думу;
• руководить федеральными медицинскими учреждениями;
• руководить медицинским образованием и повышением квалификации медицинских работников;
• осуществлять надзор за эпидемиологической обстановкой и состоянием окружающей среды, статистический учет в области здравоохранения;
• бороться с инфекционными заболеваниями;
• разрабатывать нормативы здравоохранения;
• разрабатывать федеральные стандарты и критерии оценки качества;
• контролировать выпуск и лицензирование лекарственных средств;
• ликвидировать последствия чрезвычайных ситуаций (развитие медицины катастроф).
Медицинское обслуживание на федеральном уровне представлено высокоспециализированными медицинскими учреждениями. Министерство здравоохранения отвечает также за проведение федеральных целевых программ, посвященных:
• сахарному диабету;
• туберкулезу;
• иммунизации;
• высоким технологиям;
• ВИЧ инфекции и СПИДу;
• экстренной медицинской помощи;
• здоровью матери и ребенка;
• развитию медицинской промышленности;
• медико-санитарному обеспечению ядерно-энергетического комплекса и прочих видов опасного производства.
Санитарно-эпидемиологическая служба находится в подчинении самостоятельного департамента в составе Министерства здравоохранения. В отличие от здравоохранения, руководство которым было децентрализовано, система санитарно-эпидемиологического надзора сохранила старую схему управления: районными центрами руководят региональные, а региональными - федеральный (Департамент государственного санитарно-эпидемиологического надзора). В каждой больнице имеется эпидемиолог, который сообщает обо всех случаях инфекционных заболеваний в санитарно-эпидемиологическую службу. Вертикальная схема организации позволяет департаменту собирать данные из местных служб и распространять среди них предупреждения об опасности.
Бюджет Министерству здравоохранения устанавливает Министерство финансов. Из своего бюджета Министерство здравоохранения финансирует научно-исследовательские институты, клиническую деятельность Российской академии медицинских наук, научные центры и медицинские учебные учреждения. Медицинские учреждения федерального значения содержат около 4% коечного фонда страны.
Региональный уровень. Руководящие органы этого уровня управляют здравоохранением в субъектах Российской Федерации. До введения обязательного медицинского страхования (ОМС) в 1993 г. власти субъектов Российской Федерации полностью распоряжались финансированием своего здравоохранения. Позже оно отчасти отошло в ведение учрежденных территориальных фондов ОМС. Однако медицинское страхование введено не на всех территориях, и пока власти субъектов Российской Федерации и местные власти обеспечивают здравоохранение примерно на две трети, а потому все еще играют важную роль в управлении здравоохранением. Субъекты Российской Федерации обязаны обеспечивать выполнение федеральных целевых программ, прежде всего направленных на контроль за санитарно-эпидемиологической обстановкой и борьбу с социально значимыми инфекционными заболеваниями, но отчитываться перед Министерством здравоохранения формально не обязаны.
Медицинское обслуживание на региональном уровне обычно осуществляют больница общего профиля примерно на 1000 коек и детская больница на 400 коек, при которых имеется амбулаторное отделение. Лечиться в такой больнице может любой житель субъекта Российской Федерации. Имеются также региональные специализированные медицинские учреждения — инфекционные, туберкулезные, психиатрические и прочие. Региональными являются около четверти учреждений первичного медицинского обслуживания и свыше 70% диагностических центров.
Местный (муниципальный) уровень. Местные власти многих крупных городов активно участвуют в реформах здравоохранения, а вот власти сельских районов чаще исполняют обязанности, больше похожие на обязанности руководства центральной районной больницы. Местные власти формально не отвечают перед федеральным и региональным руководством, но должны выполнять указы Министерства здравоохранения. В такой ситуации управлять здравоохранением в стране сложно: программы и реформы, которые исходят от региональных властей, для местных властей не обязательны, но формируют доходную часть муниципальных медицинских учреждений, которые являются социальной базой местной власти.
В городах, как правило, имеется городская многопрофильная больница для взрослых на 250 коек и детская городская больница на 200 коек. Кроме того, имеется городская больница скорой помощи, инфекционная и туберкулезная больницы на 700 коек, родильные дома, психиатрические и неврологические больницы (некоторые находятся в региональном подчинении) и другие специализированные стационары. Большинство учреждений первичного медицинского обслуживания, поликлиники и некоторые диагностические центры тоже являются учреждениями городского подчинения.
Медицинские учреждения сельских районов обычно представлены центральной больницей примерно на 250 коек, которая часто действует и в качестве поликлиники. В некоторых районах больницы меньше — включают около 100 коек. Имеются также поликлиники, амбулатории и фельдшерские медицинские пункты.
Для отделения взаимного влияния имущественных отношений от бюджетного денежного потока в 2011 году будет реализован переход на одноканальное финансирования, которое понимается как передача всех денежных средств, уплачиваемых за произошедший страховой случай обязательного медицинского страхования, в ведение фондов обязательного страхования. За властными структурами всех уровней останутся только имущественные отношения, которые реализуются в форме покрытия убытков неэффективных управлений медицинскими организациями или прямых целевых дотаций на выполнение определенных целевых программ, утвержденных при формировании бюджетов. Не исключены строго оговоренные законом случаи казенных медицинских учреждений, проистекающие из обязанностей государства, установленных существующим законодательством (например, общественное здравоохранение в области инфекционных или психических заболеваний).
Ведомственная система здравоохранения
Помимо Министерства здравоохранения медицинским обслуживанием издавна занимаются другие министерства и некоторые государственные предприятия. Ведомственная система здравоохранения обслуживает только сотрудников соответствующего ведомства или предприятия и членов их семей. Министерства обороны, путей сообщения, транспорта, внутренних дел.
В 2009 году медицинскую помощь в системе обязательного медицинского страхования оказывали 8142 медицинских учреждения (на 52 больше, чем в 2008 году). Из них 484 (5,9%) составили ведомственные медицинские учреждения, в том числе 230 (2,8% от общего числа) медицинские учреждения, подведомственные , 91 (1,1%) – подведомственные ФМБА, 163 (2,0%) – федерального подчинения.
Динамика числа самостоятельных медицинских учреждений, функционирующих в системе ОМС в 2008 – 2009 годах представлена в таблице 3.2.
Таблица 3.2 - Динамика числа самостоятельных медицинских учреждений, функционирующих в системе ОМС в годах
Медицинские организации (учреждения) | Годы | |||
2008 | 2009 | |||
Всего учреждений | в том числе ведомст-венных | Всего учреждений | в том числе ведомствен-ных | |
Всего | 8090 | 492 | 8142 | 484 |
Больничные учреждения, оказывающие стационарную помощь | 4943 | 343 | 4914 | 326 |
Больничные учреждения, заключившие договор только на оказание амбулаторно-поликлинической помощи | 137 | 28 | 149 | 32 |
Медицинские учреждения, оказывающие амбулаторно-поликлиническую помощь | 2122 | 113 | 2180 | 116 |
Из них: центры общей врачебной (семейной) практики | 26 | 0 | 30 | 0 |
Стоматологические учреждения | 880 | 8 | 884 | 9 |
Другие учреждения здравоохранения | 8 | 0 | 15 | 1 |
В 2009 году уменьшилось число больничных учреждений на 29 в целом по Российской Федерации, в том числе подведомственных – на 20, федерального подчинения – на 7. Число больничных учреждений, подведомственных ФМБА, возросло на 10.
Число амбулаторно-поликлинических учреждений возросло на 54, в том числе, подведомственных – на 8.
Ведомственных больниц осталось немного: из 6278 учреждений только 3,4% являются ведомственными. Часть бывших ведомственных учреждений после приватизации стали частными структурами, которых тоже незначительное число. Частных больничных учреждений в 25 раз меньше государственных.
Между основной и ведомственной системами здравоохранения появилось некоторое взаимодействие. Основой для него служат договоры, которые территориальные фонды ОМС заключают с ведомственными медицинскими учреждениями. По таким договорам работает большинство ведомственных больниц и поликлиник (даже больница Федеральной службы безопасности, здравоохранение которой считается одним из самых лучших). Одни ведомственные больницы и поликлиники работают по договорам больше (в частности, больницы и поликлиники Министерства путей сообщения), другие — меньше (военные госпитали).
Российская академия медицинских наук
В 1991 г., когда Россия стала независимой, Академия медицинских наук СССР была переименована в Российскую академию медицинских наук, которая стала ее преемницей и продолжила отвечать за исследования в медицине. Как прежде, Российская академия медицинских наук независима от Министерства здравоохранения. Она получает финансирование из государственного бюджета: средства на исследования ей выделяет Министерство финансов с одобрения Министерства промышленности, науки и технологий, а на клиническую деятельность — Министерство здравоохранения.
То, что Российская академия медицинских наук остается самостоятельной организацией, подчеркивает, что медицинская наука стоит отдельно от медицинского образования, которое осуществляют медицинские институты (часть системы высшего образования). Это разделение науки и образования отражает советский взгляд на врачебную деятельность, в соответствии с которым врач налаживает работу организма подобно механику, ремонтирующему технику. В подготовке и обучении врачей места науке и исследованиям не было, что, безусловно, тоже является спорным.
Федеральный и территориальные фонды ОМС
Принятый в рамках реформы здравоохранения закон 1991 г. (Закон РСФСР «О медицинском страховании граждан в РСФСР» от 01.01.01 г.), измененный в 1993 г., ввел в стране обязательное медицинское страхование (ОМС). Оно должно было улучшить крайне скудное финансирование здравоохранения и отвечало стремлению общества как можно скорее перейти к рыночной экономике. Чтобы движущие силы рынка способствовали повышению экономической эффективности, качества и равенства медицинского обслуживания, производителей и покупателей медицинских услуг следовало разделить, что и сделала система медицинского страхования. В новой схеме финансирования ключевыми фигурами стали фонды ОМС — Федеральный фонд ОМС и территориальные фонды ОМС (по одному в каждом субъекте Российской Федерации). Территориальные фонды ОМС собирают страховые взносы и распределяют их. Определено две категории страховых взносов: за работающих граждан вносят работодатели, за неработающих (детей, пенсионеров, безработных и так далее) — местные органы власти. Территориальные фонды ОМС передают полученные средства страховым компаниям (их называют также страховыми медицинскими организациями, о них речь пойдет ниже) или филиалам территориальных фондов ОМС, которые от лица застрахованных заключают договоры на медицинское обслуживание с медицинскими учреждениями.
По состоянию на 1 января 2010 года в системе ОМС работали Федеральный фонд обязательного медицинского страхования и 84 территориальных фондов обязательного медицинского страхования, включая ТФОМС города Байконура.
Численность граждан, застрахованных по ОМС, по состоянию на 01.01.2010 г. составляет 142,2 млн. человек, в том числе 58,8 млн. работающих граждан и 83,4 млн. неработающих граждан, застрахованных более 9 млн. страхователями, зарегистрированными в ТФОМС.
В отношении тарифов Закон устанавливает переходные положения. В 2010 году общая величина тарифа страховых взносов будет равна максимальной ставке ЕСН - 26 процентов (ст. 57 Закона ), в том числе:
- в ПФР – 20%; в ФСС России - 2,9%; в ФФОМС - 1,1%; в ТФОМС – 2%.
А вот с 1 января 2011 года размер тарифов увеличится. В ПФР нужно будет перечислять взносы в размере 26 процентов, в ФСС России - 2,9 процента, в ФФОМС - 2,1 процента, в ТФОМС - 3 процента (ст. 12 Закона ). Таким образом, компаниям придется платить страховые взносы в размере 34 %.
Средства, направляемые в Федеральный фонд ОМС, используют для выравнивания средств территориальных фондов. Федеральный и территориальные фонды ОМС являются государственными некоммерческими организациями. Федеральный фонд ОМС является юридически независимой организацией и не подчиняется Министерству здравоохранения, но оно следит за его деятельностью через своих представителей в правлении.
Федеральный фонд ОМС следит за деятельностью территориальных фондов ОМС, положение которых в системе ОМС соответствует положению региональных органов управления здравоохранением. Федеральный фонд ОМС прежде всего, обязан управлять всей системой ОМС и следить за равенством финансовых условий, в которых осуществляется ОМС в регионах.
Территориальные фонды ОМС отвечают за сбор страховых взносов и обеспечение населения договорным набором медицинских услуг.
Тарифы медицинской помощи, оказываемой в рамках базовой программы ОМС, включали расходы на заработную плату, начисления на оплату труда, приобретение медикаментов и перевязочных средств, продуктов питания, мягкого инвентаря, медицинского инструментария, реактивов и химикатов, стекла химической посуды и прочих материальных запасов, расходы по оплате стоимости лабораторных и инструментальных исследований, производимых в других учреждениях (при отсутствии своей лаборатории и диагностического оборудования), а также расходы по оплате организации питания предприятиями общественного питания (при отсутствии своего пищеблока).
За счет средств бюджетов субъекта Российской Федерации, средств муниципального бюджета и средств собственника финансировалось содержание медицинских организаций, работающих в системе ОМС.
За счет средств ОМС осуществлялась оплата первичной медико-санитарной, неотложной и специализированной (за исключением высокотехнологичной) медицинской помощи, оказанной в амбулаторных, стационарных условиях и условиях дневных стационаров всех типов при заболеваниях и состояниях по кодам Международной классификации болезней и проблем, связанных со здоровьем.
В отдельных субъектах Российской Федерации за счет средств ОМС оплачивалась медицинская помощь при социально значимых заболеваниях, высокотехнологичная и скорая медицинская помощь.
Кроме того, за счет средств ОМС в отдельных субъектах Российской Федерации оплачивались дополнительные статьи расходов (содержание медицинских организаций, приобретение медицинского оборудования, капитальный ремонт).
Расчетная стоимость базовой программы ОМС в Российской Федерации составила 669 253,9 млн. рублей. Дефицит утвержденной стоимости ТПОМС в 2009г. отмечен в 76 субъектах Российской Федерации: от 0,9% во Владимирской области до 49,2% в Республике Ингушетии, 45,7% в Ханты-Мансийском автономном округе, 45,5% в Республике Мордовии, 44,1% в Республике Бурятии. В целом по Российской Федерации дефицит утвержденной стоимости ТПОМС составил ,2 млн. рублей, или 24,0%.
Превышение утвержденной стоимости ТПОМС над расчетной, отмечается в 8 субъектах Российской Федерации: Чукотский автономный округ (91,5%), г. Москва (56,0%), Ленинградская область (14,4%), Тюменская область (28,7%), Забайкальский край (9,4%), Волгоградская область (5,1%), Московская область (0,1%).
В целом на реализацию территориальных программ ОМС в 2009 году было направлено 632 783,09 млн. рублей, что на 11,8% больше аналогичного показагода (565 935,89 млн. рублей). Средства консолидированных бюджетов субъектов Российской Федерации на содержание медицинских организаций, реализующих территориальные программы ОМС, в структуре составили 128 612,10 млн. рублей, что меньше показагода (138 869,25 млн. рублей) на 7,4%.
Расходы средств ОМС на реализацию территориальных программ ОМС составили 504 170,99 млн. рублей (включая затраты на содержание административно-управленческого аппарата территориальных фондов ОМС и на ведение дела СМО) что больше на 18,1% аналогичных расходов 2008 года (427 066,6 млн. рублей). Фактическое исполнение ТПОМС (без учета влияния профицитных регионов) меньше расчетной стоимости на общую сумму 190 125,3 млн. рублей, что больше фактического дефицита исполнения ТПОМС 2008 года (без влияния профицитных регионов - 14 500,0 млн. рублей) в 13 раз.
Страховые медицинские организации
Следующий ключевой элемент, установленный законом о медицинском страховании, — независимые организации, осуществляющие оплату медицинских услуг от лица застрахованных. Существует два вида таких организаций: самостоятельные страховые компании и филиалы территориальных фондов ОМС, которые берут на себя роль страховых компаний в их отсутствие в данном районе. Страховые компании (и филиалы территориальных фондов).
Добровольное медицинское страхование в России разрешили в 1991 г., в 1992 г. оно получило законное обоснование. Договор добровольного медицинского страхования заключают с частным лицом или группой лиц (скажем, коллектив предприятия). По нему застрахованные получают дополнительные медицинские услуги, не включенные в основной набор медицинских услуг. Добровольное медицинское страхование предоставляют только частные страховые компании (как правило, акционерные общества), обычно они действуют на коммерческой основе, но и для некоммерческих организаций препятствий для работы в этой сфере нет.
Вклад добровольного медицинского страхования в финансирование российского здравоохранения невелик. В гг. он не превышал 2,5 % общего объема финансирования здравоохранения, а в объеме частных источников 9%.
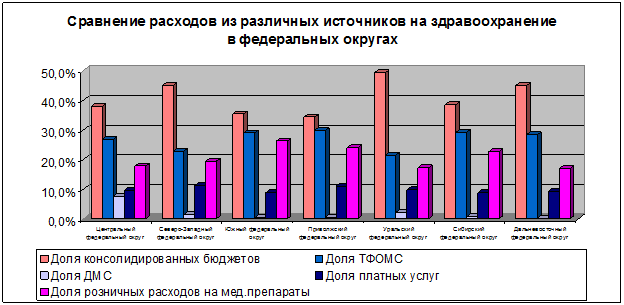
Рис. 3.5 – Сравнение расходов из различных источников на здравоохранения в федеральных округах
Федеральные округа, где высокий уровень наполняемости бюджетов и фондов ОМС, отличаются как невысокой долей личных расходов граждан на покупку медицинских препаратов, так и объемом платных услуг. Доля ДМС практически во всех округах незначительна, но в отдельных регионах, где наполненность рынка медицинских услуг выше, чем в среднем по России.
Таблица 3.3 - Сравнительный анализ развитости рынка ДМС в федеральных округах
Доля субъектов, имеющих расходы на ДМС | Примечание | |
Центральный федеральный округ | 44,4% | Только в 2-х субъектах доля расходов на ДМС превышает 10% от общих расходов на здравоохранение (Московская обл. - 12,5% и г. Москва 15,2%) |
Северо-Западный федеральный округ | 36,4% | Только в 2-х субъектах доля расходов на ДМС превышает 2% от общих расходов на здравоохранение (г. Санкт-Петербург - 2,7% и Вологодская обл. - 5,7%) |
Южный федеральный округ | 7,7% | Доля расходов незначительная, меньше 1% |
Продолжение таблицы 3.3 | ||
50,0% | Только в 1-ом субъекте доля расходов на ДМС превышает 2% от общих расходов на здравоохранение (Татарстан - 2,3%) | |
50,0% | Только в 1-ом субъекте доля расходов на ДМС превышает 10% от общих расходов на здравоохранение (Тюменская обл. - 17,6%) | |
66,7% | Только в 2-х субъектах доля расходов на ДМС превышает 2% от общих расходов на здравоохранение (Кемеровская обл. - 2,3 и Республика Алтай - 5,6%) | |
33,3% | Доля расходов незначительная, меньше 1% |
Таким образом, вовлеченность в становление рынка ДМС очевидна во всех округах, но уровень пока незначительный.
Данные за гг. свидетельствуют о низком интересе к добровольному медицинскому страхованию. Страховки покупают обеспеченные граждане и незначительное число работодателей (в дополнение к взносам на ОМС). Среди организаций основными клиентами добровольного медицинского страхования являются зарубежные компании, которые страхуют своих сотрудников — иностранных специалистов.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 |



