Программа курса
дополнительного профессионального образования
(повышение квалификации)
для руководителей системы здравоохранения
«Модели финансирования учреждений здравоохранения в связи с изменением их организационно-правовых форм»
Объем курс: 12 часов,
в том числе 12 часов — аудиторные занятия
Автор курса:
, к. э.н., доцент
Москва - 2011 Пояснительная записка
к учебному курсу повышения квалификации
«Модели финансирования учреждений здравоохранения в связи с изменением их организационно-правовых форм»
Реформирование системы здравоохранения в самом разгаре. В течение последующих 3-5 лет в процесс изменения системы здравоохранения будет вовлечено практически все населения страны. Для реализации проектов модернизации системы зарезервировано 460 млрд. руб., специалисты говорят о более значительных суммах. Но уже сейчас понятно, что общество готово заплатить высокую цену за то, чтобы пользоваться современной, доступной системой здравоохранения в России. Эту задачу общество сегодня адресует не только профессиональному медицинскому сообществу, но новым специалистам в здравоохранении: менеджерам, экономистам, бухгалтерам и финансистам, всем тем, кто формирует организационно-правовой облик системы здравоохранения. Сегодня таких специалистов ничтожно мало по сравнению с потребностью системы. Обучение их актуализируется скоростью изменений системы здравоохранения, поэтому современное российское экономическое образование и наука должны успевать анализировать факты, выявлять складывающиеся тенденции и предлагать способы решения возникающих задач.
Цель данного курса - дать слушателям достаточно глубокое представление о используемых специалистами системы здравоохранения принципах и субъектной структуре финансового управления. Умение правильно вычленить, оценить и контролировать финансовые ресурсы позволит руководителям и специалистам принимать решения по поддержанию необходимого уровня денежных средств для эффективного развития и функционирования системы здравоохранения.
Задачи программы для обучающихся - изучение основных структур и принципов финансовой модели, выявление новых экономических механизмов в системе здравоохранения в условиях реализации пилотных проектов, создания и внедрения нормативно-правовых актов, регулирующих базовые компетенции в вопросах управления бюджетными и автономными учреждениями, развития общественной подотчетности учреждений здравоохранения.
Цель достигается посредством:
Ø изучения учебного материала, нормативных правовых документов, методического обеспечения, примеров локальных актов;
Ø актуализации опыта руководителей учреждений здравоохранения и их активного включения в позитивный проблемный анализ современных экономических вопросов;
Ø нацеленности на конечные результаты и их дальнейшее использование в практической деятельности;
Ø сочетания аудиторных занятий, консультаций и самостоятельной работы слушателей.
Категория слушателей: руководители органов власти и учреждений системы здравоохранения, руководителей финансово-экономических подразделений учреждений здравоохранения.
В результате освоения курса слушатели должны:
Знать и понимать:
- структуру и субъектов финансового управления системы здравоохранения;
- знать основные инструменты финансового менеджмента, применяемые в организациях системы здравоохранения для планирования, учета, анализа и контроля;
Уметь:
- анализировать и сравнивать различные модели и механизмы финансирования учреждений здравоохранения;
- уметь вырабатывать управленческие решения для эффективного использования финансовых ресурсов;
- оценивать риски, прогнозировать социальные и экономические последствия принятых решений;
Владеть:
- технологиями ответственного финансового менеджмента;
- методами управления в условиях экономической самостоятельности и академической автономии учреждений здравоохранения.
Приобрести компетенции:
- в эффективном использовании и привлечении ресурсов для решения задач учреждения здравоохранения;
- в составлении и обосновании финансовых планов для реализации программ развития учреждения здравоохранения, отдельных программ и проектов;
- организации эффективного взаимодействия с учредителем, семьями, общественными организациями.
Курс носит практико-ориентированный характер. Мотивация слушателей базируется на актуальности содержания курса. Программа курса строится на сочетании аудиторной и самостоятельной работы слушателей. Освоение лекционного материала курса осуществляется в ходе практических занятий, ориентированных на включение полученных знаний в реальную практику. В процессе ведения курса учитывается, что знания, осваиваемые слушателями, в целях формирования их практической ориентированности должны представляться в деятельностной форме. Таким образом, в преподавании акцент переносится с вербальных методов на активные. Занятия сопровождаются иллюстрацией презентаций в Power-Point, возможностью использовать Internet-ресурсы.
Слушатели, приступающие к обучению, должны обладать навыками поиска информации в Internet и иметь позитивный настрой на участие в интерактивных формах работы.
Формы организации учебной работы слушателей:
Учебные занятия со слушателями предполагают проведение лекций, интерактивных практических занятий, учебных групповых и индивидуальных консультаций.
Лекция – аудиторная форма занятий, предполагающая монологическое изложение преподавателем одной из тем курса. Основная цель лекции - постановка и освещение проблемы, достижение понимания слушателями предоставляемого учебного материала, стимулирование интереса и формирование активного отношения к изучаемому материалу.
Интерактивные формы практических занятий включают дискуссии, коллективные обсуждения, выполнение конкретных практических заданий, моделирование практических ситуаций применения получаемых знаний в форме деловых игр или учебного проектирования в аудитории или (если позволяют условия) с выездом в реальные учреждения здравоохранения.
Учебные групповые или индивидуальные консультации – форма занятий преподавателя со слушателями, цель которых – углубленная проработка материала по курсу, ответы на дополнительные вопросы слушателей по курсу и развитие способности слушателей самостоятельно анализировать рекомендованную литературу.
К преподаванию курса в части чтения лекций и проведения практических занятий привлекаются ведущие специалисты и эксперты по экономике, финансам и менеджменту в сфере здравоохранения, в достаточной освоившие вопросы модернизации системы здравоохранения и перехода к новым финансово-экономическим механизмам, включая реализацию 83-ФЗ.
В процессе практических занятий слушателям предлагаются задания двух видов:
1. Обсуждение подготовленных реальных примеров (кейсов), иллюстрирующих проблемные ситуации и практику перехода к новым к новым финансово-экономическим механизмам, включая реализацию 83-ФЗ.
2. Опыт практического применения полученных знаний для учреждений системы здравоохранения.
Организация самостоятельной работы слушателей основана на выполнении ими специально подготовленных заданий для самостоятельной работы по каждой из изучаемых тем курса. Такой подход обусловлен необходимостью помощи слушателям в практическом освоении новых для них представлений, подходов, в овладениями умениями применять их в практической деятельности на своем рабочем месте по должности.
При организации самостоятельной работы слушателей предусматривается выполнение ими следующих видов работ:
· выполнение заданий для самостоятельной работы, предусмотренных учебной программой по каждой из тем курса;
· самостоятельное изучение рекомендованной литературы и дополнительных методических материалов по курсу;
· самостоятельная индивидуальная или групповая проработка тематических направлений, предусмотренных программой курса;
· подготовка к итоговому тесту.
Итоговая оценка по данному курсу складывается из следующих элементов:
·текущий контроль, активность слушателей на практических занятиях, самостоятельная работа (30% итоговой оценки);
·результат оценки итогового теста (70% итоговой оценки).
Учебный план
Название дисциплин | Количество часов | Форма итогового контроля | ||||
Всего часов трудоемкости | Самостоятельная работа | Аудиторных | В том числе | |||
Лекций | Практич занятий | |||||
Тема 1. Финансовая модель советского здравоохранения | 0 | |||||
Тема 2. Трансформация институциональной структуры системы здравоохранения | ||||||
Тема 3. Основные проблемы развития системы здравоохранения, барьеры на пути движения финансовых потоков |
Тема 1. Финансовая модель советского здравоохранения
Тема2. Трансформация институциональной структуры системы здравоохранения
Министерство здравоохранения. Ведомственная система здравоохранения. Российская академия медицинских наук. Федеральный и территориальные фонды обязательного медицинского страхования. Страховые медицинские организации. Государственные и частные медицинские учреждения. Домохозяйства.
Тема3. Основные проблемы развития системы здравоохранения, барьеры на пути движения финансовых потоков
Частичная подмена бюджетного финансирования страховым. Отсутствие конкуренции и избирательность договоров. Транзакционные финансовые потоки. Межрегиональные различия и неудачи выравнивания. Капитализация медицинских услуг.
УЧЕБНО-МЕТОДИЧЕСКОЕ ОБЕСПЕЧЕНИЕ КУРСА
Рекомендуемая литература
, , Организационно-правовые формы организаций в здравоохранении Из-во Дело, 2010. , , Новые подходы к организационно-финансовому обеспечению граждан субъектов Российской Федерации медицинской помощью Из-во Дело, 2010 Финансовая модель здравоохранения. Из-во Дело, 2011Электронные ресурсы
1. www. *****
2. www.*****
3. www. *****
4. www. *****
5. www. *****
Задания для самостоятельной работы:
Раздел 1. Вопросы….
1. Проанализируйте.
2. Определите структуру и объем.
3. Сделайте анализ финансовых и социальных.
Раздел 2. Вопросы ……..
1. Исходя из объема субсидии, составьте.
2. Проанализируйте и определите оптимальное.
3. Определите мероприятия.
Итоговый тест:
Краткие рекомендации по проведению итогового тестирования:
· Продолжительность итогового теста – 30 мин.
· Тест включает 10 вопросов по всем разделам курса.
· В каждом вопросе 3 варианта ответа.
· Правильным является только один вариант ответа.
· Слушатель должен выбрать правильный ответ и отметить его «галочкой».
· Тест оценивается по 10-ти бальной шкале.
· Каждый правильный ответ оценивается в 1 балл.
· За неправильный ответ балл не снимается.
· Тест считается сданным, если слушатель набрал 6 и более баллов.
· Допускается пересдача теста один раз.
· Если при повторной сдаче оценка снова окажется менее 6 баллов, то тест считается несданным, а слушатель считается не прошедшим итоговую аттестацию по данному курсу.
Вопросы для итогового теста
1. Качество медицинской помощи: определение, механизмы обеспечения.
2. Система ISO 9000/2001 в здравоохранении.
3. Комплексность стандартизации в здравоохранении: стандартизация медицинской помощи, табель оснащения, порядки медицинской помощи.
4. Стандарт медицинской помощи: структура, механизм формирования.
5. Принципы финансирования медицинской помощи на основе стандартов медицинской помощи.
6. Методика формирования и пути внедрения системы стандартизации на региональном уровне, в медицинских учреждениях.
7. Линейно-контрольная служба. Описание методики функционирования.
Правильные ответы:
1. Б
2. В
3. В
4. А
5. В
6. А
7. В
8. А
9. А
10. Б
УЧЕБНОЕ ПОСОБИЕ
к учебному курсу повышения квалификации
«Модели финансирования учреждений здравоохранения в связи с изменением их организационных правовых форм»
Тема 1. Финансовая модель советского здравоохранения. 1
Тема 2. Трансформация институциональной структуры здравоохранения. 8
3.2.1 Министерство здравоохранения. 18
3.2.2 Ведомственная система здравоохранения. 22
3.2.3 Российская академия медицинских наук. 24
3.2.4 Федеральный и территориальные фонды ОМС.. 25
3.2.5 Страховые медицинские организации. 29
3.2.6 Государственные и частные медицинские учреждения. 36
3.2.7 Домохозяйства. 39
Тема 3. Основные проблемы развития системы здравоохранения, барьеры на пути движения финансовых потоков. 43
3.3.1 Частичная подмена бюджетного финансирования страховым.. 47
3.3.2 Отсутствие конкуренции и избирательность договоров. 54
3.3.3 Транзакционные финансовые потоки. Межрегиональные различия и неудачи выравнивания 58
3.3.4 Капитализация медицинских услуг. 69
Тема 1. Финансовая модель советского здравоохранения.
До 1991 г. здравоохранение СССР было организовано по чрезвычайно централизованной схеме, в которой власть принадлежала Верховному Совету. За медицинское обслуживание отвечало Министерство здравоохранения, которое через министерства здравоохранения пятнадцати союзных республик (в том числе РСФСР) управляло медицинским обслуживанием и распределяло средства. Соответственно, медицинским обслуживанием РСФСР, которая занимала 80% территории страны, руководило Министерство здравоохранения РСФСР, которое мало участвовало в определении политики здравоохранения и в основном выполняло распоряжения верховной власти. Министерство здравоохранения СССР включало следующие подразделения:
• Главное управление лечебно-профилактической помощи;
• Главное управление лечебно-профилактической помощи детям и матерям;
• Главное управление учебными заведениями;
• Главное санитарно-эпидемиологическое управление;
• Главное управление санаторно-курортным лечением.
В ведении Министерства здравоохранения СССР находились медицинские учреждения всесоюзного значения (в основном они были высоко специализированными и занимались наукой), научно-исследовательские институты по карантинным инфекциям, противочумные станции и Академия медицинских наук СССР, которая, в свою очередь, управляла деятельностью республиканских научно-исследовательских институтов.
Республиканские министерства здравоохранения выполняли во многом сходные функции. Так, Министерство здравоохранения РСФСР через свои отделы содержало республиканские лечебные и научные медицинские учреждения, опять же в основном специализированные и ориентированные на исследовательскую деятельность, а также наблюдало за рядовым медицинскими учреждениями.
Медицинскими учреждениями следующих уровней управляли органы соответствующих уровней местной власти. Отчеты о своей работе местные власти предоставляли на выборах в местные советы депутатов. Городские органы управления здравоохранением руководили городскими взрослыми и детскими больницами и поликлиниками, женскими консультациями. Региональные органы управления здравоохранением (областные, краевые, власти автономных республик) руководили специализированными и крупными больницами, а также поликлиниками соответствующего уровня. Они также контролировали деятельность районных органов здравоохранения (следующий, более низкий уровень). В ведении последних находилась меньшая территория, где были районные больница и поликлиника. Существовали также сельские советы, которые руководили сельскими участковыми больницами или врачебными амбулаториями или фельдшерско-акушерскими пунктами (в отдаленных населенных пунктах).
Важнейшая отличительная черта советской системы здравоохранения в том, что она предоставляла всеобщее всестороннее медицинское обслуживание. СССР — первое государство, конституция которого гарантировала каждому гражданину право на бесплатное медицинское обслуживание. Соответственно, официально все виды медицинской помощи были бесплатными. Покупать следовало только принимаемые амбулаторно - лекарственные средства, но определенные (льготные) группы граждан были освобождены и от этих расходов. В действительности, однако, больным нередко приходилось платить за медицинские услуги, правда, не официально.
Внешне для пациента система здравоохранения была проста. По месту прописки, то есть месту проживания, каждому гражданину и его семье предоставлялось медицинское обслуживание в медицинском учреждении. В указанном медицинском учреждении ему не имели права отказать в получении услуг. Общая система здравоохранения дополнялась разветвленной ведомственной системой здравоохранения. Где услуги были также бесплатными для гражданина, но затраты по содержанию и развитию лежали на предприятиях, ведомствах.
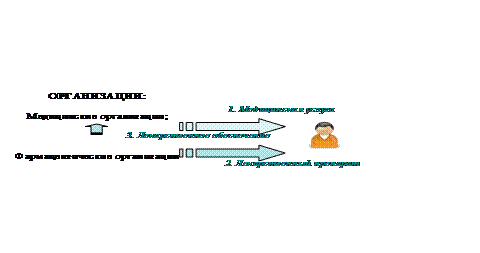
Рис.3.1 – Система здравоохранения в СССР
При кажущейся надежности и гарантированности, советский гражданин был лишен свободы выбора. Единственный выбор, который мог быть реализован – это покупка лекарственных препаратов, имевшихся в свободном обращении. В любом другом месте страны гражданин мог получить только скорую помощь. В зависимости от того, в каком ведомстве трудился гражданин, качество медицинской помощи, которую он получал, разнилось.
В соответствии с существовавшей политической системой имущество принадлежало государству, поэтому финансирование здравоохранения было почти полностью возложено на государственный бюджет различных уровней. Даже затраты на ведомственное здравоохранение проходили по статье социального развития коллективов. Так, республиканские медицинские учреждения существовали за счет республиканских бюджетов, а остальные — за счет бюджетов районов, на территории которых они находились. Министерства здравоохранения и финансов СССР выравнивали финансирование здравоохранения между республиками и поддерживали проведение всесоюзных программ в области здравоохранения. Налоги «на пороки» (в частности, на табак и алкоголь), взимаемые в форме акцизов, находились не в сфере здравоохранения, медицинское страхование отсутствовало как понятие, предоставление медицинских услуг в полном объеме осуществлялось по потребностям с учетом возможностей советского здравоохранения. В то же время в финансировании здравоохранения участвовали крупные предприятия (и промышленные, и сельскохозяйственные), которые обеспечивали своих сотрудников медицинской помощью по месту работы, и различные министерства, которые содержали систему ведомственных медицинских учреждений. Государственные медицинские учреждения предоставляли все виды медицинских услуг. Частная медицинская деятельность была разрешена лишь в весьма ограниченном объеме.
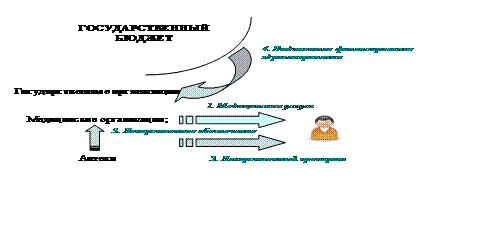
Рис. 3.2 – Распределение средств из государственного бюджета на здравоохранение
Государство выделяло средства на здравоохранение в соответствии с пятилетними и годовыми планами. Эти планы определяли порядок текущих и капитальных вложений, затрат на науку и развитие отрасли, подготовку кадров и повышение квалификации, производство медицинской техники и лекарственных средств, медицинское обслуживание и общественное здравоохранение (санитарное просвещение, санитарно-эпидемиологический надзор и так далее). Точно определить объем финансирования здравоохранения (в процентах от ВВП) в СССР трудно; считается, что этот показатель, прежде всего, в последние годы существования СССР составлял 3—3,5% ВВП. По западным меркам это крайне мало и служило следствием так называемого финансирования по остаточному принципу, которое состояло в том, что здравоохранение и социальная сфера получали ресурсы только после того, как ими были обеспечены приоритетные отрасли (оборона, тяжелая индустрия и прочие). Однако, данная оценка слишком односторонне характеризует социальную сферу СССР, так как результаты советского здравоохранения несравнимо выше, чем в странах, имеющих аналогичную долю затрат на здравоохранение в ВВП.
Закрепление в Конституции права на абсолютное здоровье, неизбежно привело к недостаточному финансированию такой цели. Обеспечение всех граждан доступной и всесторонней медицинской помощью в СССР достигалось в ущерб качеству, материальному обеспечению и эффективности медицинского обслуживания. Сложившаяся в таких условиях система здравоохранения отличалась с одной стороны в своей общей массе бедностью и низкой эффективностью, она предоставляла медицинские услуги лишь низкого качества, и не была способна выполнять свою основную функцию — охранять и улучшать здоровье всего населения. А с другой – бюджетное финансирование медицинской науки без сдерживания по контролю эффективности использования новейших разработок приводило к формированию элитарного слоя медицинской науки, которая была далека от массового применения.
Средства на здравоохранение выделяли, исходя из его затрат, не учитывая ни эффективности, ни качества медицинского обслуживания. Это способствовало избытку медицинских кадров и больничных коек. Их содержание поглощало значительную часть бюджета здравоохранения, в то время как соответствующих вложений в повышение качества медицинского обслуживания не производилось. С 1970 г. по 1985 г. число врачей возросло на 75%, а больничных коек—на 35%. С одной стороны, это было хорошо: страна была достаточно равномерно обеспечена врачами и больничными койками. Учитывая ее гигантские размеры, это, безусловно, было большим достижением. В то же время качество и возможности медицинской помощи были далеко не столь равномерными. Министр здравоохранения Евгений Чазов в 1987 г. отмечал, что в СССР в борьбе за увеличение числа больничных коек не следили не только за тем, чтобы они отвечали современным требованиям, но даже за соблюдением санитарных норм. По его словам, лишь 35% сельских больниц страны были обеспечены горячей водой, в 27% отсутствовала канализация, а в 17% — даже водопровод.
Медицинским учреждениям (больницам и поликлиникам) средства выделяли, исходя из их занятости. Эта система исказила интересы медицинских учреждений. В больницах основным показателем занятости служили койко-дни. В конце года каждая больница сообщала о фактической занятости своих коек за истекший год. На основании этих данных она получала средства на следующий год. Таким образом, больнице было выгодно использовать как можно больше коек, занимать их как можно дольше и при этом тратить на лечение сложных случаев как можно меньше усилий. Иными словами, они были заинтересованы как можно дольше держать у себя здоровых людей.
Финансирование поликлиники зависело от числа амбулаторных приемов. Это побуждало врачей не заниматься больными, а направлять их на следующий уровень медицинского обслуживания. В результате поликлиники действительно лечили менее 50% обратившихся в них больных (для сравнения: в западных странах с развитой системой первичного медицинского обслуживания этот показатель составляет 85—90%). По уже упомянутым причинам отправленных из поликлиник больных с радостью принимали в больницы, где они порой неделями ожидали операций и исследований.
Поскольку планирование было основано исключительно на пропускной способности медицинских учреждений, скудные средства растрачивались впустую и качество медицинской помощи страдало, ведь только содержание раздутых медицинских учреждений на столь значительной территории требовало огромных затрат. К тому же из-за искаженных интересов медицинских учреждений здравоохранение оказалось ориентированным на лечение, и основное место в нем заняли больницы, тогда как развитие медицинского обслуживания оказалось никому не выгодным. Не способствовало совершенствованию здравоохранения и то, что медицинские работники получали фиксированную заработную плату, которая не зависела ни от их успехов, ни от нагрузки.
Выборочное изучение состояния советских больниц в 1988 г. показало, что положение было еще хуже: горячей воды не было в 49% больниц, канализации — в 24%.
На фоне скудного финансирования благие намерения государства оказались невыполнимы. Распространялось неофициально платное медицинское обслуживание, причем нередко больные полностью оплачивали свое лечение. Все это вело к нецелесообразному использованию средств (которому официальное частично платное медицинское обслуживание препятствует). Бесплатность медицины была призрачной, поскольку часто больные оплачивали услуги врачей и медицинских сестер. Взяточничеству в здравоохранении способствовали крайне низкие заработные платы медицинских работников: получая мало денег от государства, они считали себя вправе брать деньги у больных. Точно оценить объем подпольного финансирования здравоохранения невозможно, но по данным одного исследования конца 1980-х гг., взятки составляли седьмую часть средств, получаемых здравоохранением. Именно взяточничество считают основной причиной неравенства в медицинском обслуживании.
Тема 2. Трансформация институциональной структуры здравоохранения
В соответствии с Конституцией в современной Российской Федерации имеется три уровня власти: федеральная (центральная) власть, региональная власть (власть субъектов Российской Федерации и местная власть. После распада СССР одновременно с децентрализацией власти в стране происходила и децентрализация системы здравоохранения. Система здравоохранения обладает той же структурой, что и власть: имеются федеральное (центральное), региональное (субъектов Российской Федерации) и местное здравоохранение.
В соответствии с Конституцией Российской Федерации, к ведению федеральной власти относятся: регулирование и защита прав и свобод человека и гражданина и координация вопросов здравоохранения (совместно с властями субъектов Российской Федерации).
• защита прав и свобод человека и гражданина в области охраны здоровья;
• установление основ федеральной государственной политики в области охраны здоровья граждан;
• разработка и реализация федеральных программ по развитию здравоохранения, профилактике заболеваний, медицинской помощи, медицинскому образованию населения и другим вопросам в области охраны здоровья граждан;
• определение доли расходов на здравоохранение при формировании республиканского бюджета Российской Федерации, определение налоговой политики (в том числе льгот по налогам, сборам и иным платежам в бюджет) в области охраны здоровья граждан;
• управление федеральной государственной собственностью, используемой в области охраны здоровья граждан;
• установление единой федеральной системы статистического учета и отчетности в области охраны здоровья граждан;
• разработка единых критериев и федеральных программ подготовки медицинских и фармацевтических работников, определение номенклатуры специальностей в здравоохранении;
• установление стандартов качества медицинской помощи и контроль за их соблюдением;
• разработка и утверждение базовой программы обязательного медицинского страхования (ОМС) и установление страхового тарифа взносов на него;
• установление льгот отдельным группам населения в оказании медико-социальной помощи и лекарственном обеспечении;
• организация государственной санитарно-эпидемиологической службы Российской Федерации, разработка и утверждение федеральных санитарных правил, норм и гигиенических нормативов, обеспечение государственного санитарно-эпидемиологического надзора; организация системы санитарной охраны территории Российской Федерации;
• координация деятельности органов государственной власти и управления, хозяйствующих субъектов, субъектов государственной, муниципальной и частной систем здравоохранения;
• установление порядка производства медицинской экспертизы;
• установление порядка лицензирования медицинской и фармацевтической деятельности;
В соответствии с этим законом власти субъектов Российской Федерации обязаны:
• формировать собственный бюджет и определять долю расходов на здравоохранение;
• предоставлять материально-техническое обеспечение предприятий, учреждений и организаций государственной системы здравоохранения; утверждать территориальные программы ОМС;
• устанавливать дополнительные льготы отдельным группам населения в оказании медико-социальной помощи и лекарственном обеспечении;
• координировать деятельность органов государственной власти, субъектов муниципальной и частной систем здравоохранения в области охраны здоровья граждан;
• организовывать и координировать деятельность по подготовке кадров в области охраны здоровья граждан;
• лицензировать медицинскую и фармацевтическую деятельность на своей территории.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 |



