Некоторое количество средств на здравоохранение субъекты Российской Федерации получают от Министерства финансов. Эти средства являются бюджетными ассигнованиями на социальное обслуживание. Сколько из них должно пойти на здравоохранение, сколько на образование, а, сколько на прочие социальные сферы, не указывается. Объем отчислений на здравоохранение Министерство финансов определяет, исходя из потребностей регионального здравоохранения, но непосредственно распределяет отчисления сама региональная власть. Региональная власть распределяет полученные средства между местными властями, которые тоже вправе решать, как ими распорядиться.
От регионального здравоохранения к федеральному средства тоже поступают. Теоретически, существует ряд медицинских учреждений федерального уровня, которые должны оказывать медицинскую помощь жителям субъектов Российской Федерации бесплатно (за счет центрального финансирования). На деле это положение не выполняется ввиду скудного финансирования этих учреждений. В результате за лечение в таком медицинском учреждении должны платить либо региональные власти, либо сам больной. Министерство здравоохранения поручило принимать больных из субъектов Российской Федерации 67 из 273 федеральных стационаров. Все они оказывают высокоспециализированную дорогостоящую медицинскую помощь. Предполагалось, каждый такой стационар примерно четверть своих услуг будет оказывать больным из субъектов Российской Федерации, но они этой возможностью пользуются гораздо реже из-за необходимости платить за лечение.
Фонды ОМС собирают страховые взносы и переводят их страховым компаниям из расчета на душу населения. Страховые компании (в их отсутствие — территориальные фонды ОМС или их филиалы) заключают с медицинскими учреждениями договоры и оплачивают их услуги в соответствии с методами, способствующими более экономному использованию средств. Методы оплаты должны соответствовать интересам финансирующей стороны и объему предоставленной помощи. Однако на деле они чаще основаны на привычных подходах к финансированию, а внедрением новых методов, которые заставили бы медицинские учреждения стремиться к экономической эффективности, страховые компании почти не занимаются.
Закон предусматривает, что 0,2% фонда оплаты труда следует вносить в Федеральный фонд ОМС для выравнивания средств территориальных фондов. Однако этих средств оказалось недостаточно, чтобы погасить неравное положение российских регионов, которое еще сильнее обострилось на фоне экономического кризиса 1990-х гг. Одни субъекты Российской Федерации обладают развитой промышленностью, другим повезло меньше — на них давит безработица и выраженный дефицит местного бюджета. Неравенство регионов растет: в 1992 г. соотношение наименьших и наибольших ассигнований на медицинское обслуживание на душу населения составляло 1:4,3, а в 1998 г. — уже 1:7,6 (38).
Количество койко-дней на 1 застрахованного в Российской Федерации в 2009 году составило 2,076 или 106,9% к федеральному нормативу, что ниже показагода (2,106) на 1,4%. В 69 субъектах Российской Федерации фактические объемы стационарной помощи превысили или равны федеральному нормативу, в 18 из которых превышение составляет 30 и более процентов.
Наибольшее исполнение норматива койко-дня отмечается Еврейской автономной области – 3,,8% от федерального норматива), Забайкальском крае – 3,,8%), Магаданской области – 3,,0%). В 4 субъектах Российской Федерации исполнение норматива койко-дня составило менее 80% от федерального норматива: г. Санкт-Петербург – 1,489(76,7%), г. Москва – 1,,5%), Республика Ингушетия – 1,,0%), Ненецкий автономный округ –1,,3%). Средняя длительность пребывания в Российской Федерации в стационаре составила 10,79 койко-дня. В 2008 году – 10,96. Наибольшая длительность лечения в стационарных условиях отмечается в Чукотском автономном округе – 15,41 дня, Калининградской области – 13,77, Рязанской области – 13,14; наименьшая – в г. Байконуре – 7,97, Краснодарском крае – 8,78. Республике Тыве – 8,85.
Объем медицинской помощи, оказанной в дневных стационарах, составил 60,078 млн. пациенто-дней или 83,1% от всего объема оказанной амбулаторной помощи, что меньше показагода на 0,8%. Фактическое исполнение нормативов объема медицинской помощи, оказанной в условиях дневных стационаров, составляет 0,421 пациенто-дней на 1 застрахованного или 87,9% от федерального норматива, что превышает показагода на 1,5%. В 42 субъектах Российской Федерации фактический показатель объема медицинской помощи, оказанной в условиях дневных стационаров, равен или превышает федеральный норматив, в 10 из которых превышение составляет 30 и более процентов. Наибольшие показателя отмечаются в Магаданской области – 0,,6% от федерального норматива), Республике Мордовии – 0,,9% от федерального норматива), Белгородской области – 0,,9% от федерального норматива), Кемеровской области – 0,,0% от федерального норматива).
В 10 субъектах Российской Федерации количество фактических пациенто-дней на 1 застрахованного в год составило менее 50% от федерального норматива. Наименьшие показатели отмечаются в Чеченской Республике - 0,028 (5,9% от федерального норматива), Республике Дагестан – 0,042 (8,77% от федерального норматива), Чукотском автономном округе и городе Москве – 0,,24% от федерального норматива), Ненецком автономном округе – 0,,5% от федерального норматива. В Республике Ингушетии дневные стационары не функционируют.
Средняя стоимость посещения (без учета влияния районного коэффициента) составляет 138,6 рубля или 82,3% от федерального норматива, что больше показагода на 20,9%. В 10 субъектах Российской Федерации стоимость амбулаторного посещения (без учета влияния районного коэффициента) соответствует или превышает федеральный норматив, в 3 субъектах превышение составляет 30 и более процентов. В городе Москва стоимость посещения составляет 272,0 рубля (161,5% к федеральному нормативу), в городе Санкт-Петербурге – 225,9 рубля (134,2% к федеральному нормативу, Московской области – 210,1 рубля (124,8% к федеральному нормативу).
Наименьшая сложившаяся стоимость посещения отмечается в Республике Мордовии – 69,7 рубля (41,4% от федерального норматива), Республике Дагестан – 77,9 рубля (946,2% от федерального норматива), Еврейской автономной области – 81,7 рубля (48,5% от федерального норматива), Тульской области – 83,5 рубля (49,6% от федерального норматива).
Расходы на оказание стационарной медицинской помощи составили 290 228,3 млн. рублей, что превышает показагода на 18,3%. Выполнили или превысили федеральный норматив стоимости койко-дня 6 субъектов Российской Федерации, в том числе г. Москва – 2 025,7 рубля (173,6% к федеральному нормативу), Чукотский автономный округ – 1578,2 рубля (135,0% к федеральному нормативу), Ненецкий автономный округ – 1429,5 рубля (122,5% к федеральному нормативу), Чеченская Республика – 1356,2 руб. (116,2% к федеральному нормативу), г. Санкт-Петербург – 1 108,1 рубля (108,1% к федеральному нормативу), Московская область – 1 223,2 рубля (104,8% к федеральному нормативу). В 17 субъектах Российской Федерации стоимость койко-дня составляет не менее 70% от федерального норматива.
Наименьшая сложившаяся стоимость койко-дня отмечается в Республике Саха (Якутия) – 538,1 рубля (46,1% от федерального норматива), Сахалинской области – 500,9 рубля (42,9% от федерального норматива), Магаданской области – 453,0 рубля (38,8% от федерального норматива), Республике Мордовии – 378,0 рубля (32,4% от федерального норматива).
Средняя стоимость пациенто-дня (без учета влияния районного коэффициента) составляет 228,35 рубля, или 48,5% от федерального норматива, что больше показагода на 19,6%. В 2008 году стоимость 1 пациенто-дня составляла 73,4% от федерального норматива.
Федеральный фонд ОМС должен управлять финансовыми потоками и выравнивать финансирование здравоохранения в субъектах Российской Федерации, но реально это может быть выполнено только после завершения перехода на страховой принцип финансирования и окончательного перехода к реализации принципа самостоятельности медицинских учреждений.
Капитализация медицинских услуг
В 1991 г. средняя заработная плата медицинских работников составляла 75,4% средней заработной платы в стране. Сегодня врач получает столько же, сколько учитель начальных классов, и чуть больше, чем медицинская сестра или фельдшер. Тогда как в государственной больнице хирург зарабатывает 1500 рублей (50 долларов США) в месяц, в современной московской частной больнице заработная плата хирурга достигает 1500 долларов США (68). И первичная, и специализированная медицинская помощь оплачиваются по одинаковым принципам. Однако у специалистов и врачей больниц возможностей профессионального и должностного роста больше, а потому и зарабатывают они несколько больше.
В государственных медицинских учреждениях все медицинские работники получают установленный оклад. Большинство из них работает по трудовым соглашениям с тем органом власти, в чьем ведении находится медицинское учреждение. Размер заработной платы указан в трудовом соглашении, которое иногда определяет, сколько часов или рабочих смен в месяц должен отработать врач, нагрузку на врача (число приписанных к нему больных) и круг его обязанностей. На заработной плате отражается прохождение курсов повышения квалификации, опыт работы, занимаемая должность, а вот объем и качество работы на нее не влияют.
Чтобы справиться с этими недостатками, попытались развить появившуюся в годы перестройки схему премирования. В 1980-х гг. руководству больниц и поликлиник позволили самостоятельно выделять из своих сбережений премии лучшим сотрудникам. Сегодня, когда возможностей зарабатывать и сохранять прибыль стало еще больше, главные врачи должны иметь больше средств на поощрение успешного труда.
Премии стали правилом. Ежемесячная заработная плата на 20% и больше состоит именно из премий, однако малейшая привязка их к качеству работы привела к тому, что премии начисляют сплошь всем сотрудникам, как бы хорошо или плохо они ни работали. Возможно, надежды на разборчивость руководства в оплате труда своих сотрудников были слишком радужными, тем более что официальных методов для этого не предложено, а самые серьезные злоупотребления чаще допускают как раз главные врачи и заведующие отделений, воздействовать на которых труднее всего. Тем не менее, надежды на появление более дифференцированных подходов к оплате труда врачей сохраняются, вероятно, они должны вознаграждать не за исход лечения, а за число пролеченных больных.
Динамика роста заработной платы медицинских работников в организациях всех форм собственности существенна. При этом на муниципальном уровне, на котором находится большинство медицинских организаций, уровень ниже, чем в государственных и частных.
Таблица 3.12 – Среднемесячная номинальная начисленная заработная плата работников здравоохранения в организациях по формам собственности
Годы | ||||
2000 | 2005 | 2007 | 2008 | |
Рублей | ||||
Всего | 1 371 | 5 906 | 10 037 | 13 049 |
По формам собственности: | ||||
Государственная | 1 431 | 6 603 | 11 138 | 14 831 |
Муниципальная | 1 243 | 5 172 | 8 789 | 11 102 |
Частная | 1 532 | 6 844 | 11 482 | 14 848 |
собственность общественных и религиозных организаций (объединений) | 1 848 | 6 101 | 9 571 | 11 714 |
смешанная российская | 2 234 | 7 500 | 10 775 | 13 086 |
иностранная, совместная российская и иностранная | 2 460 | 11 976 | 20 077 | 27 149 |
Продолжение таблицы 3.12 | ||||
В процентах к среднемесячной заработной плате в целом по здравоохранению | ||||
Всего | 100 | 100 | 100 | 100 |
По формам собственности: | ||||
Государственная | 104 | 112 | 111 | 114 |
Муниципальная | 91 | 88 | 88 | 85 |
Частная | 112 | 116 | 114 | 114 |
собственность общественных и религиозных организаций (объединений) | 135 | 103 | 95 | 90 |
смешанная российская | 163 | 127 | 107 | 100 |
иностранная, совместная российская и иностранная | 179 | в 2,0 р. | в 2,0 р. | в 2,1 р. |
Возможности финансового влияния на работу врачей мешает распространенная традиция взяток. Их берут и медицинские сестры, и врачи, но последние за взятку могут сделать больше (они направляют на госпитализацию, назначают лекарственные средства и диагностические исследования), и, соответственно, возможностей пополнять свои доходы за счет взяток у них тоже больше. Именно таким неофициальным путем врачи зарабатывают больше медицинских сестер и фельдшеров, а врачи больниц и специалисты — больше врачей общей практики.
В российском частном здравоохранении, которое пока еще мало развито, подходы к оплате труда врачей более разнообразны. Получастные платные стоматологические и офтальмологические клиники выплачивают персоналу заработную плату и процент от доходов. Безусловно, отношения «врач-пациент» являются базовыми в здравоохранении, врачи частных клиник берут плату за каждую услугу, и при самостоятельной практике им достается от 40 до 70% доходов (остальное идет на оплату текущих затрат). Высокая маржинальная доходность медицинских услуг основывается на безвозмездном, целевом обеспечении капитальных затрат учреждений социальной сферы.
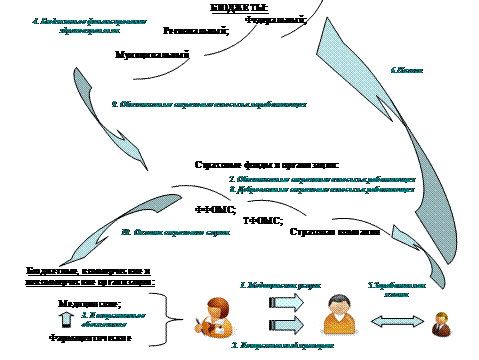
Рис. 3.10 – Модель «врач-пациент» в системе финансирования здравоохранения
За отношениями «врач-пациент» в современном здравоохранении стоит высокотехнологичный и ресурсоемкий производственный комплекс лабораторий, диагностического оборудования, восстановительной медицины. Даже по неполным данным динамики роста гг. оснащенности основными фондами медицинских учреждений видно, как меняется обеспеченность рабочего места медицинского работника.
Таблица 3.13 - Динамика фондовооруженности 1 врача за период гг.
Годы | ||||
2000 | 2005 | 2007 | 2008 | |
Наличие основных фондов (на начало года; по полной учетной стоимости), млрд. руб. (1995 г. - трлн. руб.) | 343,6 | 941,6 | 1 501,4 | 1 672,8 |
Численность врачей всех специальностей, тыс. чел | 680,2 | 690,3 | 707,3 | 703,8 |
Фондовооруженность 1 врача, тыс. руб. | 505,1 | 1 364,0 | 2 122,7 | 2 376,8 |
Численность занятых в здравоохранении не снижается с периода советского здравоохранения и составляет внушительную группу высококвалифицированных специалистов, занимая 6,8% от численности занятых в экономике.
Таблица 3.14 – Среднегодовая численность занятых в здравоохранении
Годы | |||||
1995 | 2000 | 2005 | 2007 | 2008 | |
Всего занятых в здравоохранении, тыс. человек | 4 443 | 4 408 | 4 548 | 4 644 | 4 666 |
в процентах от среднегодовой численности занятых в экономике | 6,7 | 6,8 | 6,8 | 6,8 | 6,8 |
По мере вовлечения медицинских продуктов и услуг в общий круг материального производств и обмена к организациям и учреждениям будет все больше предъявляться требований как к обычным субъектам рыночного обращения. Это приведет к реализации требований платежеспособности, ликвидности организаций и созданию реального капитала, функционирующего на рынке капиталов.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 |



