Основные показатели стационарозамещающей медицинской помощи в системе ОМС края приведены в таблице 3.10.
Таблица 3.10 - Основные показатели стационарозамещающей медицинской помощи
Показатели | 2008 год факт | 2009 год факт | 2009 г. в % к 2008 г. (гр.3/гр.2*100) |
Количество дней лечения, тыс. дней | 924,5 | 1 193,6 | 118,9 |
Количество дней лечения на 1000 населения Справочно: Федеральный норматив – 479 пациенто-дней | 320,1 | 413,3 | 118,9 |
Количество пролеченных, тыс. человек | 74,4 | 101,4 | 132,8 |
Стоимость стационарозамещающей помощи, тыс. рублей | ,7 | 385 972,5 | 149,0 |
Стоимость 1 дня лечения, рублей | 280,2 | 323,4 | 125,3 |
Стоимость медикаментов на 1 день лечения, рублей | 88,1 | 96,9 | 110,0 |
Однако не следует бросаться в другую крайность и отрицать необходимость бюджетного принципа финансирования во всем. Страховой принцип отражает связь между человеком и произошедшим страховым случаем, но игнорирует устойчивость системы здравоохранения в целях предоставления равных и доступных услуг. Страховые системы эффективно работают в развитых финансовых системах, где широко используются различные первичные и вторичные финансовые инструменты, которые поддерживают страхование рисков. В отсутствии таких систем для поддержания ликвидности системы здравоохранения бюджетные средства будут использоваться как карман ликвидности, поэтому необходимо рациональное сочетание страхового и бюджетного принципов в процессе финансирования системы здравоохранения.
Отсутствие конкуренции и избирательность договоров
Противоположность позиций между страховыми компаниями с одной стороны и медицинскими учреждениями с другой — основа реформы. Что касается страховых компаний, то, как уже отмечалось, во многих регионах их нет, и там территориальные фонды ОМС или их филиалы являются единственными покупателями медицинских услуг. Естественно, конкуренции между ними нет. В малонаселенных сельских районах заниматься медицинским страхованием не выгодно, и страховые компании там вряд ли появятся. Итак, конкуренция между страховыми компаниями возможна только в городских районах.
По оценкам, более половины существующих компаний сосредоточены в нескольких крупнейших городах страны: Москве, Санкт-Петербурге и других городах-миллионерах. Но даже там, где существует более одной страховой компании, отношения между ними больше напоминают не конкуренцию, а разделение сфер влияния. Так, население Санкт-Петербурга условно разделено на группы, каждая из которых закреплена за одной страховой компанией. При таком положении дел территориальные фонды постоянно заключают одни и те же договоры с одними и теми же страховыми компаниями, и ни работодатели, ни потребители не имеют никакой возможности выбора. В 2009 году сохранилась тенденция концентрации числа застрахованных по ОМС граждан в крупных СМО. На 01.01.2010 года количество застрахованных по ОМС граждан, включенных в реестр 14 СМО, имеющих численность застрахованных более 2 млн. человек, составило 72% от общего числа застрахованных.
Динамика числа СМО - юридических лиц и их филиалов, осуществляющих ОМС в годах, представлена на рисунке 3.7.
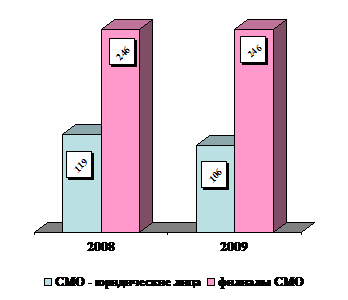
Рис. 3.7 - Динамика числа СМО - юридических лиц и их филиалов, осуществляющих ОМС в годах
Наиболее крупными СМО в системе ОМС являются: «МАКС-М» - застраховано по ОМС 21,1 млн. человек (15,2%); СМК -МС» - застраховано по ОМС 15,7 млн. человек (11,2%); СОГАЗ-Мед» - застраховано по ОМС 11,4 млн. человек (8,2%). В 9 страховых медицинских организациях, реестры которых включают от 1 до 2 млн. человек, застраховано 9% граждан (2008 год – 8%). СМО с численностью застрахованных менее 1 млн. человек составили в 2009 году 19% (в 2008 году - 20%).
В действительности, закон выполняется лишь частично, а новые схемы финансирования каждый субъект Российской Федерации принял по-своему. Следует отметить, что пока еще сохраняется ситуация, когда в части регионов отсутствуют медицинские страховые компании, в 16% регионов услуги медицинских учреждений по ОМС оплачивают территориальные фонды ОМС, а в 9% — филиалы территориального фонда ОМС. В остальных, страховые компании выступают только в предусмотренном законом качестве посредников покупателей медицинских услуг. В широком смысле, финансирование здравоохранения стало двойным, что создает большие сложности для медицинских учреждений.
В сложившейся ситуации страховые компании обеспечены подписчиками, поэтому ничто не побуждает их искать медицинские учреждения лучшего качества и за меньшую цену. В общем, в России нет страховых компаний, которые бы играли роль придирчивых покупателей. В ТФОМС, их филиалы и СМО от граждан поступило 15,8 млн. обращений (в 2008 году – 12,3 млн. обращений), в том числе 13,6 млн.(86,3% от общего количества обращений) заявления о выдаче или обмене страхового медицинского полиса ОМС.
За 2009 г. показатель обращений на 100000 населения по Российской Федерации составил – 11128 (за 2008 год – 9120 обращений). Обращения по поводу нарушения прав и законных интересов гражданина (жалобы) составляют 70344, или 0,5 % от общего количества обращений. Наиболее высокие показатели обращаемости граждан с жалобами в системе ОМС на 100000 населения по округам, по-прежнему, сохраняются в Дальневосточном ФО – 93, в Южном ФО – 77 и Северо-Западном ФО – 71.
Показатели обращаемости граждан с жалобами в системе ОМС на 100 000 населения в разрезе федеральных округов в 20годах представлены на рисунке 3.8.
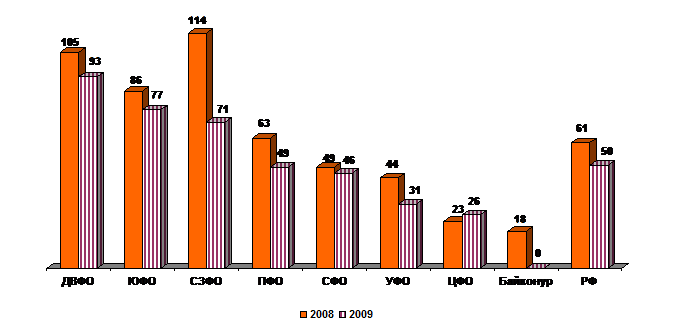 Рис. 3.8 - Показатели обращаемости граждан с жалобами в системе ОМС
Рис. 3.8 - Показатели обращаемости граждан с жалобами в системе ОМС
Наиболее высокие показатели обращаемости граждан с жалобами в системе ОМС на населения отмечены в Амурской области – 288, Томской области – 247, Самарской области – 241, Республике Дагестан – 156, г. Санкт-Петербург – 146, Ставропольском крае – 145.
Обоснованными признано 38929 жалоб, или 55,3 % от общего числа жалоб (в 2008 году – 47978). По причинам обоснованных жалоб граждан основное место занимают взимание денежных средств за медицинскую помощь по программе ОМС – 32,0% (в 2008 году – 29,8 %); организации работы медицинского учреждения – 20,0% (в 2008 году – 14,7 %); лекарственного обеспечения – 13,5% (в 2008 году – 14,3 %); отказа в оказании медицинской помощи по ОМС – 10,3% (в 2008 году - 9,8 %); качества медицинской помощи – 7,4% (в 2008 году – 6,2 %).
Конкуренция между медицинскими учреждениями порождается разборчивостью покупателя медицинских услуг (которую предполагает закон о медицинском страховании). Вспомним, что медицинские учреждения должны соревноваться за право заключить договор со страховой компанией, а выбор медицинского учреждения потребителем медицинских услуг (еще одна движущая сила конкуренции) происходит не напрямую, а через выбор страховой компании. Если страховая компания или филиал территориального фонда ОМС не ищет лучшее медицинское учреждение, чтобы заключить с ним договор (а, похоже, этого не делает ни одна страховая компания России), а потребитель выбирает медицинское учреждение только посредством выбора страховой компании, конкуренции между медицинскими учреждениями, безусловно, не будет.
Помимо всего выше сказанного, появлению конкуренции между медицинскими учреждениями мешают некоторые чисто российские особенности. Главное препятствие — сохранившееся с советских времен господство больниц и поликлиник на своей территории. В малонаселенных районах открывать дополнительные медицинские учреждения бессмысленно. Впрочем, даже если конкурент решил появиться на свет, ему помешали бы и необходимость высоких первоначальных затрат, и экономические и нормативные препоны. Таким образом, конкуренция между медицинскими учреждениями вероятна только там, где их много — в крупных городских районах. Но и здесь она выражена слабо.
Разборчивость в заключении договоров, без которой новой системе финансирования успеха не добиться, встречает препятствия на нескольких направлениях. Местные органы управления здравоохранением сопротивляются ей, поскольку их власть уменьшается пропорционально развитию рыночных отношений. Руководители больниц и поликлиник нередко боятся ее, поскольку с ней, помимо вероятного увеличения доходов, пришли бы необходимость менять привычные методы работы и неуверенность. Да и население не знает, что делать с возможностью выбора, предпочитая пассивно зависеть от государства.
Транзакционные финансовые потоки. Межрегиональные различия и неудачи выравнивания
В системе национальных счетов применяется группировка экономических единиц по институциональным секторам. Сектор представляет собой совокупность институциональных единиц (то есть хозяйствующих субъектов, которые могут от своего имени владеть активами, принимать обязательства, осуществлять экономическую деятельность и операции с другими единицами), однородных с точки зрения выполняемых функций и источников финансирования. Выделяются следующие сектора национальной экономики: нефинансовые корпорации; финансовые корпорации; государственное управление; некоммерческие организации, обслуживающие домашние хозяйства; домашние хозяйства.
Коммерческие организации (включая субъекты малого и среднего предпринимательства) относятся к сектору «Нефинансовые корпорации», учреждения, финансируемые за счет средств госбюджета и государственных внебюджетных фондов, относятся к сектору «Государственное управление», некоммерческие организации, а также самостоятельные подразделения коммерческих организаций, оказывающие услуги своим работникам – к сектору «Некоммерческие организации, обслуживающие домашние хозяйства», индивидуальные предприниматели без образования юридического лица – к сектору «Домашние хозяйства».
Таблица 3.11 - Оценка уровня промежуточного потребления по счету «Производство» по виду экономической деятельности «Здравоохранение и предоставление социальных услуг»
Ресурсы | Использование | Уровень промежуточного потребления ресурсов | ||
выпуск в основных ценах | промежуточное потребление | |||
2007г. | ||||
Всего | 1 ,8 | ,8 | ,0 | 38,50% |
Нефинансовые корпорации | ,8 | ,6 | ,2 | 40,56% |
Государственное управление | 1 ,0 | ,2 | ,8 | 38,10% |
Некоммерческие организации, обслуживающие домашние хозяйства | 28 081,9 | 14 321,5 | 13 760,4 | 51,00% |
Домашние хозяйства | 52 160,0 | 15 982,5 | 36 177,5 | 30,64% |
2008 г. | ||||
Всего | 1 ,5 | ,8 | 1 ,7 | 38,36% |
Нефинансовые корпорации | ,3 | ,4 | ,9 | 40,36% |
Государственное управление | 1 ,6 | ,7 | ,9 | 37,99% |
Некоммерческие организации, обслуживающие домашние хозяйства | 32 013,4 | 16 326,5 | 15 686,9 | 51,00% |
Домашние хозяйства | 67 921,2 | 20 824,2 | 47 097,0 | 30,66% |
Денежный поток двигается в первую очередь в направлении, где реализуется минимальное промежуточное потребление, только после предельной наполненности преодолевается порог следующего продукта. В секторе нефинансовых корпораций расположены организации, выпускающие лекарственные и медицинские препараты, модернизация которых требует капитальных вложений. А наибольшим порогом по уровню капитализации обладают страховые продукты добровольного медицинского страхования, которые требуют не только готовности медицинских организаций предоставить требуемые по качеству и количеству медицинские услуги, но информированности общества о наличии данных продуктов.
При современном недостаточном уровне капитализации медицинских услуг основная масса денежного потока вращается в сфере государственного управления и домашнего хозяйства. Однако и там не существует урегулированных правил позволяющих ускорять оборот финансовых ресурсов.
Система распределения средств от финансирующих органов к страховым медицинским организациям и далее к медицинскому учреждению сегодня состоит из двух почти не связанных компонентов. Один представлен федеральной и местными властями (бюджетное финансирование), другой — медицинским страхованием (страховое финансирование). Относительная роль этих компонентов в разных субъектах Российской Федерации различна. Двухкомпонентность системы распределения средств обусловлена незавершенностью реформы финансирования здравоохранения. Сегодня страховые и бюджетные средства в каждом районе участвуют в финансировании здравоохранения в разной мере, которая зависит от местной экономической и политической ситуации.
Местные власти в экономически неблагополучных районах испытывают гораздо больше затруднений. Попытки Федерального фонда ОМС уравнять условия финансирования здравоохранения во всех субъектах Российской Федерации не достаточны, чтобы справиться с крайне разным состоянием региональных бюджетов здравоохранения. В экономически успешных районах территориальные фонды ОМС тоже действуют лучше, и поэтому неравномерность финансирования усугубляется. На выравнивание условий финансирования выделяется лишь 5,5% всех страховых поступлений — не более чем символическая сумма. Под давлением меняющихся обстоятельств местные власти выбирают различные методы распределения средств. Если гражданин, проживающий в одном субъекте федерации сумел получить медицинскую услугу в другом регионе, то оплата счета медицинскому учреждению не всегда будет оплачена на таких же условиях, как если бы учреждение обслуживало «своего застрахованного». При существующей высокой мобильности россиян, существующие финансовые препятствия становятся фактором неравенства в предоставлении социальных услуг.
Например, в 2009 году Красноярский ФОМС продолжал финансировать медицинскую помощь, оказанную гражданам за пределами территории страхования (межтерриториальные расчеты). Указанные расходы в 2009 году составили 323,9 млн. рублей (на 38,3% выше 2008 года и составляло 10% от налоговых доходов КФОМС), медицинскую помощь получили 323 475 человек (11% от численности постоянно проживающих в Красноярском крае).
Оплата медицинской помощи, оказанной учреждениями здравоохранения других субъектов Российской Федерации жителям Красноярского края, составила 166,6 млн. рублей. Медицинскую помощь получили 208 307 человек, из них 68% было пролечено в медицинских учреждениях Сибирского федерального округа (республики Хакасия, Кемеровской области, Иркутской области). Расходы на медицинскую помощь, оказанную жителям других субъектов Российской Федерации, составили 157,3 млн. рублей. Медицинскую помощь получили 115 168 человек, из них 64% граждан составляют жители Сибирского федерального округа – республики Хакасия, Кемеровской и Иркутской области. В результате образовалось некоторое отрицательное сальдо межтерриториальных расчетов.
Следует обратить внимание на тот факт, что в России существуют территории, где традиционно высок риск колебаний межтерриториальных расчетов (Москва, Сочи и т. д.). В гораздо большей мере риск расчетов образуется за счет отсутствия согласованного механизма выравнивания условий страхового финансирования. Как уже отмечалось выше, взнос в ОМС пока еще составляет 3,6% фонда оплаты труда: 3,4% поступает в территориальный фонд ОМС и 0,2% — в Федеральный фонд ОМС на выравнивание условий страхового финансирования в субъектах Российской Федерации.
Бюджет здравоохранения ежегодно составляют Министерство здравоохранения и Министерство финансов. Они изучают затраты учреждений и программ здравоохранения, которые получают федеральное финансирование за счет налогов — Министерства здравоохранения, федеральных медицинских учреждений, федеральных целевых программ (включая иммунизацию населения).
Кроме того, Министерство здравоохранения и Федеральный фонд ОМС каждый год рассчитывают, сколько средств потребуется на обеспечение основного набора бесплатных медицинских услуг (по программе государственных гарантий стране в целом и каждому субъекту Российской Федерации — с поправкой на данные о заболеваемости. Результаты расчетов утверждает Министерство финансов. Затем на их основании каждый субъект Российской Федерации получает рекомендации по затратам на здравоохранение на будущий год. Рекомендации силы закона не имеют. Объем рекомендуемых затрат на региональное здравоохранение распределяется следующим образом: две трети средств должны быть направлены на оплату основного набора бесплатных медицинских
Уровень взносов работодателей в ОМС определен федеральной властью. Уровень взносов местных властей за неработающих граждан (пожилых, детей, инвалидов и безработных) законодательно не установлен, и каждый субъект Российской Федерации устанавливает его самостоятельно. В соответствии с законом о медицинском страховании 1993 г., все взносы в ОМС (из бюджетов и от работодателей) и отчисления на здравоохранение от местных властей (формируются за счет налогов, арендных и прочих поступлений) должны быть объединены в общий фонд средств регионального или местного здравоохранения. Однако обычно власти субъекта Российской Федерации вносят лишь часть средств, необходимых для оплаты медицинского обслуживания своего населения. В итоге средства региональной системы ОМС составляют не две трети всех затрат на региональное здравоохранение, а лишь треть от необходимых двух третей. Местные власти вместо того, чтобы оплачивать ОМС неработающих граждан, предпочитают выделять средства непосредственно медицинским учреждениям, поскольку, таким образом, им проще регулировать свои расходы. Треть затрат на региональное здравоохранение (в частности, на высокоспециализированное медицинское обслуживание) возложена на региональный бюджет. Основная часть этих затрат поступает в региональные медицинские учреждения и небольшая доля — в медицинские учреждения федерального уровня.
Общий объем финансирования регионального здравоохранения, таким образом, зависит не столько от рекомендаций министерств, сколько от прежних потребностей медицинских учреждений (зависят от штатного расписания, коечного фонда и постоянных затрат), умения властей получать доход, устоявшихся правил и методов распределения средств, работы региональной системы ОМС (с учетом того, что местные работодатели не всегда способны выполнять свои обязательства по ОМС).
Переход на одноканальное финансирование предполагает централизацию финансовых ресурсов налоговых источников и обязательных страховых взносов и перечислению их по единому страховому принципу.
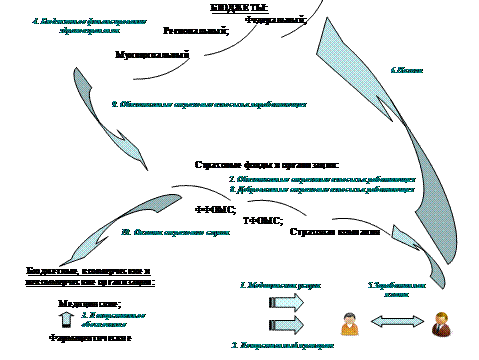
Рис. 3.9 – Реализуемая система одноканального финансирования в здравоохранении
Переход на одноканальное финансирование не исключает иных источников финансирования. Их образуют средства, поступающие в медицинские учреждения за обслуживание по договорам — между предприятием и медицинским учреждением; между страховой компанией и ведомственным медицинским учреждением (в остальных случаях финансирование ведомственных и обычных медицинских учреждений не совпадает). Еще один вероятный источник финансирования государственного медицинского учреждения — добровольное медицинское страхование. Значительный вклад в общий объем средств здравоохранения вносят платные медицинские услуги и взятки. Ни один из дополнительных финансовых потоков не учитывается при составлении бюджета здравоохранения и должным образом не контролируется, но все они приносят, похоже, немалый объем средств в здравоохранение.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 |



