Группы обследованных | n | ИЛ-1β | ИЛ-6 | ФНО-α |
Контрольная группа (з) | 20 | 11,2±2,3 | 3,9±1,7 | 4,5±2,1 |
ХП коренное население (1л) | 21 | 17,8±2,5+ | 21,5±3,2+ | 8,2±2,5+ |
ХП славянское население (2л) | 18 | 13,4±2,6З* | 16,3±3,4+* | 4,5±2,6 |
ХП коренное население (1с) | 20 | 19,4±3,3+ | 24,3±2,5+ | 12,7±2,6+ |
ХП славянское население (2с) | 19 | 14,3±2,4+* | 12,4±2,5+* | 6,5±2,5+ |
Примечание: p<0,05 в следующих случаях:
+ статистически достоверное увеличение по сравнению с контрольной группой
* статистически достоверное увеличение по сравнению с группой из Республики Дагестан
Как видно из представленных данных, содержание ИЛ-1β у пациентов с ХП, имеет тенденцию к повышению, особенно, у пациентов – представителей коренных народностей Дагестана. У славянского населения при ХПЛ статистически достоверных отличий с практически здоровыми лицами не выявлено и уровень ИЛ-1β был достоверно ниже, чем у представителей коренных народностей Дагестана (группа 1), страдающих ХПЛ.
Установлено, что ИЛ-6 в плазме крови при развитии пародонтита у представителей группы 1, был статистически достоверно увеличен сравнения по сравнению с группой 2 и контрольной группой, причём у коренных народностей Дагестана отмечено достоверное увеличение как при ХПЛ так и ХПС по сравнению со славянским населением (в 1,2 и 2 раза соответственно).
Содержание цитокина ФНО-α повышалось у коренных народностей Дагестана при ХПЛ и ХПС, в то время как у славянского населения зарегистрировано статистически достоверное повышение ФНО-α только при ХПС, что указывает на сниженный иммунный ответ у последних.
Таким образом, максимальное повышение уровня провоспалительных цитокинов ИЛ-1β, Ил-6, ФНО-α отмечалась при ХПС, причём у представителей коренных народностей Дагестана оно было достоверно выше, чем у славянского населения.
Следовательно, наличие воспалительной реакции тканей пародонта, очевидно, сопровождается повышением концентрации в плазме крови провоспалительных цитокинов ИЛ-1β, ИЛ-6 и ФНО-α., причём у представителей коренного населения Дагестана уровень ответа оказался выше, чем у представителей славянского населения.
Полученные результаты исследования микрофлоры пародонта, её чувствительности к антибактериальным препаратам и цитокинового профиля позволили нам обосновать дифференцированную тактику лечения пациентов, которая включала профессиональную гигиену и антибактериальную терапию согласно стандарту лечения пародонтита (рис. 2).
Линкомицин использовали местно в виде пленок «Диплен Дента». Учитывая повышенную продукцию цитокинов у пациентов группы 2, использовали дипленовые пленки с иммунотропным препаратом «Галавит», что показало клиническую эффективность сопоставимую с результатами лечения в группе 1. При ХПЛ плёнки назначали в течение 14 суток, при ХПС – 21 суток.
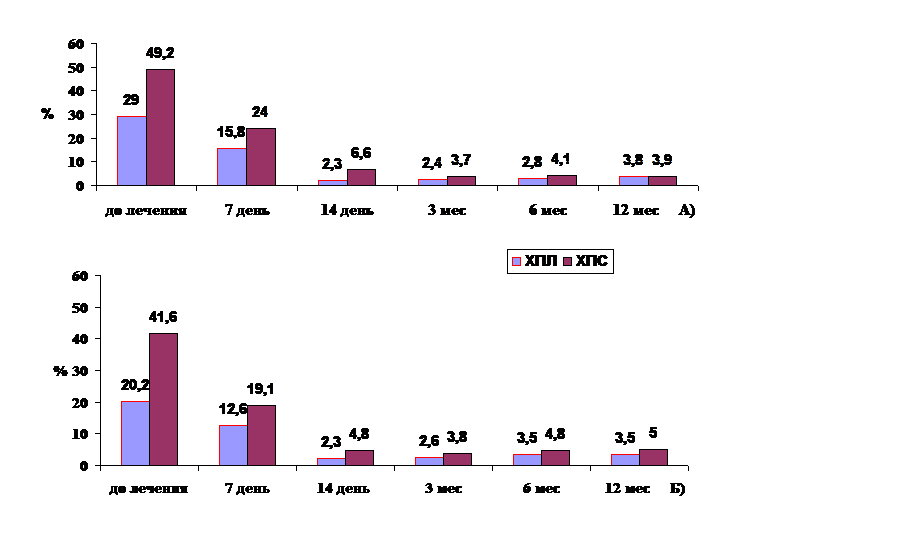
Рис. 2. Сравнительная динамика PMA у пациентов коренных народностей (А) и славянского населения Республики Дагестан (Б)
На рис.2 представлена динамика основных объективных параметров, характеризующих клиническую картину пародонтита у жителей коренных народностей и славянского населения Дагестана: индекс PMA был существенно повышен на момент обращения пациентов, статистически достоверно снижался к 14 дню после лечения. При легкой степени тяжести кривая была более благоприятной. Аналогичная картина отмечена, также и у представителей славянского населения Дагестана. Исходные данные (до лечения) показали статистически достоверные отличия между PMA: у пациентов группы 1 (как ХП 1л, так и ХП 1с) показатель был в 1,7 и 2 раза выше по сравнению с пациентами группы 2 (ХП 2л и ХП 2с) соответственно. В динамике и после проведённого лечения статистически достоверных различий не отмечали.
Индекс кровоточивости SBI при ХПЛ нормализовался на 14 день и оставался стабильным на протяжении года, в то время как при ХПС в период после 6 месяцев наблюдения отмечали увеличение частоты кровоточивости. Индексы SBI у славянского населения до лечения был достоверно ниже (p<0,05).
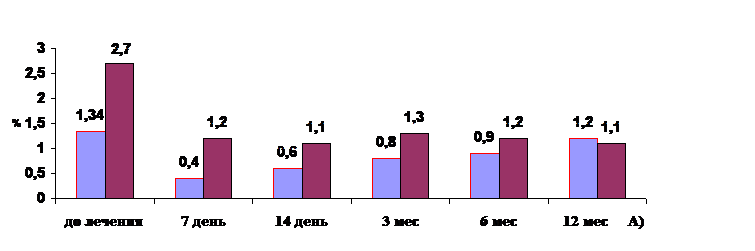 Индекс гигиены OHI-s (рис. 3) имел некоторые статистически значимые различия в сравниваемых группах, которые касались уровня гигиены у пациентов с лёгкой и средней степенью тяжести хронического пародонтита. Однако не выявлено достоверной разницы между ХП 1л и ХП 2л ( индекс 1,34 и 1,32 соответственно), также как и при ХП 1с и ХП 2с (индекс 2,7 и 2,8 соответственно). То есть различий между этническими группами, проживающими в одном регионе, не установлено.
Индекс гигиены OHI-s (рис. 3) имел некоторые статистически значимые различия в сравниваемых группах, которые касались уровня гигиены у пациентов с лёгкой и средней степенью тяжести хронического пародонтита. Однако не выявлено достоверной разницы между ХП 1л и ХП 2л ( индекс 1,34 и 1,32 соответственно), также как и при ХП 1с и ХП 2с (индекс 2,7 и 2,8 соответственно). То есть различий между этническими группами, проживающими в одном регионе, не установлено.
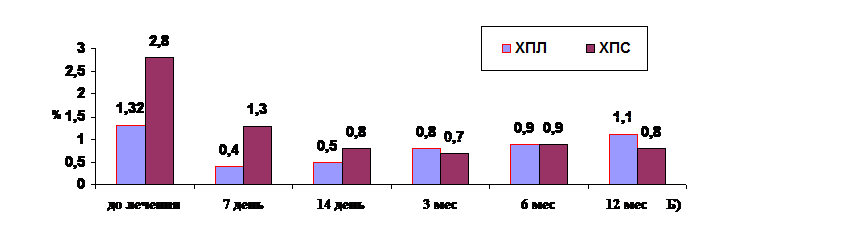
Рис. 3. Сравнительная динамика индекса гигиены у пациентов коренных народностей (А) и славянского населения Дагестана (Б)
При бактериологическом исследовании у больных ХП 1л и ХП 2л динамика микробной флоры соответствовала этапам лечения и характеризовалась снижением количества выявляемых пародонтопатогенных бактерий (1 и 2 порядка). На 14 день в сравниваемых группах на фоне проводимой местной антибактериальной терапии пародонтопатогенные виды, как правило, не определялись.
У больных ХПЛ и ХПС показатели колонизации (степень обсеменённости) пародонтопатогенной и резидентной флоры практически не различались в сравниваемых этнических группах. В тоже время по качественному видовому составу выявлены различия, касающиеся пародонтопатогенных видов 1 порядка, которые доминировали у коренных народов Дагестана (аварцев и даргинцев). В результате лечения на 14-е сутки регистрировали минимальное количество пародонтопатогенов 1 и 2 порядка, но полной эррадикации в обеих сравниваемых этнических группах – ХП 1с и ХП 2с достичь не удавалось.
Таким образом, при обследовании пациентов коренных народностей Дагестана больных пародонтитом нами было установлено, что в исследуемом материале этих больных наблюдались значимые изменения как общего количества цитокинов, так абсолютного и процентного содержания каждого из них, как в пародонтальных карманах, так и в участках без признаков пародонтита у здоровых людей. Полученные результаты явились основанием для назначения пациентам – представителям коренных народностей Дагестана иммунотропного препарата «Галавит», который, как известно, способен угнетать функциональную активность гранулоцитов и макрофагов, что снижает интенсивность альтерации при воспалении. Представленные данные о динамике основных клинических и лабораторных параметров свидетельствуют, что результаты лечения на протяжении 1 года наблюдения показали благоприятные сходные результаты в группах сравнения при индивидуальном подборе лечения с учетом интерлейкинового профиля.
Проводимые ранее исследования состава содержимого зубодесневого кармана позволило сформировать цитокиновую концепцию развития хронического воспаления в пародонте. Согласно данной концепции, активация пародонтопатогенными микробами моноцитов и макрофагов на уровне зубодесневого соединения увеличивает продукцию этими клетками провоспалительных цитокинов, вызывая дисбаланс между их про - и противовоспалительным пулами. Это является одной из основных причин повреждения тканей пародонта, которое может привести к резорбции альвеолярной кости и служит критерием для назначения препаратов с иммунотропным действием.
Патогенетический дисбаланс между про - и противовоспалительным пулами цитокинов (провоспалительный цитокиновый сдвиг) при заболеваниях пародонта – следствие неадекватного локального иммунного ответа на микрофлору. Высокие концентрации межклеточных медиаторов воспаления в десневой жидкости у пациентов с воспалительными заболеваниями пародонта становятся причиной нарушения остеоинтеграции имплантата, изменений состава и свойств ротовой жидкости [ и соавт., 2012].
Результаты, полученные нами, согласуются с данными других авторов. Так P. M. Duarte et al. (2009) предполагают, что экспрессия факторов воспаления и остеокластогенеза может играть важную роль в развитии и тяжести течения заболеваний пародонта. Предполагалось, что продукция провоспалительных цитокинов не связана со значительной бактериальной нагрузкой. Тем не менее, если при этом культуральными методами были выявлены пародонтопатогены, уровень цитокинов был повышен.
Существует мнение, что у пациентов, имеющих положительный генотип IL-1 β, обусловленный полиморфизмом генов, мероприятия по поддержанию гигиены полости рта на достаточно высоком уровне довольно часто приводят к значительному повреждению тканей пародонта, которое сопровождается утратой их основной фиксирующей функции. Пациенты с положительным генотипом IL-1 β относятся к группе повышенного риска развития тяжелых форм пародонтита, кровоточивости десен при зондировании и утраты зубов, выявленных в процессе последующих наблюдений. Они также предрасположены к утрате опорного аппарата зубов.
Показана взаимосвязь между высокой частотой полиморфизма генов в локусах ИЛ-1α –899, ИЛ-1 β +3953 и развитием пародонтита тяжелой степени тяжести у людей в возрасте до 35-40 лет, а также с повышенной частотой выявления в пародонтальных карманах у этих пациентов маркеров ДНК P. intermedia, T. denticola, вирусов герпеса HSV1 типа и EBV. Авторы предположили, что по генотипу IL-1 β в сочетании с данными о бактериальной нагрузке (наличии вирулентных пародонтопатогенных бактерий 1 и 2 порядка), а также с данными о возможных дополнительных факторах риска можно прогнозировать состояние пародонта пациента, включая риск дальнейшей потери зуба.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 |



