Вопросы:
1. Выделите и обоснуйте основной синдром.
2. Составьте план дополнительного обследования пациента в соответствие с основным синдромом.
3. Уточните, какова будет прозрачность мочи по данным ОАМ.
4. Каково функциональное состояние почек у больного?
5. Охарактеризуйте изменения со стороны глазного дна, ожидаемые у данного больного.
Задача 1. Эталоны ответов
1. Основной синдром - нефритический.
2. План дополнительного обследования:
Методы исследования | ||
Лабораторные | Инструментальные | |
ОАК | УЗИ почек | |
ОАМ | Экскреторная урография | |
Пробы Зимницкого и Нечипоренко | Исследование глазного дна | |
Б/х крови (белок, холестерин, креатинин, мочевина, мочевая кислота, электролиты) | Радиоизотопная ренография и сканирование почек | |
Проба Реберга-Тареева | Пункционная биопсия почки | |
Суточная протеинурия | КТ почек | |
Белок Бенс-Джонса в моче | ЭКГ |
3. Мутная моча.
4. По данным пробы по Зимницкому и пробы Реберга-Тареева выявлено снижение концентрационной функции почек и СКФ при сохранении азотвыделительной функции почек.
5. При исследовании глазного дна будут выявлены сужение и извитость артерий, феномен «перекреста», «серебряной проволоки», кровоизлияния в сетчатку, отек соска зрительного нерва.
Тема: Основные синдромы при заболеваниях ЖКТ
Задача 2.
69 лет.
Основные жалобы: боль в подложечной области, тошнота, отрыжка, вздутие живота, диарея.
Детализация основных жалоб:
- боль в подложечной области тупого характера, чувство «тяжести», возникающие через 30-40 минут после приема пищи;
- тошнота беспокоит практически постоянно; испытывает отвращение к мясу;
- отрыжка воздухом с запахом тухлых яиц после приема пищи;
- вздутие живота;
- стул 3-4 раза в день с выделением кашицеобразных каловых масс с неприятным запахом.
Общие жалобы и их детализация: выраженная постоянная общая слабость, снижение массы тела на 8 кг за последний год.
Жалобы с посистемным уточнением и их детализация:
Сердечно-сосудистая система: учащенное сердцебиение и одышка смешанного характера при умеренной физической нагрузке.
Нервная система и органы чувств: чувство «покалывания» в кончиках пальцев.
Из анамнеза заболевания: Длительное время наблюдалась у терапевта с диагнозом « Хронический атрофический гастрит», ранее получала заместительную терапию желудочным соком. Последние 3 года лечения не получает. Около 2 лет назад стала беспокоить диарея, вздутие кишечника, отрыжка, последний год стала нарастать общая слабость, больная похудела на 8 кг.
Из анамнеза жизни: Отец больной умер от рака желудка.
Объективные данные: Состояние средней тяжести. Кожные покровы бледные с желтоватым оттенком. Масса тела снижена. На ногах – мягкие отеки до средней трети голеней. Дыхание везикулярное, дополнительных дыхательных шумов нет. Границы относительной сердечной тупости в пределах нормы. Тоны сердца приглушены, ритмичные, ЧСС – 90 в минуту, на верхушке - мягкий систолический шум. АД – 90/60 мм рт. ст. При осмотре форма живота круглая, увеличен в размерах за счет метеоризма. При поверхностной пальпации живота отмечается умеренная болезненность в подложечной области, урчание вокруг пупка. Отделы толстой кишки пальпируются в типичном месте, раздуты газом, урчат при пальпации. Печень пальпируется у края реберной дуги, ровная, мягкая, безболезненная.
Данные лабораторных методов исследования:
Общий анализ крови: Биохимический анализ крови:
Эритроциты × 1012/л | Гемоглобин г/л | Цветовой показатель | Тромбоциты × 109/л | ||||||
3,3 | 92 | 1,2 | 180 | ||||||
Лейкоциты × 109/л | б | э | миелоц | ю | п | с | л | м | |
3,8 | 2 | 4 | 66 | 20 | 8 | ||||
Анизоцитоз + | |||||||||
Пойкилоцитоз ++ | |||||||||
Время свертывания | |||||||||
СОЭ 17 мм/ч | |||||||||
Билирубин, мкмоль/л | 9,5 |
Общий белок, г/л | 58 |
Креатинин, мкмоль/л | 84 |
Калий, ммоль/л | 3,5 |
АлАТ, ммоль/л | 0,45 |
АсАТ, ммоль/л | 0,32 |
Общий холестерин, ммоль/л | 2,6 |
Сывороточное железо, ммоль/л | 3 |
ОЖСС, ммоль/л | 88 |
Копрологическое исследование:
Консистенция | Кашицеобразная |
Цвет | Темно-коричневый |
Реакция | Щелочная |
Слизь, кровь | Отсутствуют |
Мышечные волокна непереваренные | Большое количество |
Соединительная ткань | Большое количество |
Нейтральный жир | Нет |
Жирные кислоты | Нет |
Мыла | Неб. количество |
Растительная клетчатка (переваримая) | Большое количество |
Крахмал | Умер. количество |
Микрофлора | Гнилостная |
Эпителий | Нет |
Лейкоциты | Нет |
Фиброэзофагогастродуоденоскопия: Пищевод свободно проходим, стенки эластичны. Кардия смыкается. Желудок обычной формы и размеров, в просвете слизь. Складки истончены, слизистая диффузно гиперемирована во всех отделах. в нижней трети тела желудка по малой кривизне определяются полиповидные разрастания диаметром до 1 см. Проведена окраска индигокармином. Биопсия из тела желудка и патологически измененного участка нижней трети тела желудка. Пилорус проходим. 12-перстная кишка без особенностей.
|
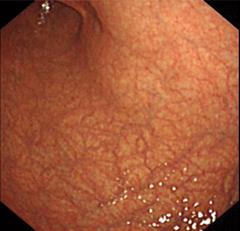

Эндоскопическая картина нижней трети тела желудка до и после окраски индигокармином:
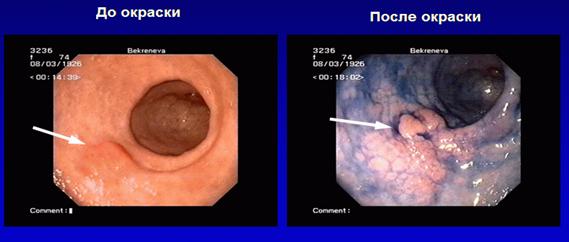

Результаты гистологического исследования слизистой тела желудка:
|

Вопросы:
1. Выявите и обоснуйте основной синдром.
2. Укажите причину основного синдрома?
3. Объясните изменения в анализах крови и кала.
4. Оцените результаты эндоскопического исследования и результаты биопсии слизистой тела желудка. Каково их диагностическое значение?
5. Какие дополнительные лабораторные и инструментальные методы необходимы для подтверждения диагноза?
Задача 2. Эталоны ответов
1. Синдром мальдигестии/мальабсорбции (мальассимиляции) выставлен на основании:
· жалоб (боль в подложечной области тупого характера, чувство «тяжести», возникающие через 30-40 минут после приема пищи; тошнота постоянная; отрыжка воздухом с запахом тухлых яиц после приема пищи; вздутие живота; стул 3-4 раза в день с выделением кашицеобразных каловых масс с неприятным запахом; постоянная общая слабость, снижение массы тела на 8 кг за последний год);
· данных анамнеза заболевания (длительное время – «Хронический атрофический гастрит», у врача не наблюдалась, адекватного лечения не получала);
· данных анамнеза жизни: отягощенный наследственный анамнез по раку желудка;
· данных объективного обследования: Кожные покровы бледные. Масса тела снижена. На ногах – мягкие отеки до средней трети голеней. ЧСС – 90 в минуту, на верхушке - мягкий систолический шум. АД – 90/60 мм рт. ст. Форма живота круглая, увеличение живота в размерах за счет метеоризма. Умеренная болезненность в подложечной области, урчание вокруг пупка. Отделы толстой кишки раздуты газом, урчат при пальпации;
· данных лабораторных и инструментальных методов исследования:
ОАК: анемия; анизоцитоз — наличие в периферической крови эритроцитов различной величины; пойкилоцитоз — наличие эритроцитов различной формы, небольшое ускорение СОЭ.
Биохимический анализ крови: гипопротеинемия, гипохолестеринемия, снижение уровня сывороточного железа, увеличение ОЖСС.
Копрограмма: креаторея, большое количество соединительной ткани, амилорея, гнилостная микрофлора.
ФЭГДС: Складки истончены, слизистая диффузно гиперемирована во всех отделах. Сосудистая сеть подслизистого слоя хорошо видна через слизистую оболочку в теле желудка. В нижней трети тела желудка по малой кривизне определяются полиповидные разрастания диаметром до 1 см.
Гистологическое исследование слизистой тела желудка: наличие Н. pylori.
2. Рак нижней трети тела желудка.
3. ОАК: анемия (снижение эритроцитов и гемоглобина), увеличение цветового показателя, небольшое ускорение СОЭ, анизоцитоз — наличие в периферической крови эритроцитов различной величины; пойкилоцитоз — наличие эритроцитов различной формы.
Биохимический анализ крови: гипопротеинемия, гипохолестеринемия, снижение уровня сывороточного железа, увеличение ОЖСС – из-за нарушения процессов всасывания в тонкой кишке основных компонентов пищи.
Копрограмма: креаторея, большое количество соединительной ткани,
растительной клетчатки (переваримой), связанные с недостаточностью
желудочного пищеварения; умеренное количество крахмала, гнилостная
микрофлора.
4. В теле желудка – признаки атрофии слизистой, в нижней трети тела желудка – полиповидные разрастания (рак?), биопсия из тела желудка – наличие Н. pylori (фактор риска рака желудка).
5. Биопсия из полиповидных разрастаний нижней трети тела желудка (наличие злокачественного новообразования), рентгенография желудка (моторная и эвакуаторная функция желудка, толщина стенки желудка), эндо-УЗИ стенки желудка.
Приложение 3
Обязательные практические навыки (уровень владения методом)
Профессионально провести обследование больного и дать заключение:
I. Раздел. Общий осмотр.
Оценить:
- состояние больного
- сознание
- положение
- поведение
- телосложение
- конституциональный тип
- походку
- осмотр лица
- голос
- речь
- кожные покровы: цвет, сыпи, влажность, эластичность
- подкожно-жировая клетчатка: степень развития, равномерность
распределения
- отеки: локализация, распространенность, выраженность, свойства
- исследование лимфатических узлов: локализация, величина,
консистенция, болезненность, подвижность
- мышцы: степень развития, симметричность, тонус, болезненность, сила
- кости: деформации, болезненность при ощупывании и перкуссии
- суставы: конфигурация, окраска кожи, местная температура, болезненность при пальпации, объем активных и пассивных движений, хруст
2) осмотр по областям:
-голова
- глаза
- нос
- уши
- шея
- щитовидная железа
- конечности
Раздел II. Исследование органов дыхания:
- осмотр грудной клетки: форма грудной клетки, симметричность, участие
в акте дыхания, частота дыхания, глубина, ритм, тип дыхания;
- пальпация грудной клетки: определение болезненности и резистентности грудной клетки, голосовое дрожание, шум трения плевры;
- сравнительная перкуссия легких по передней, боковой и задней поверхности грудной клетки;
- топографическая перкуссия легких: определение высоты стояния верхушек спереди, уровень нижних границ легких, активной подвижности нижнего края легких по лопаточным линиям;
- аускультация легких: определить характер основного дыхательного шума над легкими, выявить дополнительные дыхательные шумы, дифференцировать их между собой.
Раздел III. Исследование органов кровообращения:
- осмотр артериальных сосудов: височных, сонных, подключичных, плечевых, бедренных, артерий на тыле стоп; вен шеи, нижних конечностей;
- осмотр области сердца: сердечный горб, верхушечный толчок, сердечный толчок, пульсация грудного брюшного отделов аорты, легочной артерии, эпигастральной пульсации;
- пальпация сосудов в перечисленной выше последовательности;
- пальпация области сердца: верхушечный толчок (локализация, площадь, высота, сила, резистентность), сердечный толчок, систолическое и диастолическое дрожание в области сердца, эпигастральная пульсация (истинная, ложная);
- перкуссия сердца: границы относительной сердечной тупости, определить длинник и поперечник сердца, ширина сосудистого пучка ;
- аускультация сердца: выслушать тоны сердца в 5 точках аускультации, оценить их свойства (количество, сила, высота, продолжительность, тембр), выявить патологию тонов (усиление, ослабление, расщепление, раздвоение), добавочные патологические и физиологические тоны, ритмы перепела и галопа, выслушать шумы и дать им характеристику.
Раздел IV Исследование органов пищеварения:
- осмотр полости рта, зева, миндалин: состояние слизистой полости рта, зубов. Язык: влажность, цвет, сосочки, налеты.
- осмотр живота: форма, размеры, участие в акте дыхания, видимая перестальтика и антиперистальтика желудка и кишечника, венозные коллатерали, грыжевые выпячивания.
- перкуссия живота: характер звука, определение наличия жидкости в брюшной полости.
- поверхностная пальпация живота: определение болезненности, мышечного напряжения, крупных опухолей органов брюшной полости и передней брюшной стенки, значительного увеличения внутренних органов, грыж белой линии живота, пупочного кольца.
- глубокая методическая скользящая пальпация живота по -: сигмовидной, слепой, поперечно-ободочной, восходящей, нисходящей кишок; пальпация большой кривизны желудка, превратника;
- аускультация живота: выслушивание кишечных шумов, шума трения листков брюшины, сосудов.
Раздел V.Исследование печени, желчных путей, селезенки, поджелудочной железы, почек, мочевого пузыря:
- осмотр области правого подреберья;
- перкуссия: определение границ и размеров печени;
- пальпация печени, желчного пузыря, определение пузырных симптомов;
- осмотр области селезенки, перкуссия границ, определение размеров, и пальпация селезенки;
- пальпация поджелудочной железы.
- пальпация: почек, мочевого пузыря
- перкуссия: симптом Пастернацкого, определение верхней границы мочевого пузыря;
Приложение 4.
Примеры оценочных средств для промежуточной аттестации по итогам освоения дисциплины
1. Контроль практических навыков на итоговой аттестации (1-я часть экзамена)
Студент должен выполнить методику исследования, дать заключение по результатам исследования и быть готовым объяснить механизмы и диагностическое значение выявленных симптомов, ответить на вопросы преподавателя по методам исследования больного. Ответы на каждый вопрос билете оценивается по 5 бальной системе и отметка заносится в ведомость.
1.1. Примерный набор вопросов в билетах
БИЛЕТ № 1
1. Исследуйте подкожно-жировую клетчатку.
2. Проведите сравнительную перкуссию легких.
3. Проведите аускультацию легких.
4. Исследуйте пульс на лучевых артериях.
5. Определите левую границу относительной сердечной тупости.
6. Проведите поверхностную пальпацию живота.
7. Пропальпируйте слепую кишку.
БИЛЕТ № 2
1. Исследуйте лимфатические узлы.
2. Проведите осмотр грудной клетки.
3. Проведите сравнительную перкуссию легких.
4. Проведите пальпацию области сердца.
5. Определите левую границу относительной тупости сердца.
6. Пропальпируйте сигмовидную кишку, определите симптомы раздражения брюшины.
7. Пропальпируйте печень, определите симптом Ортнера.
2. Примерный набор вопросов в билете по оценке уровня усвоения теоретических знаний на курсовом экзамене (2-я часть, письменная работа)
2.1. Примерный набор вопросов в билете:
Билет № 1
1. Данные общего осмотра при заболеваниях органов дыхания. Диагностическое значение.
2. Синдром воспалительной инфильтрации легочной ткани (на примере долевой пневмонии): основные жалобы, механизмы их формирования, клиническая характеристика.
3. Причины и механизмы образования интракардиальных и экстракардиальных шумов сердца.
4. Недостаточность митрального клапана: данные перкуссии и аускультации сердца.
5. Синдром нарушения всасывания: виды, причины возникновения.
6. Синдром портальной гипертензии: данные лабораторных и инструментальных методов исследования.
7. Отеки при нефритическом синдроме: основные механизмы развития, отличия от сердечных.
Билет № 2
1. Диагностическое значение осмотра грудной клетки при заболеваниях органов дыхания.
2. Синдром плеврального выпота: данные перкуссии и аускультации легких.
3. Экстракардиальные боли: причины, детализация, диагностическое значение.
4. Аортальная недостаточность: основные жалобы, механизмы их формирования, клиническая характеристика.
5. Данные лабораторных и инструментальных методов исследования при синдроме нарушения всасывания.
6. Боли при заболеваниях печени, виды, причины и механизмы возникновения, детализация, диагностическое значение
7. Нефротический синдром: причины развития, клинико-лабораторные признаки.
3. Контроль теоретических знаний на курсовом экзамене (3-я часть, решение клинических задач, интерпретация результатов лабораторных исследований, анализ ЭКГ)
3.1. Пример клинических задач
ЗАДАЧА 1
70 лет, поступил в приемное отделение с основными жалобами на удушье, одышку, боли в сердце, кашель, кровохарканье.
Детализация жалоб: удушье с затруднением вдоха и выдоха, резко усиливается при малейшем движении в постели, при разговоре, сопровождается кашлем и кровохарканьем.
Одышка в покое, постоянная, смешанного типа, усиливается при вставании с постели и переходит в удушье.
Боль в сердце постоянная, локализуется за грудиной, сильная, жгучая, отдает в левое плечо, челюсть, усиливается при малейшем движении, не снимется нитроглицерином. Кашель с легко отделяемой мокротой, в количестве 0,5 литра за 30 минут, розового цвета, пенящаяся.
Анамнез заболевания. Болен около 25 лет. Страдал гипертонической болезнью с редкими кризами, лечился амбулаторно и в стационаре. Полгода назад стали беспокоить сжимающие боли при ходьбе, лечился амбулаторно, пользовался нитроглицерином, от которого боли быстро проходили.
В течение последней недели боли участились и усилились, появилась одышка при ходьбе. Нитроглицерин боли не купировал. Сегодня в 6.20 утра больной проснулся от сильнейшей сжимающей боли за грудиной, одновременно возникло удушье, был вынужден встать с постели, однако при этом боль усилилась, появилась слабость, холодный пот, кашель сначала сухой, а через 10 минут с обильной мокротой розового цвета, пенящейся. Был срочно госпитализирован в реанимационное отделение.
В анамнезе жизни существенно то, что родители умерли от инфаркта миокарда. Много курил, работа была связана со значительным психоэмоциональным напряжением.
Объективно: состояние крайне тяжелое, лежит на трех подушках, дыхание частое, клокочущее. Лицо серое, капли пота на лбу, кожа холодная, липкая.
Над легкими притупленно-тимпанический звук с нарастающей тупостью от середины лопатки книзу. ЧДД - 32 в минуту. Дыхание жесткое, от середины лопатки книзу почти не прослушивается, в нижних отделах с обеих сторон выслушиваются влажные среднепузырчатые хрипы. Пульс нитевидный, 118 в минуту. АД 75/40 мм. рт. ст. Левая граница сердца на 2 см кнаружи от средне-ключичной линии в 5-м межреберье, остальные не изменены. Тоны сердца глухие, ритмичные, 3-х членный ритм. На верхушке выслушивается короткий систолический шум.
Живот мягкий, безболезненный. Печень не увеличена. Отеков нет.
Задание: Какие синдромы выявлены у больного?. Обоснуйте свой ответ.
ЗАДАЧА 2
45 лет, водитель, поступил в отделение с основными жалобами на боль в животе, отрыжку, снижение аппетита, отрыжку, слабость.
Детализация жалоб: Боль локализуется в эпигастрии, больше слева от срединной линии, давящая, возникает ежедневно через 10-20 минут после каждого приема пищи, продолжается около часа. Острая пища провоцирует более выраженную боль. Боль обычно проходит самостоятельно.
Отрыжка воздухом, иногда тухлым. Возникает через 30-40 минут после еды. Слабость постоянная.
Из анамнеза заболевания: известно, что болеет около 20 лет. Заболевание развивалось постепенно, вначале отмечал тупую боль лишь после острой и грубой пищи, но в последние годы боль стала беспокоить после приема любой пищи, а острая и грубая пища стала провоцировать сильную боль. 2 года назад появилась отрыжка тухлым, особенно после приема грубой мясной пищи. Лечился амбулаторно, без улучшения. Госпитализирован для обследования.
В анамнезе жизни: в детстве питание было нерегулярным, несколько раз были пищевые отравления. Работа связана с дальними рейсами, курит.
Объективно: состояние удовлетворительное, кожа умеренно бледна, питание снижено. Лимфоузлы, кости, мышцы без отклонений. Над легкими перкуторно легочной звук, дыхание везикулярное.
Пульс ритмичный. ЧСС - 68 в минуту, удовлетворительных свойств. АД 115/75 мм. рт. ст.
Сердце - границы не расширены, тоны громкие, ритмичные, чистые. Язык влажный, густо обложен белым налетом, особенно у корня имеются выраженные отпечатки зубов.
Живот не увеличен, правильной формы, симметричен, участвует в дыхании. При поверхностной пальпации - мягкий, безболезненный, опухолей и увеличения органов брюшной полости нет. Симптом Блюмберга отрицательный. Симптом Менделя слабо положительный в эпигастрии. Толстый кишечник при пальпации безболезненный, эластичный, с ровной поверхностью.
Нижняя граница желудка на уровне пупка, большая и малая кривизна не пальпируется, болезненные при пальпации.
Печень, селезенка, почки при пальпации без патологических признаков.
Задание: выявите основной синдром и обоснуйте его.
3.2. Примеры анализов.
Задание: выявите основные изменения в анализе, обоснуйте основной лабораторный синдром.
Анализ мокроты
Количество 10 мл
Цвет серо - желтый
Характер слизисто-гнойный
Запах без запаха
Консистенция вязкая
М и к р о с к о п и я
Лейкоциты умеренное количество
Эритроциты не обнаружены
Эпителий цилиндрический, большое количество
Эластич. волокна не обнаружены
Бактерии граммположительные в большом количестве
Функциональные пробы печени
Задание: выявите основные изменения в анализе, обоснуйте основной лабораторный синдром.
Билирубин общий | 64,5 мкмоль/л |
Билирубин прямой | 8,5 мкмоль/л |
Тимоловая проба | 15 ЕД |
АлАт | 75 МЕ |
АсАт | 80 МЕ |
ГГТ | 24 МЕ |
Щелочная фосфатаза | 115 МЕ/л |
Холестерин | 1,5 ммоль/л |
Протромбиновый индекс | 47 % |
Проба Бондарь | отрицательная |
Общий белок | 39 г/л |
Альбумины | 29,5 % |
Глобулины | 69,5 % |
Альфа-1 | 4,8 % |
Альфа-2 | 11,8 % |
Бета | 15,6 % |
Гамма | 38,3 % |

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 |



