СВЕРТЫВАЮЩАЯ СИСТЕМА ПРИ МЕТАБОЛИЧЕСКОМ СИНДРОМЕ
Нарушения со стороны свертывающей системы крови при метаболическом синдроме характеризуются повышением уровня фибриногена и содержания уровня ингибиторов фибринолиза - фактора VII и ингибитора активатора плазминогена 1. Высокий уровень ингибитора активатора плазминогена 1, секретируемого преимущественно висцеральной жировой тканью, рассматривается, как один из важнейших параметров метаболического синдрома. Его высокий уровень как свидетельствуют исследования, является независимым предиктором инфаркта у мужчин с ИБС. Предполагается, что в повышении его уровня у больных с метаболическим синдромом имеют значение также гиперинсулинемия, гипертриглицеридемия и высокий уровень TNF-б. Показано также, что уменьшение массы висцерального жира сопровождается снижением уровня ингибитора активатора плазминогена 1.
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ ПРИ МЕТАБОЛИЧЕСКОМ СИНДРОМЕ
Артериальная гипертензия часто является одним из первых клинических проявлений метаболического синдрома. Хотя взаимосвязь между артериальной гипертензией, инсулинорезистентностью и гиперинсулинемией при метаболическом синдроме до сих пор продолжает активно обсуждаться. В развитии артериальной гипертензии при синдроме инсулинорезистентности ведущее значение имеет комплексное влияние гиперинсулинемии и сопутствующих метаболических нарушений.
Основные механизмы воздействия хронической гиперинсулинемии на артериальное давление:
- блокирует трансмембранные ионообменные механизмы (Na+, K+ и Са2+-зависимой АТФазы), повышая тем самым содержание внутриклеточного Na+ и Са2+, уменьшая содержание K+, приводящее к увеличению чувствительности сосудистой стенки к прессорным воздействиям; повышает реабсорбцию Na+ в проксимальных и дистальных канальцах нефрона, способствуя задержке жидкости и развитию гиперволемии, а также повышению содержания Na+ и Са2+ в стенках сосудов; стимулирует пролиферацию гладкомышечных клеток сосудистой стенки, влекущее за собой сужение артериол и увеличение сосудистого сопротивления; стимулирует активность симпатической нервной системы, что приводит к увеличению сосудистого тонуса; стимулирует активность ренин-ангиотензиновой системы.
Все эти эффекты в совокупности способствуют повышению артериального давления.
НАРУШЕНИЕ УГЛЕВОДНОГО ОБМЕНА ПРИ МЕТАБОЛИЧЕСКОМ СИНДРОМЕ
Инсулинорезистентность и гиперинсулинемия являются одним из основных факторов, ведущих к развитию СД 2 типа, особенно у лиц с наследственной предрасположенностью. Известно, что одними из важнейших последствий инсулинорезистентности являются гиперинсулинемия и гипергликемия. В условиях ИР происходит снижение утилизации глюкозы периферическими тканями, повышается продукция глюкозы печенью, что способствует развитию гипергликемии. При адекватной способности в-клеток реагировать на повышение глюкозы в крови компенсаторной гиперинсулинемией сохраняется состояние нормогликемии.
Однако постоянная стимуляция в-клеток в сочетании с вероятными генетическими нарушениями, влияющими на их функциональные возможности, и воздействием повышенной концентрации СЖК на в-клетки (феномен липотоксичности), способствуют развитию секреторной дисфункции в-клеток, прогрессирующему нарушению секреции инсулина. С течением времени развивается НТГ и СД 2 типа.
При развитии СД 2 типа возникающая гипергликемия способствует дальнейшему прогрессированию нарушения секреции инсулина в-клетками (феномен глюкозотоксичности) и усугублению периферической инсулинорезистентности.
Инсулинорезистентность и гиперинсулинемия при метаболическом синдроме самостоятельно или опосредованно (через сопутствующие метаболические нарушения), оказывая патологическое воздействие на сердечно-сосудистую систему, в конечном итоге ускоряют развитие атеросклеротических сосудистых заболеваний.
ДЕФИЦИТ ВИТАМИНА D И МЕТАБОЛИЧЕСКИЙ СИНДРОМ
Витамин D относится к группе жирорастворимых витаминов, однако не является собственно витамином в классическом смысле этого термина, поскольку оказывает многообразные биологические эффекты за счет взаимодействия со специфическими рецепторами, локализованными в клетках многих тканей и органов. В этом отношении активный метаболит витамина D ведет себя как истинный гормон, именно поэтому он получил второе название D-гормон.
Витамин D синтезируется в организме человека самостоятельно под действием ультрафиолетовых (УФ) лучей солнечного света, или поступает в организм с некоторыми продуктами питания, такими как рыбий жир, масло, яйца, молоко. Он биологически инертен. Для активации и превращения в активную форму D-гормона [1,25(ОН)2D] в организме должны пройти два процесса гидроксилирования. Таким образом, под термином «витамин D» подразумевается группа биологически-активных веществ - инертный витамин D, получаемый из пищи и синтезированный в коже, промежуточная (транспортная или депо) форма и активный метаболит витамина D (табл. 3).
Табл. 3. Формы витамина D
D2 (эргокальциферол) | Поступает в организм с продуктами растительного происхождения |
D3 (холекальциферол) | Образуется в коже под влиянием солнечного излучения или поступает в организм с продуктами животного происхождения |
25(ОН)D3 (25-гидрокси-холекальциферол), кальцидол | Печеночный метаболит витамина D3, основной показатель обеспеченности организма витамином D |
1,25(ОН)2D3 (25-дигидро-холекальциферол), кальцитриол | Почечный метаболит витамина D3, обеспечивающий основные биологические эффекты витамина D |
Традиционные или классические представления о витамине D связаны с его важной ролью в кальциево-фосфорном гомеостазе и влиянии на минеральную плотность костной ткани. Однако, этим не ограничиваются биологические эффекты витамина D. Он влияет и на другие физиологические процессы в организме, включающие модуляцию клеточного роста, нервно-мышечную проводимость, иммунитет и воспаление. В последнее время накоплен значительный материал о взаимосвязи дефицита витамина D с ожирением, инсулинорезистентностью, неблагоприятным влиянием на секрецию инсулина и толерантность к глюкозе (рис. 3).

Рис. 3. Функции витамина D
Было показано, что недостаточность витамина D приводит к ИР и увеличивает секрецию инсулина, и, в конечном итоге, приводит к возникновению метаболического синдрома. Была высказана гипотеза об «ионной» теории развития артериальной гипертензии, сахарного диабета 2 типа, ожирения и других проявлений МС, которая проявляется в увеличении концентрации внутриклеточного кальция, снижении содержания внутриклеточного магния и pH. Низкий уровень кальция сыворотки крови вследствие ограниченного его потребления с пищей и дефицит витамина D приводит к вторичному повышению паратгормона (ПТГ), который, в свою очередь, вызывает увеличение концентрации внутриклеточного кальция, ведущее к усилению дифференцировки преадипоцитов в адипоциты и развитию ожирения (рис. 4).
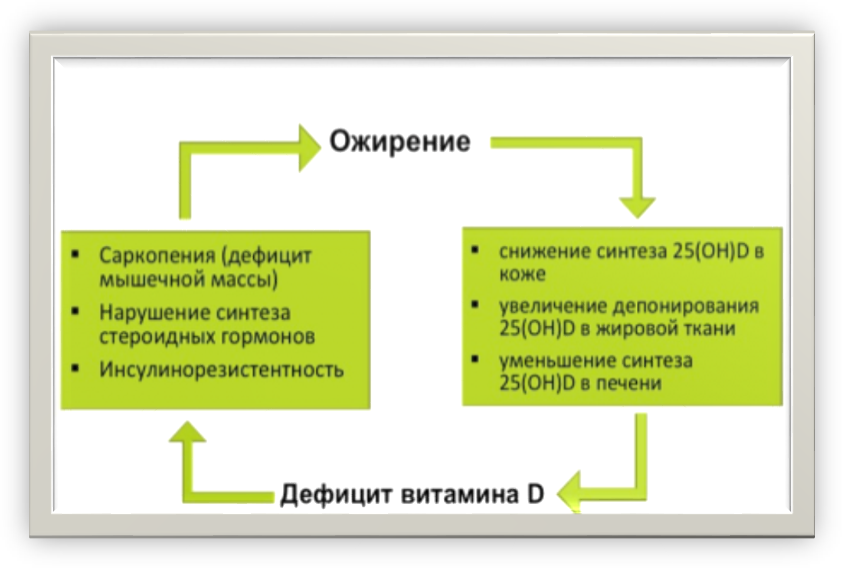
Рис. 4. Дефицит витамина D и ожирение - «порочный круг»
В свою очередь, увеличение потребления кальция с пищей и терапия 1,25-дигидроксивитамином D3 снижают активность адипогенеза, что и было неоднократно доказано исследованиями. Существуют данные, что повышение внутриклеточного кальция усиливает влияние 11в–гидроксистероиддегидрогеназы типа 1 на адипоциты, который также как и АТ II, приводит к повышению продукции кортизола в этих клетках, вызывая прогрессирование и АГ и ожирения.
Таким образом, патогенетические аспекты МС сложны и многогранны. Ведущим фактором патогенеза является инсулинорезистентность, возникающая на фоне абдоминального ожирения и сопровождающаяся компенсаторной гиперинсулинемией. Важную роль играют цитокины и провоспалительные агенты.
ГЛАВА III. КЛИНИКА МЕТАБОЛИЧЕСКОГО СИНДРОМА
Важнейшие компоненты метаболического
синдрома:
липопротеидов высокой плотности (ЛПВП). Нарушенная толерантность к глюкозе или сахарный диабет 2-го типа. Абдоминальное ожирение. Дополнительные симптомы и проявления метаболического синдрома:
- ранний атеросклероз/ИБС; гипертрофия левого желудочка с
нарушением диастолической функции; синдром обструктивного апноэ сна; нарушения гемостаза; гиперурикемия и подагра; микроальбуминурия; гиперандрогения; заболевания периферических сосудов; синдром поликистозных яичников; эректильная дисфункция; жировой гепатоз печени.
Практически все составляющие метаболического синдрома являются установленными факторами риска развития сердечно-сосудистых заболеваний, СД, а их сочетание многократно ускоряет их развитие. Причем сочетания отдельных компонентов синдрома могут рассматриваться в рамках метаболического синдрома только при наличии инсулинорезистентности.
Нарушения, объединенные рамками метаболического синдрома, длительное время протекают бессимптомно, нередко начинают формироваться в подростковом и юношеском возрасте, задолго до клинической манифестации СД 2 типа, АГ и атеросклеротических поражений сосудов. Наиболее ранними проявлениями метаболического синдрома являются дислипидемия и артериальная гипертензия. Разумеется, не все компоненты метаболического синдрома встречаются одновременно. Каким фенотипом проявится метаболический синдром, зависит от взаимодействия факторов генетических и внешней среды.
ЗАБОЛЕВАНИЯ, АССОЦИИРОВАННЫЕ С МЕТАБОЛИЧЕСКИМ СИНДРОМОМ
К заболеваниям, ассоциированным с метаболическим синдромом относят:
- Сердечно-сосудистые заболевания Хроническая сердечная недостаточность Сахарный диабет Неалкогольная жировая болезнь печени Желчнокаменная болезнь Синдром поликистозных яичников Онкологические заболевания
СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ
ССЗ давно вышли за рамки чисто медицинской проблемы, и их по праву можно назвать социально-экономической проблемой современного общества. Россия лидирует по смертности от ССЗ, их уровень составляет 903 случая на 100 000 населения, при этом 40% смертей приходится на трудоспособный возраст (25-64 года). Роль МС в ранней смертности от ССЗ неоспорима. МС играет значимую роль в развитии и прогрессировании ССЗ.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 |



