На рис. 5 мать держит ребенка рукой, противоположной той груди, которой кормит ребенка Тело ребенка поддерживают по всей длине, мать может передвигать его от одной груди к другой, не меняя положения. При использовании данной позы можно контролировать движения головы ребенка.
Организация естественного вскармливания
Эта поза удобна, если:
♦ ребенок недоношенный;
♦ маловесный;
♦ если ребенок болен.
Другой распространенной позой будет позиция кормления «из-под руки» (рис. 6).
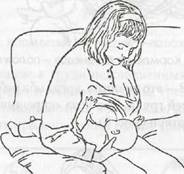
Рис. 6. Кормление в положении «из-под руки»
В данной позе мать может кормить ребенка в позе сидя, из-под мышки. Некоторые дети предпочитают при кормлении именно такое положение.
Данная поза широко используется и бывает удобной при кормлении:
♦ близнецов;
♦ закупорке млечного протока (лактостаз);
♦ затруднениях при захвате соска (плоский сосок);
♦ если мать перенесла операцию «кесарева сечения».
Кормление близнецов
Если у матери близнецы, молока хватит обоим. Одни женщины кормят обоих близнецов одновременно, другие по очереди. Возможны разные варианты прикладывания к груди близнецов: на рис. 7 изображено положение 1: один ребенок — напротив груди, второй — кормится из-под руки.
108
Организация рационального питания
Организация естественного вскармливания
109
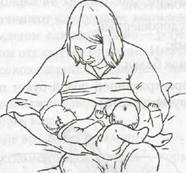
Рис. 7. Кормление близнецов - положение 1
Положение 2 - это позиция, когда оба ребенка напротив соответствующей груди. Это поза «скрещивания» младенцев у живота матери (рис. 8).

Рис 8. Кормление близнецов - положение 2
Положение 3, отображенное на рис. 9, - оба ребенка находятся в положении «из-под руки» матери.

Рис. 9. Кормление близнецов — положение 3
Прикладывание к груди недоношенных детей и детей, имеющих неврологические проблемы, требует определенного опыта и использования положения, помогающего ребенку удержать при кормлении голову (рис. 10).
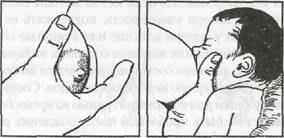
Рис. 10. Вариант прикладывания к груди детей с неврологическими проблемами, недоношенных
Положение кисти матери — «рука танцора». Эта поза при прикладывании к груди для того, чтобы поддерживать грудь и подбородок младенца. Другой рукой мать поддерживает ребенка, чтобы не допустить вытягивания шеи, так как это мешает глотанию.
Таким образом, разнообразие вариантов прикладывания к груди позволяет осуществлять естественное вскармливание не только здоровых детей, но и детей с патологией.
![]()
110
Организация рационального питания
Уход за грудью
Дородовый уход за грудью. Уход за грудными железами начинают с последнего триместра беременности. К этому периоду у многих женщин начинается нагрубание молочных желез и увеличение их объема. С этого времени женщине рекомендуют обязательное ношение бюстгальтера в дневное время, причем на один размер больше, чем до беременности. Это не только создает комфортные условия для грудной железы, но и предупреждает изменение ее формы уже после прекращения кормления грудью, что нередко беспокоит молодых матерей. Не стоит подвергать рутинному осмотру молочные железы женщин, потому что это часто не приносит пользу, а заставляет женщину волноваться, хотя она до осмотра была совершенно спокойна на этот счет.
Физическая подготовка желез к кормлению грудью не является необходимой. Гигиенические методы подготовки могут придать матери уверенность, поддержать ее психологически. Если у матери плоские или втянутые соски, то никакие упражнения или ношение сосковых вкладышей не помогают. Большинство сосков исправляются во время беременности или в первую неделю после родов. Сосок, казавшийся неудобным для кормления грудью во время беременности, может не быть проблемой после рождения ребенка.
Размер, форма груди и соска определены генетически. На рис. 11 представлены разные формы сосков.
Некоторые женщины считают свои соски слишком короткими или длинными для кормления грудью. Следует знать, что ребенок сосет грудь, а не сосок, являющийся лишь ориентиром для захватывания ребенком груди. Важной является способность ареолы и ткани груди, попадающей в рот ребенка, вытягиваться в форме соски. Сосок составляет лишь 1/3 такой «соски». Растяжимость соска важнее, чем его длина и форма.
Для проверки необходимо сдавить сосок в области ареолы с 2-х сторон (рис. 12). Если сосок вытягивается легко, он растяжим. Бывает, что сосок действительно плохо
111
Организация естественного вскармливания
вытягивается. Если при проверке на растяжимость сосок втягивается внутрь, уходит глубже, то он — вдавленный. Это может быть следствием врожденной аномалии либо результатом травмы или воспаления.


Рис. 11. Варианты формы женских сосков
а) средний сосок; 6} короткий и плоский сосок;
в) длинный сосок; г) вдавленный сосок

Рис. 12. Проверка соска на растяжимость: а) короткий сосок.
Растяжим он или нет? б) если вы можете вытянуть его таким
образом, он растягивается хорошо; в) если он втягивается
внутрь, когда вы пытаетесь его вытянуть, он нерастяжим
Вдавленный сосок может создавать трудности при сосании, делая его неэффективным, так как отсутствует фаза раздражения твердого неба вытянутым материнским соском. И даже в таких условиях дети нередко приспосабливаются к сосанию. Если затрудняется процесс кормления ребенка, необходимо предпринять попытки коррекции соска. В домашних условиях с целью коррекции соска можно
112
Организация рационального питания
использовать одноразовый пластмассовый шприц, подрезанный с одного конца (рис. 13).
По этой линии обрезать конец шприца лезвием
Рис. 13. Этапы подготовки и использования шприца для вытягивания соска
Для коррекции плоских и втянутых сосков до беременности и при кормлении можно использовать специальные колпачки, предложенные английскими медиками для беременных и кормящих женщин (рис. 14).

Рис. 14. Корректор формы соска - «Ниплет»
Принцип действия корректора основан на создании разрежения внутри специального колпачка (Niplette), который надевают на сосок под бюстгальтер. Ношение корректора в течение 8 ч в день около 3 нед. дает стойкий результат. Использовать корректор рекомендуют до беременности. Однако если грудь не очень чувствительна, его можно носить в начальные 6 мес. беременности. Другой вариант — использовать корректор впервые дни после родов. Это поможет вытянуть сосок и улучшить его растяжимость для того, чтобы ребенок мог легче захватить его при кормлении.
Длинные соски матери могут также создать трудности для ребенка. В этом случае ребенок вынужден сосать только сосок и не может захватить млечный синус, что приводит к повреждению соска, отсутствию насыщения ребенка, сниженной выработке молока в груди. Помощь при этой ситуации — отрегулировать технику кормления, когда матери необходимо проконтролировать момент прикладывания к груди так, чтобы ребенок захватывал вместе с соском участок груди.
Первые проблемы матери, возникающие при грудном вскармливании
Прилив молока происходит на 3-й и 5-й день после родов. Грудь увеличивается в размере, становится упругой, горячей, твердой, может появиться чувство распирания, «покалывания» груди и т. д. Если при этом молоко течет хорошо, температура тела женщины нормальная, то это физиологическое наполнение молочных желез. Единственное лечение, позволяющее уменьшить неприятные ощущения, — это регулярно кормить ребенка, чтобы он опорожнял грудь. В результате этого грудь станет мягкой, через несколько дней она приспособится к потребностям ребенка.
Однако женщине стоит позаботиться о мерах предупреждения закупорки молочных протоков из-за избыточного скопления молока. В первые дни после родов лучше ограничить потребление жидкости, особенно теплой, чтобы молока не прибывало больше, чем это требуется новорожденному. Если молоко прибывает ночью, а ребенок спит, то лучше сцедить молоко.
Когда прилив молока вызывает болезненные ощущения в груди и сопровождается повышением температуры тела до 38 °С и выше, а молоко начинает отделяться плохо, то, вероятно, имеет место нагрубание молочных желез. Такие
5 Зак. № 000
114 Организация рационального питания
явления особенно часто развиваются у женщин, страдающих мастопатией.
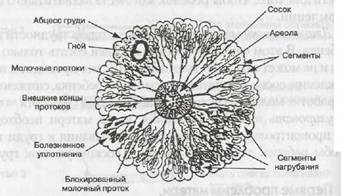
Рис. 15. Локализация поражения лактирующей молочной железы
Нагрубание — это состояние, когда молочные железы переполнены частично молоком, а частично повышенным содержанием тканевой жидкости, которая препятствуют току молока. При нагрубании молоко течет плохо, так как развивается лактостаз. Это происходит не только из-за давления жидкости в молочной железе, но и потому, что плохо срабатывает рефлекс окситоцина. При нагрубании груди с развитием лактостаза очень важно удалить молоко из груди. Если молоко не удалить, то может развиться мастит, сформироваться абсцесс (рис. 15).
Лечить нагрубание — непростая задача. Необходимо использовать весь арсенал средств, прежде всего — необходимо своевременно, максимально полно, атравматично удалить молоко из груди. Если ребенок в состоянии сосать — его необходимо кормить часто.
Перед кормлением или сцеживанием стимулируется рефлекс окситоцина, мать должна расслабиться;
♦ положить теплый компресс на молочные железы или принять теплый душ;
♦ сделать массаж шеи и спины;
♦ слегка помассировать молочные железы.
Организация естественного вскармливания
115
Если ребенок сосать не в состоянии — необходимо сцедить молоко вручную или молокоотсосом. В ряде случаев в домашних условиях для лечения тяжелого нагрубания, когда грудь твердая, сосок тугой, а ручное сцеживание болезненно или затруднительно, можно воспользоваться сцеживанием методом «теплой бутылки» (рис, 16).
Для этой процедуры необходимы:
♦ стеклянная бутылка с широким горлышком (не менее 2-4 см в диаметре, чтобы в отверстие легко вошел сосок);
кастрюля с горячей водой, чтобы нагреть бутылку; немного холодной воды, чтобы охладить горлышко бутылки;
прихватка или толстая ткань, чтобы удобно держать бутылку.
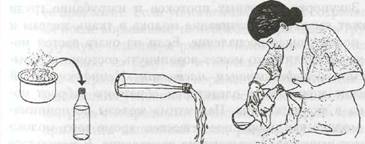
Рис. 16. Этапы сцеживания груди методом «теплой бутылки»
После кормления для уменьшения отечности можно приложить холодный компресс к пораженной груди.
В некоторых случаях застой касается определенной дольки, грудь в этом месте выглядит бугристой, красной, а руками пальпируется болезненное затвердение, возникшее в результате закупорки молочного протока сгустком молока.
Причины плохого дренажа груди в целом и ее отдельных Долей могут быть разными.
116 Организация рационального питания
1. Нечастое, редкое кормление грудью.
2. Неэффективное сосание ребенком груди.
3. Плохое опорожнение молочной железы:
♦ из-за тесной одежды, в частности бюстгальтера, если женщина носит его ночью, если она спит на животе;
♦ при нажиме материнских пальцев на грудь во время кормления;
♦ при провисании нижней части большой груди во время кормления.
4. Стресс матери и ее чрезмерная физическая нагрузка.
Для разрешения ситуации необходимо проанализировать причину и исправить ее (соблюдать правильную технику прикладывания к груди, чаще кормить грудью, менять позиции при кормлении и т. д.).
Закупорка молочных протоков и нагрубание груди может вызвать просачивание молока в ткань железы и ее последующее воспаление. Если из очага застоя молоко не удалить, то может возникнуть состояние, называемое неинфекционным маститом. Неинфекционный мастит может быть следствием обратного заброса молока в ткань железы. Паренхима железы воспринимает молоко как инородное вещество; кроме того, молоко имеет вещества, вызывающие воспаление. В результате появляется боль, отек и повышенная температура тела даже при отсутствии бактериальной инфекции. Причиной мастита может стать также травма молочной железы и как механизм развития мастита — рефлюкс молока в поврежденную ткань.
Воспаленные области краснеют, болят, становятся горячими на ощупь. Температура тела повышается до 40 °С, появляются симптомы, похожие на грипп. Это, как правило, следствие неинфекционного мастита. При эффективном опорожнении молочных желез состояние женщины может улучшиться в течение 24 ч.
Организация естественного вскармливания
117
Если мастит не проходит или состояние матери ухудшается, то возможно развитие инфекционного мастита, и s худшем случае формирование абсцесса груди. По одним только симптомам трудно сказать, является ли мастит инфекционным или нет.
Важнейшей практической задачей является улучшение дренажа молочной железы.
1. Ребенка необходимо чаще кормить из больной груди. Чтобы улучшить отток, нащупав твердый болезненный участок, следует слегка массировать грудь во время кормления, помогая малышу рассосать участок застоя. Массаж производят строго в направлении соска над закупоренным участками, над протоком, идущим от закупоренной дольки груди. Это мероприятие помогает удалить пробку из закупоренного протока. Она может выглядеть в виде сгустка молока. Для ребенка эта пробка опасности не представляет, даже если он ее проглотит. Если уплотненный участок сохраняется после кормления, то необходимо расцедить грудь вручную, используя разные положения: стоя, лежа на спине, на боку, на четвереньках. Если уплотнение сохраняется после кормления и сцеживания, то в домашних условиях можно использовать компресс на грудь с «народными средствами». К груди можно приложить капустный лист, разрезанную пополам печеную луковицу, мед с водкой, облепиховое или камфорное масло, мазь арники. Сверху накладывают слой пергаментной бумаги, затем слой ваты, грудь перевязывают теплым шерстяным платком. Такой компресс сохраняется до следующего кормления. Только при использовании компресса следует держать грудь в тепле. Компресс можно накладывать несколько раз. Здоровая грудь не нуждается в согревании, а даже наоборот, ее полезнее держать обнаженной.
2. Менять позицию прикладывания ребенка к груди при каждом кормлении — можно использовать позу «из-под руки», кормить его лежа и т. д.
3. Если боль при прикладывании ребенка к груди блокирует рефлекс окситоцина, то можно начинать кормление из здоровой груди, а после появления молока в больной груди прикладывать ребенка к ней. Из-за резкой боли в груди в момент кормления мать может отказываться от прикладывания к груди ребенка. В таких случаях необходимо удалить молоко из больной груди путем сцеживания. Сцеживание молока лучше проводить щадящим способом — с помощью молокоотсоса. При отсутствии эффекта от проводимых в домашних условиях мероприятий в течение суток, при появлении и сохранении лихорадки необходимо обратиться к врачу. Мать нуждается в дополнительном лечении, если:
♦ имеется ярко выраженная клиника мастита;
♦ имеются трещины соска;
♦ нет улучшения в течение 24 ч после того, как обеспечен хороший дренаж.
Консервативное лечение включает:
♦ полный покой кормящей (освобождение матери от рутинной работы, домашних обязанностей), полноценный отдых.
♦ полноценный дренаж молочных желез, в особенности пораженной.
♦ антибактериальную терапию.
Следует отметить, что безопасных антибиотиков при кормлении грудью нет. Все они в той или иной мере проникают в молоко. По данным ВОЗ, для грудных детей неопасными являются жаропонижающие, противокаш-левые средства, бронхолитики, антигистаминные препараты и многие антибиотики (если мать принимает их в обычных дозах).
Большинство производителей антибактериальных средств считают, что в период лечения антибиотиками следует приостановить кормление грудью. Однако, по мнению специалистов ВОЗ, потенциальный риск получен ребенком антибактериальных препаратов менее значим, чем прекращение естественного вскармливания. В период антибактериальной терапии ребенка можно кормить молоком, так как переход на искусственное вскармливание опаснее, чем молоко с примесью антибактериальных средств. На этапе консервативного или постхирургического (после вскрытия абсцесса) лечения рационально использовать антибиотики с учетом выделенной флоры и антибиотикограммы.
Так как самым широко распространенным микроорганизмом, обнаруживаемым при гнойно-воспалительных поражениях молочной железы, является Staphylococcus aureus, то для лечения используют защищенные полусинтетические пенициллины (амоксиклав, аугментин); макролиды (ровамицин, рулид) в терапевтических дозах. Альтернативные антибиотики — цефалоспорины 3-го поколения (роцефин, цефтриаксон).
Важнейшим условием успешного лечения и дальнейшей лактации является удаление молока из пораженной молочной железы при прикладывании младенца к груди или путем сцеживания молока.
На период лечения для ребенка возможно использование пробиотиков (линекс, биовестин), после лечения — пребиотиков (хилак форте) курсом 10-14 дней.
Трещины соска
Трещины соска — это источник болезненных ощущений и ворота инфекции. Позаботиться об их предупреждении стоит женщинам с чувствительной кожей (особенно со светлой кожей и светлыми волосами). Это можно сделать заранее, за несколько месяцев до родов. При проведении гигиенических процедур необходимо вытирать грудь в области сосков чистым льняным полотенцем или подшить к внутренней поверхности бюстгальтера кусочки льняной ткани. В период лактации грудь необходимо содержать в чистоте, сухой, чаще оставлять обнаженной и носить удобное белье,
120
Организация рационального питания
точно подогнанное по форме груди. Кроме того, по возможности, лучше использовать бюстгальтер кормящей матери. Он функциональный и удобный, так как приспособлен для нужд кормления (рис. 17).

Рис. 17. Варианты бюстгальтеров кормящей матери
Причина трещин соска — нарушение техники прикладывания к груди. Если ребенок приложен плохо, то в процессе сосания он втягивает и выталкивает сосок и ртом натирает кожу груди. При кормлении мать испытывает боль, а после нескольких подобных кормлений довольно быстро может появиться трещина соска.
Иногда (гораздо реже) у ребенка может наблюдаться укороченная уздечка языка (анкилоглоссия), которая может провоцировать неполный захват груди или «сосковое» сосание. Большинство детей с укороченной уздечкой языка могут без труда сосать грудь. Такому ребенку нужна небольшая помощь — он должен захватить ртом больше груди. В большинстве случаев этого достаточно. Если ребенок не может высунуть язык достаточно далеко над нижней десной, он не сможет дотянуться до молочных синусов. Он начинает недоедать, а в результате «соскового» сосания соски повреждаются. В таких случаях эффективным лечением является хирургическое разрезание уздечки.
При наличии трещин соска рекомендуют следующее.
♦ Полезно между кормлениями подержать соски на воздухе, обрабатывая их капелькой собственного грудного молока. Капелька должна высохнуть, так как молоко обладает ранозаживляющими свойствами.
♦ Для лечения трещин соска можно использовать 100 %-ный ланолин — аэрозоль «Ротерсепт», крем «Пурелан», крем для сосков «Авент». Эти средства безопасны для ребенка, их можно наносить до и после кормления и не смывать.
♦ При отсутствии средств на основе ланолина можно использовать масляный раствор витамина А, облепи-ховое, шиповниковое масло, мази календулы, арники, солкосериловую мазь и т. д. Однако эти средства нужно тщательно смыть перед кормлением.
Для уменьшения болезненности возможно использование средств ухода — защитных накладок для кормления, которые защищают потрескавшиеся и воспаленные соски (рис. 18).

Рис. 18, Защитные накладки для соска
Накладки выполнены из силикона, не имеющего ни вкуса, ни запаха. Форма накладок, как правило, позволяет сохранить тесный контакт кожи малыша и матери.
Если соски болят, стерты, имеются кровоточащие трещины, то надо пощадить грудь и сцедить молоко ручным способом либо молокоотсосом, покормив ребенка из бутылочки. Однако отнимать ребенка от груди более чем на сутки не следует. Получая легкодоступное молоко и новые навыки сосания, ребенок может отказаться от груди.
122
Организация рационального питания
Широко распространенной проблемой кормящей матери является галакторея (самопроизвольное вытекание молока из груди). Как правило, молоко подтекает при достаточной лактации, когда грудь наполнена и наступает время кормления, а также когда кормление задерживается или когда мать с любовью и удовлетворением думает о своем ребенке. Обычно галакторея прекращается самопроизвольно через несколько недель, когда грудь становится мягче.
В такой ситуации можно использовать специальные пористые прокладки, которые собирают лишнее молоко и в то же время дают возможность подсохнуть соскам. Прокладки имеют, как правило, многослойную структуру с дышащим воздухопроницаемым наружным слоем и внутренним абсорбирующим слоем. Мягкий абсорбирующий внутренний слой с углублением для соска пропускает молоко только в одном направлении, сохраняя кожу соска сухой, предостерегая от воспаления. Многослойная структура прокладки обеспечивает высокую поглощающую способность (рис. 19).
Рис. 19. Структура прокладки
Используют одноразовые и многоразовые прокладки, фиксирующиеся к белью (рис. 20).
Организация естественного вскармливания
123
Рис. 20. Многоразовые впитывающие прокладки
Если потери молока велики, то вытекающее молоко можно собирать с помощью специальных накладок (рис. 21).
Рис. 21. Набор накладок для сбора грудного молока
Таким молоком можно докармливать ребенка, можно собранное молоко помещать в контейнер для замораживания.
Иногда у женщины в молоке есть немного крови. Это не говорит о наличии трещин, воспалении сосков или какой-то серьезной болезни. Нужно продолжать кормление грудью, и примесь крови вскоре исчезнет.
Сцеживание
Изучение физиологии грудного вскармливания показало, что естественный цикл сосания ребенком груди состоит из периодов активного сосания, расслабления и покоя (рис. 22).
124
Организация рационального питания
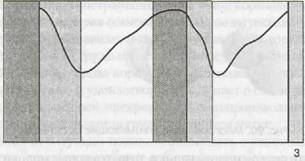
Рис. 22. Ритм акта сосания: - активное сосание; 2 - расслабление; 3
покои
Механика акта сосания молока из материнской груди состоит из 2 основных фаз: фазы стимуляции и собственно сосания (рис, 23).
Фаза стимуляции Фаза собственно сосания
Рис. 23. Механика акта сосания
Вначале, в фазу стимуляции, ребенок совершает частые и неглубокие сосательные движения, чтобы стимулировать тем самым прилив молока в молочную цистерну. Когда выработка молока запущена, ребенок переходит к более глубоким, медленным, методичным сосательным движениям. Это фаза собственно сосания.
Грудное вскармливание, лактация — процесс естественный. В первые дни после родов, когда вырабатывается молозиво, сцеживание является бесполезным и, более того, может быть болезненным и причинить вред тканям молоч-
Организация естественного вскармливания 125
ной железы. В дальнейшем при установившейся лактации женщине нужно следить за состоянием молочных желез. Если они мягкие после кормления, сцеживать остатки молока не нужно.
Сцеживание стимулирует приток молока. Не стоит забывать, что лактирующая молочная железа на этапе автоматизма вырабатывает столько молока, сколько его удалено из груди. Чтобы предупредить избыточный приток молока, лучше его вовсе не сцеживать. Для чего же, когда и при каких обстоятельствах нужно сцеживание груди?
Если у матери в груди после кормления остается большое количество молока, то сцеживают его для создания запаса либо для вскармливания другого ребенка, то есть для получения донорского молока.
Тем не менее, на практике нередко возникают ситуации, когда необходимо кормить ребенка сцеженным молоком либо использовать сцеживание в других целях.
1. Если мать работает, учится и пропускает несколько кормлений.
2. Если у матери мало молока — гипогалактия.
3. При вскармливании недоношенного, больного ребенка, когда он разлучен с матерью.
4. При нагрубании молочных желез, лактостазе, мастите, болезненных трещинах соска.
Кормящей матери необходимо знать технику ручного сцеживания.
На подготовительном этапе мать должна тщательно вымыть руки, удобно расположиться, расслабиться. Лучший отток молока достигается, когда грудь свисает вниз: при наклоне туловища вперед.
1-й этап — стимуляция рефлекса молокоотдачи. Одним из эффективных методов подготовки является массаж спины от шеи до плеч по 1-2 мин с обеих сторон от позвоночника (рис. 24). Это возможно при наличии помощника. Для подготовки груди можно также использовать теплый компресс на 1-2 мин.
126
Организация рационального питания
Рис. 24. Поза и техника массажа для подготовки к сцеживанию груди
2-й этап — ручное сцеживание. Подготовив грудь, следует захватить околососковую область между большим и указательным пальцем и надавить ими (рис. 25).


Рис. 25. Техника ручного сцеживания
Организация естественного вскармливания
127
Для сбора молока необходимо использовать чистую, прокипяченную посуду. Если молоко брызжет во все стороны, то собирать его лучше в большую миску. Как правило, когда мать овладевает техникой ручного сцеживания, бывает достаточно использовать другую посуду — кружку, бутылочку, установив воронку вместо соски.
Однако не следует забывать, что ручное сцеживание — процесс трудоемкий, длительный, а иногда и болезненный. Более современным и удобным является использование ручных или электрических молокоотсосов, обеспечивающих максимально эффективное, комфортное и быстрое сцеживание (рис. 26).

Рис. 26. Ручной молокоотсос с контейнерами для сбора и хранения молока
Для сцеживания молока требуется не менее 20-30 мин. Его проводят до тех пор, пока молоко потечет струйками, а не каплями. При использовании молокоотсоса в отличие от ручного сцеживания можно добиться минимальной контаминации сцеживаемого молока.
В зависимости от предназначения сцеживание можно производить в различных вариантах: непосредственно
128 Организация рационального питания
в бутылочку для кормления, в стерильные пакеты либо контейнеры для хранения молока в морозильной камере.

Рис. 27. Электронный молокоотсос
В практику внедрены электронные молокоотсосы (рис. 27), позволяющие производить одномоментное сцеживание из двух молочных желез. Усовершенствованные модели молокоотсосов имитируют не только 3-фазный цикл сосания ребенком груди, но и 2 физиологических периода сосания — стимуляции и собственно сосания. Использование такого молокоотсоса позволяет быстро решить проблемы с грудью (лактостаз, трещины, избыто! молока и недостаток молока). Передовой мировой опыт свидетельствует, что чем выше обеспеченность молокоотсосами, тем выше продолжительность и распространенность естественного вскармливания.
Гипогалактия (недостаток молока у матери)
Можно считать доказанным, что женщина, которая сумела зачать ребенка и выносить его, способна вскармливав грудью. По данным ВОЗ, только 1 % женщин не способы кормить своих детей грудью. Тем не менее, недостаточнось лактации у матери, или гипогалактия — одна из наиболее часто встречаемых практических проблем естественной вскармливания. Кроме того, это одна из основных причш отказа матери от естественного вскармливания.
Организация естественного вскармливания
129
Гипогалактия может быть первичной и вторичной, ранней и поздней. Первичная гипогалактия, как правило, ранняя — следствие эндокринных, обменных и других заболеваний матери, встречается менее чем в 5 % случаев. В нашей стране более 10 % матерей не кормят грудью с рождения. К 6 мес. на естественном вскармливании остается менее 1/3 детей, причем 2/3 матерей начинают самостоятельно вводить докорм молочными смесями с 2 нед.
Снижение секреторной деятельности молочных желез чаще бывает вторичным и связано с неправильной техникой кормления, с психологическим настроем матери — недостаточной мотивацией кормления грудью у беременной женщины и роженицы, отсутствием поддержки вскармливания в семье.
В зависимости от дефицита молока по отношению к суточной потребности ребенка выделяют 4 степени гипога-лактии у матери:
1-я степень ■— дефицит молока не более 25 %; 2-я степень — дефицит молока 25-50 %; 3-я степень — дефицит молока 51-75 %; 4-я степень — дефицит молока свыше 75 %.
Признаки, на основании которых врач может заподозрить нехватку молока у кормящей матери и недоедание у ребенка, — это особенности его поведения после кормления: плач, беспокойство, недостаточные прибавки массы тела, редкие мочеиспускания (менее 6 раз за сутки), «голодный» стул. Молочная железа матери опустошена, сцеживание неэффективно.
Не следует торопиться с диагнозом <<гипогалактия», так как достаточная лактация у матери устанавливается со 2-3-й нед. Задачей врача является раннее выявление признаков недостаточности питания, анализ причин, их устранение. При правильно проведенных мероприятиях лактация восстанавливается в течение 3-5 дней. Если лактация упорно снижена, то в зависимости от степени дефицита молока решают вопрос о назначении докорма.
130 Организация рационального питания
В профилактике гипогалактии большое значение имеет целенаправленная профилактическая работа медицинских работников.
1. Разъяснение роли естественного вскармливания: формирование у матери твердой уверенности в необходимости и пользе кормления грудью, возможности успешного выполнения ее материнских обязательств. Важна психологическая установка матери, так как, по образному выражению, «молоко идет через голову» В этом большая роль принадлежит не только медицинским работникам, но и обществу в целом.
2. Умение кормить грудью— объяснение и формирование правильных навыков техники вскармливания, при необходимости дородовая подготовка груди и сосков к кормлению, использование современных средств поддержки (молокоотсосы, накладки и т. д.) при возникновении трудностей вскармливания, проблем с грудью (гипогалактия, трещины, лакто-стаз и т. д.).
3. Участие и поддержка со стороны мужа, родителей, близких людей, спокойная, доброжелательная обстановка в семье. Влияние членов семьи, особенно отца будущего ребенка, поддержка персонала женской консультации, родильного дома оказываются мощными стимуляторами лактации. Очень часто отец ребенка лучше всех может убедить жену и родственников в своем желании, чтобы его жена кормила грудью, а также в своей уверенности, что ее молоко — лучшая пища для их ребенка. Отец должен понимать, что новорожденный и мать — единое целое, и ребенок в это время может безраздельно владеть своей матерью. У женщины может быть неприятный опыт кормления грудью, например, если она ранее перенесла мастит. Отрицательную роль здесь играет и реклама детского питания, а также тот факт, что купить заменители грудного молока сейчас не
Организация естественного вскармливания
131
представляет труда. Если в семье есть другие дети, необходимо хотя бы периодически кормить малыша грудью в присутствии старших детей, чтобы с детства воспитывать положительную мотивацию на грудное вскармливание, чтобы мальчики восхищались кормящими женщинами, чтобы девочки знали, что кормление грудью не изменит ее фигуру больше, чем беременность и роды.
4. Разумный режим матери и ребенка. Для успешного грудного вскармливания необходимо совместное пребывание в палате матери и ребенка, без ограничений в частоте и продолжительности кормлений. Расписание кормлений, ненужный докорм в виде смесей или раствора глюкозы мешают грудному вскармливанию. Недостаточная лактация не является противопоказанием к частому прикладыванию к груди. Частое и неограниченное кормление грудью, особенно в первые 2 нед. жизни, в среднем 10-20 раз в сутки, значительно увеличивает лактацию. Интервалы между кормлениями могут быть от 15 мин до 3-4 ч.
5. Ребенка нужно кормить ночью столько, сколько он хочет, так как гормон, отвечающий за лактацию, наиболее интенсивно вырабатывается у женщины именно ночью. Проще всего матери брать ребенка к себе в постель, чтобы он мог сосать грудь, не доставляя ей лишних забот. Напротив, редкое прикладывание ребенка к груди в дальнейшем, регламентация грудного вскармливания, технический, формальный подход к контролю над процессом лактации могут привести к снижению молокопродукции, развитию гипогалактии. Соблюдение режима дня матерью (сна и отдыха, прогулок, отказ от вредных привычек) — важное условие предупреждения гипогалактии. Особенно важен дневной сон, который улучшает самочувствие матери и способствует лактации.
132 Организация рационального питания
6. Достаточное, разнообразное питание кормящей матери (в том числе и с использованием современных продуктов-корректоров — Энфа-мама, Фемилак, Ду-мил-мама плюс и т. д.) — необходимый компонент хорошей лактации.
7. Отказ от использования соски и дополнительного питья для малыша. Не нужно давать ребенку воду или другие напитки, так как грудное молоко утолит его жажду. Центры жажды и сытости в головном мозге грудных детей практически совпадают. При допаивании малыша водой у него возникает ложное чувство насыщения, что угнетает сосательный рефлекс. Даже в жарких странах Африки детям не дают ничего, кроме грудного молока.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 |


