С увеличением количества беременностей растет доля больных ЗТО среди больных ТБ: при паритете 10 и более ЗТО встречаются почти в 10 раз чаще, чем у первобеременных (ОР=3,33; р<0,001).
Риск развития ТБ зависит от количества родов. ОР составляет всего 1,8 (р<0,001) у нерожавших женщин и возрастает после 4 и более предшествующих родов (ОР=3,23; р<0,05).
Если доля нерожавших женщин в группе ПЗ составляет 38,5%, то ЗТО –15,9%. С увеличением количества родов риск развития злокачественной трансформации растет, достигая максимума при 4 и более предшествовавших родах (ОР=5,4; р<0,001).
В образовании ТБ большую роль играет количество предшествовавших абортов. У женщин, имевших 8 и более абортов, отмечается высокий риск развития ТБ (ОР=2,8; р<0,01) в сравнении с контрольной группой, а также риск развития ЗТО (ОР=3,3; р<0,01).
Возраст начала половой жизни. В группе заболевших ТБ отмечается преобладание лиц, вступивших брак до 21 года, по сравнению с контрольной группой (ОР=6,0; р<0,001). В то же время у женщин, начавших половую жизнь после 23 лет, повышен риск развития ЗТО (ОР=4,6; р<0,05).
Гормональные нарушения. В 64,9±2,1% случаев выявлены отклонения от нормального менструального цикла у больных с ЗТО, включавшие более позднее его становление, периодичность более 30 дней, длительность 6 и более дней и его нерегулярность (ОР=2,4; р<0,01). Гормональная коррекция по поводу нарушений проводилась до возникновения ТБ у 13,7±1,5% женщин, из них при ХК – в 48,7±2,1% случаев (ОР=3,6; р<0,01).
Среди нарушений менструального цикла наиболее значимыми оказались нерегулярные месячные. Так, если в контрольной группе встречаемость женщин с подобными нарушениями составила 1,4±1,3%, то в группе заболевших ТБ – 11,6±1,4%, т. е. в 8 раз чаще. При этом ОР составил 9,5 (χ2 = 6,2; р<0,05). У женщин с ЗТО данные отклонения встречались в 2,5 раза чаще, чем у больных с ТБ (ОР=3,7; р<0,01).
Эндокринно-обменные нарушения у больных с ЗТО отмечены в 3 раза чаще, чем у больных с ПЗ (ОР=3,3; р<0,001).
Из сопутствующей патологии, выявленной со стороны гениталий у больных ТБ, на первом месте стоят фоновые заболевания шейки матки, далее гормональные нарушения и опухолевые процессы. Фоновые процессы шейки матки выявлены у 138 женщин. Наибольшее число их отмечено в возрасте 20–29 лет (51,0±3,2%), при ЗНО – 29,7±3,8%, при ПЗ – 20,7±2,4%. Прослеживается взаимосвязь ЗНО с воспалительными процессами тела матки (ОР=5,6; р<0,001) и опухолевыми процессами (ОР=8,8; р<0,001). У 18,7±1,7% патология шейки матки сочеталась с нарушениями менструального цикла.
Урогенитальные инфекции имели место у 37 пациенток (26,8±2,4%). Повышен риск образования ЗТО при наличии генитальных инфекций. Так, если в группе с ПЗ такие случаи составили 36,2±2,3%, то с ЗТО – 48,5±6,1%. При этом ОР оказался равным 1,7 (χ2 = 3,30).
Таким образом, предрасполагающими факторами развития ЗНО могут являться: воспалительные процессы шейки и тела матки, генитальные инфекции, доброкачественные опухолевые процессы тела матки и придатков.
Групповая принадлежность по системе АВ0 установлена у 243 женщин (49,5±3,2%). Наиболее полно она выявлена у больных с ХК, преимущественно находившихся на стационарном лечении. При рассмотрении групповой принадлежности по различным формам ТБ, отмечено преобладание групп А(II) – 37,9±3,5% и 0(I) – 24,8±3,9%. Прослеживается тенденция к озлокачествлению у пациентов с 0 (I) и В (III) группами крови. Наиболее частыми сочетаниями групп крови пациентка-муж были Ах0, Вх0, ВхВ, ВхАВ и АВхВ.
Национальность. В национальной структуре женского населения Иркутской области преобладают русские, они же составляют основную группу заболевших – 82,7±1,2% случаев, затем бурятки – 5,1±0,9%, другие национальности – 12,2±0,5%. Заболеваемость в районах с преобладанием бурятского населения (Усть-Ордынский АО, Ольхонский район) в 1,3 раза выше. За 12 лет в этих районах зарегистрированы 32 случая ПЗ и 7 – ЗТО. Отмечен более высокий средний возраст и паритет у женщин бурятской и еврейской национальностей. ЗТО встречается чаще среди этнического населения по сравнению со славянским (ОР=1,9; р<0,001).
Социальный фактор. При анализе случаев ТБ с позиций уровня образования и социально-профессиональной принадлежности наибольшая заболеваемость выявлена среди неработающих женщин, а также работников просвещения и здравоохранения. В этих же группах зарегистрировано наибольшее число злокачественных форм.
Антропогенный фактор. По месту жительства больные ТБ распределились следующим образом: 73,7±2,0% составили городские женщины, 26,3±1,9% – сельские. Заболеваемость ТБ в первом случае составила 3,0±0,3, во втором – 2,3±0,4%ооо, т. е. у городских жительниц она встречается в 1,3 раза чаще, чем у сельских. Особенно это относится к городу Иркутску, в котором заболеваемость ТБ в 2 раза выше среднего по области и в 1,9 раза выше, чем среди городского населения в целом.
По данным Государственного комитета по охране окружающей среды Иркутской области, города Ангарск, Братск, Зима, Иркутск, Усолье-Сибирское, Черемхово и Шелехов входят в перечень городов РФ, наиболее загрязняемых отходами вредных производств. В этих городах и заболеваемость ТБ (3,9±0,2%ооо) в 2,6 раза выше, чем в остальных городах Иркутской области (1,5±0,3%ооо). ОР заболеть ТБ у женщин этих городов составил 2,5 при р<0,001. При этом заболеваемость ЗТО в указанных городах составила 0,45±0,07%ооо, в то время как в остальных она была 0,15±0,09%ооо, т. е. в 3 раза ниже (ОР = 2,9).
Природный фактор. Одним из факторов, предрасполагающих к заболеванию ТБ, может являться проживание в различных природных геоботанических зонах (Атлас…, 1962). Самая высокая заболеваемость (4,7±0,2%ооо) отмечена в лесостепной зоне (ОР=1,6; р<0,001). В гольцово-горнотаежной зоне она составила 2,6±0,3%ооо, а самая низкая (1,1±0,1%ооо) – в лиственничных, лесных и таежных зонах (ОР=0,40; р<0,001). Необходимо отметить при этом, что лесной микроклимат наиболее благоприятен для человека, в то время как в лесостепных и гольцовых зонах неблагоприятным фактором может быть повышенная естественная почвенная и солнечная радиация (, 1998).
Прогностические факторы. Наиболее существенные прогностические факторы, повышающие риск злокачественной трансформации трофобласта у больных ТБ, представлены в табл. 2.
Таблица 2
Прогностические факторы риска возникновения ЗТО у больных трофобластической болезнью
Фактор риска | ЗТО, % | ПЗ, % | ОР | χ2 | р | |
Латентный период (месяц) | 1 и менее | 6,3±3,1 | 44,5±2,4 | 0,08 | 31,7 | 0,001 |
1,5 | 7,9±3,4 | 18,5±1,9 | 0,38 | 3,60 | ||
2–2,5 | 23,8±5,4 | 25,7±2,1 | 0,90 | 0,03 | ||
3–4 | 23,8±5,4 | 11,5±1,6 | 2,40 | 6,18 | 0,05 | |
5 и более | 38,1±6,1 | 0,7±0,4 | 84,7 | 136,7 | 0,001 | |
Длительность заболевания до начала спец. лечения | Менее 4 | 29,7±5,7 | 75,5±2,1 | 0,01 | 53,1 | 0,001 |
4–6 | 43,7±6,2 | 21,9±2,0 | 2,77 | 13,1 | 0,001 | |
7 и более | 26,6±5,6 | 2,6±0,8 | 13,7 | 55,5 | 0,001 | |
Содержание b-ХГ в сыворотке крови (мМЕ/мл) | Норма | 20,5±6,2 | 60,0±3,9 | 0,17 | 19,5 | 0,001 |
10–100 | 23,1±6,8 | 19,6±2,6 | 1,23 | 0,08 | ||
100–1000 | 41,0±8,0 | 17,0±2,4 | 3,39 | 10,4 | 0,001 | |
Более 1000 | 15,4±5,8 | 3,4±1,2 | 5,16 | 7,6 | 0,01 | |
Несоответствие размеров матки сроку беременности | Норма | 11,7±4,2 | 24,3±2,1 | 0,41 | 4,06 | 0,05 |
Менее нормы | 21,7±5,4 | 28,6±2,2 | 0,69 | 0,95 | ||
Более нормы | 66,7±6,1 | 47,1±2,5 | 2,25 | 7,27 | 0,01 |
Латентный период. Продолжительность латентного периода составила от 1 до 30 месяцев. В 78±1,8% случаев этот показатель не превышал двух месяцев. Из табл. 2 видно, что форма заболевания напрямую зависит от длительности латентного периода. Если среди больных ПЗ латентный период до 1 месяца составил 44,5%, то среди больных с ЗТО всего 6,3%, что в 7,1 раз меньше. Так, при длительности латентного периода 5 и более месяцев больные ЗТО составили 38,1%, ПЗ – 0,7% (ОР= 84,7; р<0,001).
Длительность заболевания до начала специального лечения в условиях Иркутского ООД колебалась от 1 до 12 и более месяцев. Среди больных ТБ, у которых специальное лечение начато спустя 7 и более месяцев от начала заболевания, злокачественные формы встречались в 33 раза чаще по сравнению с теми, у кого этот период не превышал 4 месяцев. С увеличением его длительности повышается риск малигнизации и развития резистентных к лечению форм (табл. 2). При длительности 4–7 месяцев ОР существенно повышается (ОР = 2,77, р<0,001), но самый высокий риск развития ЗТО отмечен у больных, которые начали специальное лечение после 7 и более месяцев от возникновения ТБ (ОР=13,7, р<0,001).
b-суъединица хорионического гонадотропина человеческого (b-ХГ) в сыворотке крови является информативным диагностическим маркером трофобластических опухолей, фактором прогноза и мониторинга. Исследования показали, что у больных ПЗ в 60,0% случаев уровень b-ХГ не превышал норму, против 20,5% у больных с ЗТО (ОР= 0,08, р<0,001) (см. табл 2). Риск развития повышается по мере роста b-ХГ и наибольшей величины он достигает при b-ХГ ⋝1000 мМЕ/мл (ОР=2,4, р≤0,05).
Несоответствие размеров матки сроку беременности. Среди больных ТБ, у которых размеры матки соответствовали сроку беременности, ЗТО встречались всего в 6,5% случаев, при меньших размерах – несколько чаще, а при увеличенных размерах – до 20,0% случаев. Как видно из табл. 2, ЗТО встречаются чаще, чем пузырный занос, при размерах матки, превышающих срок беременности (больные ЗТО – 66,7%, против 47,1% при ПЗ; ОР= 2,25).
Сумма баллов по классификации ФИГО/ВОЗ. Были рассмотрены четыре сочетания баллов – 0; 1; 2 и группа баллов 3–6. Чем выше оценочный балл, тем чаще в этой группе встречаются ЗТО. Для баллов 7 и более эта встречаемость уже абсолютна.
Все это говорит о том, что доброкачественные формы ТБ имеют низкую степень риска развития резистентных форм и не нуждаются в выборе индивидуальных схем лечения. При злокачественных формах этот риск повышен.
Состояние медицинской помощи больным ТБ в Иркутской области.
Современный уровень знаний о ТБ, доступность специальных методов исследования ставят на новый качественный уровень проблему ранней диагностики. Залогом этого служит квалифицированный подход акушеров-гинекологов на этапе первичного обращения пациентов с их последующим направлением в специализированные учреждения для уточнения диагноза и выработки тактики ведения.
Иркутский ООД с 1990 г. является центром по диагностике и лечению пациентов с ТБ в Иркутской области. С 1993 г. ведется регистр всех форм данного заболевания. Ежегодно выявляется до 50 новых случаев ТБ, в том числе от 2 до 6 случаев ХК. За период с 1993 по 2004 гг. зарегистрирован 491 случай ТБ, в том числе 426 пузырных заносов, 28 ИПЗ и 37 ХК. В среднем заболеваемость ТБ составила 3,02, ЗТО – 0,33, ХК – 0,17%ооо.
Диагностика ТБ носит комплексный характер. Нередко она представляет определенные сложности, так как упускаются начальные проявления заболевания. Морфологическая верификация составила 99,3%, что явилось основным методом первичной диагностики. По УЗИ диагноз был поставлен в 42,8%, уровень b-ХГ в сыворотке крови имел значение в постановке диагноза в 8,1%, рентгенологическое исследование органов грудной клетки до лечения сыграло роль в установлении наличия метастазов в 1,8%.
Показателем, характеризующим своевременность выявления заболевания и определяющим прогноз его течения, является степень распространенности опухолевого процесса.
Общая запущенность при ТБ составила 7,3%, при ПЗ – 8,9%, при ХК (III и IV стадии) – 27,1% (хотя все злокачественные формы ТБ можно рассматривать как запущенные).
Основными причинами ошибок, допущенных врачами первичного звена, послужили: недостаточная онкологическая настороженность, объяснение имеющихся симптомов проявлением наиболее часто встречающихся заболеваний, отсутствие ориентации на выявление причин и ранних симптомов заболевания, неудовлетворительное состояние материально-технической базы ЛПУ (56,1%); низкая санитарная культура населения и неблагоприятные социально-экономические условия (31,6%). Суммарно ошибки по вине ЛПУ составили 65,2%. (рис. 2).
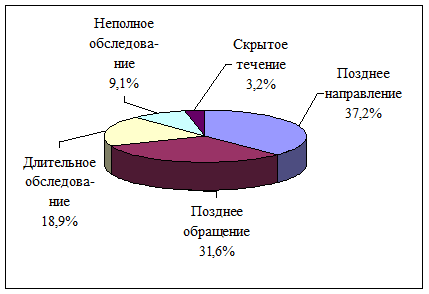
Рис. 2. Основные причины запущенности трофобластической болезни
Большинство доброкачественных форм после удаления опухолевых масс из полости матки не требовали дополнительного лечения, и основная задача состояла в активном наблюдении и профилактике злокачественной трансформации. Из 426 случаев пузырного заноса специальное лечение получили 142 женщины (33,3%). Основным видом лечения был химиотерапевтический метод, составивший 96,4%. Летальный исход имел место у 2 больных с пролиферирующим ПЗ, выживаемость при этом составила 99,7%. Рецидивы были выявлены у 3 женщин, отказавшихся от рекомендованного наблюдения.
Отличительной особенностью ЗТО является их высокая чувствительность к лекарственной терапии. Основная задача в этом случае состоит в лечении опухолей и профилактике развития резистентных форм. Благодаря внедрению новых эффективных лекарственных препаратов стало возможным снизить количество оперативных вмешательств и сохранить репродуктивную функцию многим молодым женщинам. Использование усовершенствованных схем химиотерапии дало возможность добиться более быстрой регрессии опухолей, сократить сроки лечения.
Лечение больных с ХК планировалось с учетом стадии заболевания, риска развития резистентности, возраста, общего состояния, клинических проявлений. По результатам лечения 32,4% больных с ХК получили лекарственную терапию, 51,4% – комплексное, 2,7% – оперативное, 13,5% – симптоматическое лечение. Умерло 6 больных с ХК, 5-летняя выживаемость составила 84,9%.
Из 491 больной с ТБ полная ремиссия достигнута у ,8%). У 54 женщин (11,3%) в последующем наступили беременности, в 55,6% закончившиеся родами, в 44,4% – абортами. Повторный ПЗ развился у 8, рецидив ХК – у 4 больных.
После завершения лечения пациенткам, перенесшим ПЗ, рекомендуется диспансерное наблюдение в течение 1-го года, при ИПЗ и ХК – в течение 3-х лет. В этот период проводится социальная, гормональная реабилитация, осуществляется мониторинг по установленным стандартам. Планирование беременности рекомендуется не ранее, чем через 1 год после завершения лечения. Не соблюдены сроки диспансеризации 22,9% больных с ПЗ, из них у 0,9% в последующем возникли рецидивы, потребовавшие назначения специального лечения.
В результате накопленного опыта разработан алгоритм тактики ведения больных с ТБ, включающий методы диагностики, лечения и мониторинга доброкачественных и злокачественных форм (рис. 3). 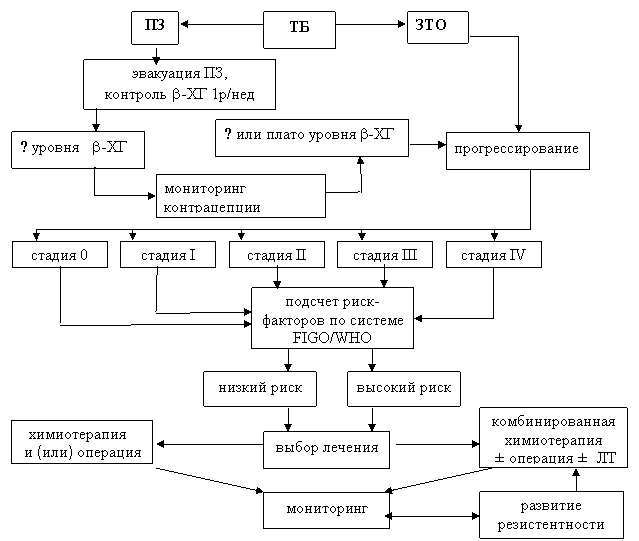



 Рис. 3. Алгоритм тактики ведения больных с ТБ
Рис. 3. Алгоритм тактики ведения больных с ТБ
Согласно выработанной тактике, нами берутся под наблюдение пациентки со всеми формами ТБ. Больных с ПЗ, которым лечение не требовалось, относили в группу фоновых заболеваний. Больных, которые нуждались в проведении специального лечения в связи с наличием неблагоприятных факторов, включали в 0 стадию с низкой степенью риска развития резистентности.
Одним из путей профилактики малигнизации трофобластических опухолей является необходимость наблюдения и лечение больных с ТБ в специализированной клинике для своевременной диагностики неблагоприятного течения заболевания.
ТБ с одной стороны является одним из видов репродуктивных потерь, с другой – потенциально злокачественной патологией, в ряде случаев приводящей к утрате репродуктивного органа и даже к летальному исходу. Проблемы профилактики и организации помощи больным с ТБ являются не только медицинскими, но и социальными. Разработанные методические рекомендации по снижению уровня заболеваемости и запущенности ТБ необходимо включить в программу «Охрана репродуктивного здоровья женщин».
ВЫВОДЫ
1. Заболеваемость ЗНО плаценты женского населения Сибири и Дальнего Востока за период 1989–2003 гг. составила 0,17±0,02%ооо, что на 13,3% выше, чем в РФ. Выявлена значительная территориальная неоднородность ее распространения. К территориям повышенного риска относятся республики Алтай, Тыва и Саха, где ЗНО плаценты встречаются в 2–9,3 раза чаще, чем в среднем по региону. В Иркутской области уровень заболеваемости этой патологией на 11,8% выше регионального.
2. В Иркутской области за период 1993–2004 гг. заболеваемость ТБ составила 2,8±0,2 на 100 тыс. населения, 49,0±0,02 и 136,0±0,07 – на 100 тыс. беременностей и родов, ЗТО – 0,34±0,09, 6,7±1,0 и 18,5±2,6%ооо соответственно. Средний возраст больных ТБ – 30,0±0,8 года, ЗТО – на 5,7 года старше. Заболеваемость ТБ городского населения в 1,3 раза, а ХК в 1,5 раза выше сельского. Исключение составил Усть-Ордынский АО, где заболеваемость в 2 раза выше среднего по региону.
3. Заболеваемость ТБ в Иркутской области растет (темп прироста 9,5%). В показателях на 100 тыс. беременностей темп прироста ТБ составил 66,3%, ЗТО – 86,5%. При условии сохранения выявленной тенденции прогнозируется рост заболеваемости к 2010 г. на 35,7 и 42,3% соответственно.
4. ТБ развивается в результате комплексного воздействия эндогенных и экзогенных факторов. К эндогенным факторам относятся: возраст 20–29 и 40–44 года; национальность (ОР=1,92; р<0,005); репродуктивное поведение, в том числе высокий паритет (ОР=2,9; р<0,001); эндокринно-обменные нарушения (ОР=3,33; р<0,001); генитальные инфекции и др. К экзогенным факторам относятся – проживание в городах с неблагоприятным антропогенным влиянием (ОР=2,5; р<0,001) и в гольцово-горнотаежной и лесостепной геоботанических зонах (ОР=1,65; р<0,001).
5. Прогностически неблагоприятными факторами малигнизации ТО являются: возраст старше 40 лет (ОР=4,24; р<0,01), высокий уровень b-ХГ (ОР=2,4; р<0,05), несоответствие размеров матки сроку гестации (ОР=2,25; р<0,01), длительность латентного периода свыше 3 месяцев (ОР=2,4; р<0,05), длительность течения заболевания до начала специального лечения свыше 4 месяцев (ОР=2,7; р<0,001).
6. Медицинская помощь больным ТБ в Иркутской области характеризуется высокой запущенностью, которая в 65,2% связана с неполным и длительным обследованием, отсутствием онкологической настороженности, неудовлетворительным состоянием материально-технической базы.
7. В результате проведенного исследования предложен алгоритм тактики ведения больных ТБ и обоснован комплекс мероприятий, направленных на профилактику, организацию раннего выявления и лечения ТБ с целью снижения запущенности и смертности.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
Для улучшения эпидемиологической ситуации по заболеваемости ТБ в Иркутской области включить разработанные мероприятия в программу «Охрана репродуктивного здоровья женщин»:
На уровне женских консультаций и фельдшерско-акушерских пунктов необходимо формировать группы повышенного риска развития ТБ.
– В группы риска развития доброкачественных форм включать женщин до 40 лет, с поздним становлением менструальной функции, с ранним началом половой жизни, первобеременных, после 2 и более родов, часто прерывающих беременность, с нарушениями менструальной функции, перенесших ранее ТБ, после досрочного прерывания беременности.
– В группы риска развития злокачественных форм включать женщин старше 40 лет, с началом половой жизни позже 23 лет, с высоким паритетом (8 и более беременностей, 4 и более родов), длительно применяющих оральные контрацептивы, гормональную коррекцию, стимуляцию овуляции, с воспалительными и фоновыми процессами гениталий, с наличием генитальных инфекций, после родов. А также проживающих в городах с антропогенной нагрузкой.
– Проводить диспансеризацию беременных женщин, включающую раннее взятие на учет и своевременное комплексное обследование, а также после завершения беременности. При неблагоприятном течении послеабортного (послеродового) периода необходимо проводить обследование по стандартам ТБ.
На уровне гинекологических стационаров
:
– Обязательно регистрировать все случаи прерывания беременности.
– Весь материал, полученный при оперативных вмешательствах, выскабливаниях по поводу прерывания беременности, дисфункциональных маточных кровотечений, обязательно должен быть исследован морфологически.
– Женщины с установленным диагнозом ТБ и при подозрении на нее должны быть своевременно направлены в специализированное учреждение.
– Алгоритмы диагностики и тактики ведения больных ТБ следует внедрять и использовать в женских консультациях, гинекологических стационарах и фельдшерско-акушерских пунктах для активного выявления ТБ.
– Врачи всех специальностей должны владеть знаниями об этиологии, патогенезе и клинических проявлениях ТБ, для этого с целью повышения квалификации медицинского персонала необходимо включить в циклы лекций для студентов медицинских вузов, и слушателей ФУСов материалы об эпидемиологических особенностях ТБ и факторах риска возникновения доброкачественных и злокачественных форм.
– Необходимо усилить информационно-просветительную деятельность, направленную на формирование установки на сохранение репродуктивного здоровья, своевременное и регулярное гинекологическое обследование.
Для снижения заболеваемости ЗНО плаценты и профилактики развития резистентности обязательным является выполнение следующих требований:
– Уточнение диагноза и лечение больных с ТБ должно проводиться только в специализированных клиниках, располагающих всеми современными возможностями диагностики, опытом успешного лечения и мониторинга.
– Для создания базы данных и уточнения эпидемиологии ТБ должны регистрироваться все случаи, а не только ее злокачественные формы.
– Женщины с подтвержденным диагнозом ТБ должны состоять на диспансерном учете в течение установленных сроков
не только в специализированном учреждении, но и по месту жительства с осуществлением преемственности между ними.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Гладкова успешного лечения метастатического варианта хориокарциномы / // Актуальные вопросы онкологии. – Иркутск, 1998.– Вып.1. – С. 57–58.
2. Гладкова заболеваемости хориокарциномой по Иркутской области за период 1993–1998 гг. / // Актуальные вопросы онкологии. – Иркутск, 1999.– Вып.2. – С. 32–37.
3. Гладкова случай диффузной хориокарциномы. (Клиническое наблюдение) / , // Актуальные вопросы онкологии. – Иркутск, 1999.– Вып.2. – С. 141–145.
4. Гладкова ошибок в диагностике и лечении трофобластической болезни / // Актуальные вопросы онкологии. – Иркутск, 2002. – Вып.3. – С. 53–56.
5. Гладкова ультразвуковой томографии в оценке эффективности органосохраняющей тактики ведения больных с трофобластической болезнью / , //Актуальные вопросы онкологии. – Иркутск, 2002. – Вып. 3.– С. 56–58.
6. Гладкова болезнь в аспекте медико-социальной проблемы невынашивания беременности / // Актуальные вопросы онкологии: Материалы межрегион. науч.-практ. конф., 4–6 сент. 2002 г. – Иркутск, 2002. – С. 27–29.
7. Гладкова урогенитальных инфекций в этиологии трофобластической болезни / // Актуальные вопросы онкологии: Материалы межрегион. науч.-практ. конф., 25–29 августа 2003 г. – Иркутск, 2003.– С. 135–137.
8. Гладкова -венозные мальформации тела матки как ультразвуковой маркер опухолей трофобласта / , // Актуальные вопросы онкологии: Материалы межрегион. науч.-практ. семинара, 11–14 окт. 2004 г. – Иркутск, 2004.– С. 21–24.
9. Гладкова трофобластической болезни в Иркутской области / , , // Материалы межрегион. науч.-практич. конф., 24–26 августа 2005 г. – Иркутск, 2005.– С. 157–158.
10. Писарева особенности злокачественных новообразований плаценты у женского населения региона Сибири и Дальнего Востока / , , // Дальневосточный медицинский журнал. – Хабаровск, 2005. – № 1. – С. 55–59.
11. К вопросу о факторах риска злокачественной трансформации трофобластической опухоли у женщин Иркутской области / , , // Сибирский онкологический журнал. – 2006. – № 4.– С.27–32.
12. Gladkova O. V. Diagnostics and treatment of trophoblastic disease in Irkutsk region / O. V. Gladkova // IX World Congress on Gestational Trophoblastic Diseases: Abstracts. – Jerusalem, 1998.– Р. 14.
13. Gladkova O. V. The dinamics of choriocarcinoma's incidence in Eastern Siberia / O. V. Gladkova // X World Congress on Gestational Trophoblastic Diseases: Abstracts. – Tbilisi, 2000. – Р. 28.
14. Gladkova O. V. Epidemiological features of gestational trophoblastic disease in Irkutsk region / O. V. Gladkova, L. F. Pisareva, A. P. Boyarkina // XIII World Congress on Gestational Trophoblastic Diseases: Abstracts. – Hong Kong, 2005.– P. 28.
СПИСОК СОКРАЩЕНИЙ
ЗНО – злокачественные новообразования
ЗТО – злокачественные трофобластические опухоли
ИП – интенсивный показатель
ИПЗ – инвазивный пузырный занос
ОР – относительный риск
ПЗ – пузырный занос
СП – стандартизованный показатель
ТБ – трофобластическая болезнь (беременности)
УЗИ – ультразвуковое исследование
ХК – хориокарцинома
b-ХГ – b-субъединица хорионического гонадотропина человеческого
r – коэффициент корреляции.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 |




