На правах рукописи
ГЛАДКОВА ОЛЬГА ВЛАДИМИРОВНА
ЗАБОЛЕВАЕМОСТЬ ТРОФОБЛАСТИЧЕСКОЙ БОЛЕЗНЬЮ В ИРКУТСКОЙ ОБЛАСТИ.
ОЦЕНКА ФАКТОРОВ РИСКА. ПУТИ ПРОФИЛАКТИКИ
14.00.14 – онкология
14.00.33 – общественное здоровье и здравоохранение
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Томск – 2007
Работа выполнена на кафедре онкологии ГОУ ДПО Иркутский государственный институт усовершенствования врачей на базе ГУЗ Иркутский областной онкологический диспансер и ГУ Научно-исследовательский институт онкологии Томского научного центра СО РАМН.
Научные руководители:
доктор медицинских наук,
профессор
заслуженный деятель науки РФ, доктор медицинских наук, профессор | |
Официальные оппоненты: заслуженный деятель науки РФ, доктор медицинских наук, профессор | |
доктор медицинских наук |
Ведущая организация: ФГУ МНИОИ им. , г. Москва
Защита диссертации состоится «_____»______________________2007 г. в_______часов на заседании диссертационного совета Д 001.032.01 при ГУ Научно-исследовательский институт онкологии Томского научного центра СО РАМН г. Томск, пер. Кооперативный, 5.
С диссертацией можно ознакомиться в библиотеке ГУ Научно-исследовательский институт онкологии Томского научного центра СО РАМН
Автореферат разослан «______»_____________________________2007 г.
Ученый секретарь
диссертационного совета
доктор медицинских наук
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность исследования. В структуре гинекологических и онкологических заболеваний трофобластическая болезнь беременности (ТБ) занимает особое место. Под этим термином обобщены биологически взаимосвязанные патологические состояния трофобласта, включающие как доброкачественные формы: пузырный занос (полный или частичный) и его морфологические типы – простой и пролиферирующий, так и злокачественные формы: инвазивный пузырный занос (ИПЗ), трофобластическую опухоль плацентарной площадки, эпителиоидную трофобластическую опухоль и хориокарциному (ХК) (, 2006). Последние, согласно Международной классификации болезней (МКБ-10), обозначены как ЗНО плаценты – код С58.
Отмечается географическая неоднородность распространения данного заболевания. Среди онкогинекологических новообразований частота ЗНО плаценты колеблется от 0,1 до 3,6%. Показатели заболеваемости также варьируют в значительных пределах – от 0,01%ооо в Африке, Америке, Европе, Англии, Канаде и других до 2,2 %ооо – во Вьетнаме. При этом в восточно-азиатских странах трофобластические опухоли встречаются в 30–40 раз чаще, чем в Европе, а ХК наблюдается соответственно у 42,0–70,0% больных (Саncer…, 2002). По данным ВОЗ, число ежегодно регистрируемых случаев заболевания занижается не менее чем в 2 раза (Трофобластические…, 1985).
Эпидемиология ТБ в России изучена недостаточно, официальной статистикой учитываются лишь ее злокачественные формы (Злокачественные…, 2003 и др.), отсутствуют единые центры наблюдения за этим заболеванием. Об истинной частоте заболевания судить сложно еще и потому, что регистрируются далеко не все случаи прерывания беременности, а также не весь материал, полученный при диагностических выскабливаниях по поводу маточных кровотечений, медицинских и самопроизвольных абортов, подвергается гистологическому исследованию.
Ежегодно в РФ регистрируется от 120 до 125 случаев ЗНО плаценты, что составляет от 0,16 до 0,20 на 100 тыс. женского населения
В Иркутской области выявляется от 40 до 50 случаев ТБ в год, из них от 2 до 6 случаев – злокачественные формы, что в среднем составляет 0,54±0,08% в структуре онкогинекологической патологии.
Поэтому большое значение приобретает изучение особенностей заболеваемости ТБ в целом и ее злокачественных форм, выявление факторов, повышающих риск их образования в отдельно взятом регионе.
Несмотря на то, что ТБ – сравнительно редкая патология, актуальность ее проблемы достаточно велика, так как этому заболеванию подвержены женщины преимущественно молодого детородного возраста, иногда не достигшего 20 лет. Вопросы профилактики и успешного лечения тесно связаны с медико-социальными проблемами охраны материнства, внутрисемейных отношений, медицинской реабилитации.
Актуальность проблемы ранней диагностики ТБ обусловлена агрессивным течением заболевания, а также мрачностью прогноза для больных, имеющих метастазы в легкие и головной мозг (летальность превышает 50% и 90% соответственно) (, , 1968). Следует отметить, что значительные успехи лекарственной противоопухолевой терапии и разработка методов ранней диагностики позволили достичь высокого уровня выживаемости больных ЗНО плаценты. В результате этого не только существенно улучшены результаты лечения, но и имеется возможность сохранения детородной функции молодым женщинам (, 2006). Это обстоятельство также повышает интерес к феномену данного заболевания.
Несмотря на выраженную симптоматику и доступность специальных методов исследования, нередки случаи позднего распознавания их на стадии перехода в злокачественные формы. В настоящее время разработана общая систематика допускаемых ошибок в клинической онкологии (Ошиб - ки …, 1993), однако данная проблема еще далека от полного ее решения и нуждается в последующем совершенствовании, внедрении в практику профилактических и лечебных мероприятий по улучшению службы в условиях конкретных медицинских учреждений.
В связи с вышеизложенным становится очевидным, что проведение эпидемиологических дескриптивных, аналитических исследований по распространенности ТБ на территории Иркутской области, выявление факторов риска и разработка организационно-профилактических мероприятий, направленных на снижение заболеваемости, являются весьма актуальными.
Цель исследования:
Изучить пространственные и временные закономерности распространения трофобластической болезни Иркутской области и заболеваемость злокачественными новообразованиями плаценты в Сибири и на Дальнем Востоке. Выявить факторы риска возникновения и малигнизации трофобластических опухолей и обосновать мероприятия по ранней диагностике и профилактике.
Задачи исследования:
1. Изучить заболеваемость злокачественными новообразованиями плаценты в регионе Сибири и Дальнего Востока за 1989–2003 гг.
2. Изучить заболеваемость трофобластической болезнью, ее доброкачественными и злокачественными формами среди различных контингентов женского населения Иркутской области за 12-летний период (1993 – 2004 гг.). Оценить прогноз заболеваемости до 2010 года.
3. Выявить роль ряда экзогенных и эндогенных факторов, влияющих на риск развития и малигнизации трофобластической болезни.
4. Оценить состояние медицинской помощи больным трофобластической болезнью в Иркутской области и обосновать мероприятия по снижению заболеваемости и смертности.
Научная новизна
Впервые проведено онкоэпидемиологическое исследование, на основании которого выявлены территориальные и временные особенности распространения трофобластической болезни и ее злокачественных форм в Иркутской области. Дана оценка заболеваемости злокачественными новообразованиями плаценты в регионе Сибири и Дальнего Востока.
Впервые на популяционном уровне изучено влияние ряда экзогенных и эндогенных факторов на показатели заболеваемости трофобластической болезнью и ее злокачественными формами женщин Иркутской области.
Впервые дана оценка состояния медицинской помощи и обоснованы мероприятии по ранней диагностике и профилактике ТБ.
Практическая значимость
Внедрение разработанных рекомендаций в ЛПУ Иркутской области позволит уменьшить число осложненных и злокачественных форм ТБ. Полученные результаты подтверждают необходимость создания специализированного центра по диагностике и лечению ТБ на базе Иркутского ООД, который будет целенаправленно проводить мероприятия по учету статистических данных, а также по первичной и вторичной профилактике, способствующие снижению уровня заболеваемости и смертности. Результаты исследования по заболеваемости и факторам риска развития и малигнизации ТБ включены в лекционные курсы кафедры онкологии ГОУ ДПО Иркутский государственный институт усовершенствования врачей и ГУЗ Иркутский ООД. Результаты эпидемиологических исследований по ТБ могут лечь в основу проведения подобных исследований и на территориях повышенного риска ЗНО плаценты Сибири и Дальнего Востока.
Положения, выносимые на защиту:
1. Заболеваемость ЗНО плаценты в регионе Сибири и Дальнего Востока носит неоднородный характер и имеет свои территориальные особенности.
2. ТБ в Иркутской области характеризуется высоким уровнем заболеваемости городского населения, особенно г. Иркутска, а также Усть-Ордынского бурятского АО.
3. Риск развития ТБ и ее различных форм связан с рядом эндогенных и экзогенных факторов, таких как возраст, национальность, особенности репродуктивного поведения, эндокринно-обменные нарушения, генитальные инфекции, природный, антропогенный факторы и др.
4. Для повышения эффективности ранней диагностики и снижения заболеваемости ТБ необходимо разработанные методические рекомендации включить в программу «Охрана репродуктивного здоровья женщин Иркутской области».
Апробация работы
Основные положения работы докладывались и обсуждались на ежегодной межрайонной научно-практической конференции акушеров-гинекологов (Иркутск, 1998); межрегиональной научно-практической конференции «Актуальные вопросы онкологии» (Иркутск, 2002); в стендовых докладах на IX и X Всемирных конгрессах по трофобластической болезни (Иерусалим, 1998 и Тбилиси, 2000).
Работа апробирована на заседании кафедры онкологии ГОУ ДПО «Иркутский государственный институт усовершенствования врачей» с участием кафедры госпитальной хирургии ГОУ ВПО Иркутский ГМУ на базе ГУЗ Иркутский ООД 02.04.2007.
Публикации
По теме диссертации опубликовано 14 научных работ (2 статьи в реферируемых журналах).
Объем и структура диссертации
Работа изложена на 175 с. и состоит из введения, обзора литературы, 6 глав собственных исследований, заключения, выводов, практических рекомендаций, списка литературы из 221 наименования (119 отечественных и 102 зарубежных). Работа иллюстрирована 53 рисунками и 36 таблицами.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Основой эпидемиологических исследований послужил банк данных о заболеваемости населения региона Сибири и Дальнего Востока злокачественными формами ТБ – ЗНО плаценты, который сформирован в лаборатории эпидемиологии ГУ НИИ онкологии ТНЦ СО РАМН на основе медицинской документации онкологических диспансеров. За рассматриваемый период (1989–2003 гг.) в регионе зарегистрировано 420 случаев ЗНО плаценты. Трофобластическая болезнь по Иркутской области изучена по материалам медицинской документации ГУЗ Иркутский ООД. За период 1993–2004 гг. в Иркутской области выявлен 491 случай ТБ, в том числе 140 случаев простого пузырного заноса, 286 пролиферирующего пузырного заноса, 28 инвазивного пузырного заноса и 37 хориокарциномы.
Статистическая обработка исходных данных осуществлялась методами математической статистики, принятыми в современных эпидемиологических исследованиях и рекомендованных МЗ РФ.
Анализ проводился на основе экстенсивных, интенсивных (ИП) и стандартизованных (СП) показателей, рассчитанных прямым (мировой стандарт) и косвенным методами (за стандарт взяты средние за 15 лет повозрастные показатели заболеваемости ТБ населения Иркутской области). Заболеваемость ТБ анализировалась в целом и по ее формам – простой и пролиферирующий ПЗ, ИПЗ, ХК и ЗТО – среди различных категорий населения. Показатели заболеваемости ТБ и ее формами рассчитывались также на 100 тыс. беременностей и родов. Статистическая значимость результатов определялась по t-критерию Стьюдента и доверительным интервалам распределения Пуассона (, , 1962; , 1986; , , 1992).
Для характеристики территориальных различий заболеваемости ТБ использовался коэффициент вариации, определялся темп прироста и среднегодовой прирост заболеваемости (, 1984). Компонентный анализ прироста заболеваемости ТБ проводился по методу и (1992). Динамика заболеваемости ХК в регионе Сибири и Дальнего Востока изучалась за 15-летний период (1989–2003 гг.), динамика заболеваемости ТБ в Иркутской области – за 12-летний период (1993–2004 гг.) с использованием уравнений линейной регрессии, рассчитаны прогностические уровни заболеваемости ТБ и её форм до 2010 г. Численность населения по годам определялась экстраполяцией данных переписи населения 1989 и 2002 гг., дополненных предварительными данными 1998 г. (Демографические…, 2003).
Исследование факторов индивидуального онкологического риска выполнялось по методу «случай–контроль». Проводилось сравнение двух групп населения: для ТБ контроль составили 600 беременных женщин со сроком до 12 недель, не имеющих отклонений от нормального течения беременности, случай – женщины с ТБ, взятые на учет в Иркутском ООД. Для выявления факторов, увеличивающих риск образования ЗТО, в качестве контроля рассматривалась группа женщин с доброкачественными формами ТБ (ПЗ), а в качестве случая – лица с выявленными ЗТО, включающими ИПЗ и ХК.
Обработка материала производилась методом определения показателя соответствия c2 и относительного риска (, , 1990). Статистическая значимость всех проводимых в работе расчетов оценивалась на уровне не менее p£0,05.
Обследование больных с ТБ, мониторинг в процессе лечения и после его окончания осуществлялись по разработанному алгоритму.
Морфологическое исследование трофобластических опухолей выполнялось в соответствии с классификацией ВОЗ. Пузырный занос, согласно гистологической классификации Hertig и Mansell, по степени пролиферации хориального эпителия подразделялся на простой и пролиферирующий. Стадирование хориокарциномы проводилось в соответствии с МКБ-10.
Определение уровня сывороточного b-ХГ с 1997 г. осуществлялся c помощью тест-систем на аппарате Huma Reader, с 2000 г. – на аппарате Elecsys 10-10 (до 1997 г. использовались биологические пробы). УЗИ выполнялось на аппаратах GE LOGIQ-7 и RT 3200 edvansit; рентгеновские исследования – на аппарате EMTRIX-50, компьютерная томография – на аппарате Somatom ARTX (Simens).
Лечение трофобластических опухолей планировалось с учетом факторов риска злокачественной трансформации (морфологические критерии, длительность заболевания, возраст, размеры матки, положительные реакции Ашцгейм–Цондека, а с 1997 г. – оценка уровня b-ХГ и его динамики). С 2000 г. учитывалась степень риска развития резистентных форм, определяемая по шкале ФИГО/ВОЗ (FIGO-staging/WHO-scoring).
Основным методом лечения больных с ТБ был химиотерапевтический в различных режимах. В качестве дополнительных видов лечения применялись хирургические вмешательства и лучевая терапия.
При проведении химиотерапии степень токсичности оценивалась по шкале, рекомендованной ВОЗ и Международным противораковым союзом, на основании клинических и лабораторных параметров.
Для оценки эффективности лечения и последующего мониторинга использовались следующие методы: контроль биологических проб, в дальнейшем – уровня b-ХГ в сыворотке крови, УЗИ органов малого таза, рентгенография легких.
При отсутствии признаков прогрессирования больные с простым ПЗ оставались под наблюдением в течение 6 месяцев, с пролиферирующим пузырным заносом без лечения и после окончания лечения – в течение года, со злокачественными формами – в течение 3 лет после окончания лечения. На весь период наблюдения больным с сохранной репродуктивной функцией рекомендовались контрацепция, ведение менограммы.
Выживаемость пациенток вычислялась моментным методом Каплана–Майера. Обработка базового материала выполнялась на персональных компьютерах с использованием статистического пакета прикладных программ Statistica V.5.0 for Windows и программ, разработанных в лаборатории эпидемиологии НИИ онкологии ТНЦ СО РАМН.
В целом используемые в настоящей работе эпидемиологические и клинические методы исследования вполне адекватны решению поставленных задач.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
В процессе беременности хориальный эпителий трофобласта плодного яйца играет основную роль в формировании плаценты. В то же время трофобластическая ткань может трансформироваться в опухолевую. ТБ является сравнительно редкой патологией, однако поражает женщин репродуктивного возраста с наибольшей социальной активностью (15–45 лет).
В масштабе всей планеты регион Сибири и Дальнего Востока можно отнести к территориям с относительно низкой заболеваемостью ЗНО плаценты. В структуре онкогинекологических заболеваний данная локализация составляет 0,43±0,02%. При этом в Восточной Сибири доля ЗНО плаценты в 2 раза ниже (0,20±0,02%), а на Дальнем Востоке, наоборот, в 2 раза выше (0,98±0,06%) регионального уровня. Относительно высокий удельный вес данного заболевания отмечен в республиках Алтай (3,8±0,76%), Саха (3,4±0,40%), Тыва (0,88±0,33%), в Камчатской (1,0±0,28%), Сахалинской (0,9±0,21%), Новосибирской (0,53±0,07%) и Иркутской (0,50±0,08%) областях.
За период с 1989 по 2003 г. в среднем заболеваемость по региону составила 0,17±0,02%ооо, что соответствует средней по РФ (0,15%ооо). В Западной Сибири этот показатель был ниже на 5,8% (0,16±0,02%ооо), в Восточной Сибири – на 29,4% (0,12±0,02%ооо), на Дальнем Востоке, наоборот, на 56,2% выше (0,25±0,04%ооо) регионального уровня (р<0,05).
Имеет место территориальная неравномерность распространения данной локализации среди женского населения региона (рис. 1).
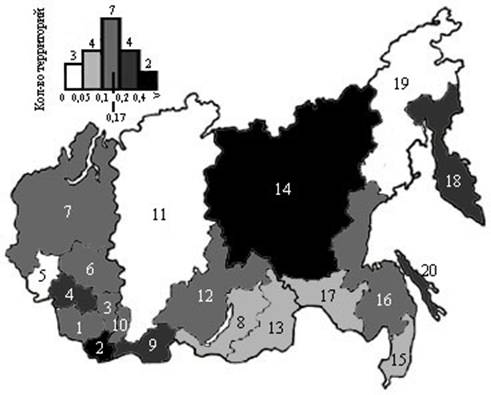
Рис. 1. Картограмма распространения заболеваемости злокачественными новообразованиями плаценты женского населения региона Сибири и Дальнего Востока за 1989–2003 гг. (СП, на 100 тыс. женского населения):
1 – Алтайский край | 8 – Республика Бурятия | 15 – Приморский край |
2 – Республика Алтай | 9 – Республика Тыва | 16 – Хабаровский край |
3 – Кемеровская обл. | 10 – Республика Хакасия | 17 – Амурская обл. |
4 – Новосибирская обл. | 11 – Красноярский край | 18 – Камчатская обл. |
5 – Омская обл. | 12 – Иркутская обл. | 19 – Магаданская обл. |
6 – Томская обл. | 13 – Читинская обл. | 20 – Сахалинская обл. |
7 – Тюменская обл. | 14 – Республика Саха |
К территориям повышенного риска развития ЗНО плаценты относятся республики Алтай и Саха, в которых заболевание во все возрастных группах встречается в 9,3 и 4,7 раза, а в возрасте 20–39 лет – в 14,7 и 6,6 раз чаще, чем в среднем по региону. Значительную часть населения этих республик составляют коренные народы со сравнительно высоким паритетом.
Также к территориям повышенного риска развития ЗНО плаценты относятся Камчатская, Сахалинская области и Республика Тыва, где по отношению к количеству беременностей и родов их встречаемость в 1,9–2,1 раз чаще, чем в среднем по региону. На фоне региона выделяется и Новосибирская область, где отмечены: высокая заболеваемость (в 2 раза выше регионального), самый молодой возраст больных (средний возраст – 27,1 года) и относительно высокий удельный вес ЗНО плаценты в структуре ЗНО женской половой сферы.
В Иркутской области заболеваемость ЗНО плаценты составляет 0,19±0,05%ооо, что на 11,8% выше средней по региону и на 21,0% выше средней по РФ.
ЗНО плаценты относятся к опухолям, поражающим наиболее социально активную часть женского населения. По Сибири и Дальнему Востоку средний возраст женщин с ЗНО плаценты составил 38,8±1,8 года. На отдельных территориях он моложе (республики Хакасия, Тыва, Алтай, Новосибирская и Тюменская области). Наибольшее число случаев заболевания ЗНО плаценты приходится на возраст 20–39 лет. У женщин этого возрастного интервала опухоли встречаются в 6,2 раза чаще, чем в более молодом, и в 1,7 раза чаще, чем в более старом возрасте.
В динамике по трем пятилетиям (1989–1993, 1994–1998, 1999–2003 гг.) имела место тенденция снижения показателей заболеваемости ЗНО плаценты среди женского населения региона с 0,19±0,03 в первой пятилетке до 0,15±0,03%ооо – в третьей. В Западной Сибири картина аналогичная, но снижение носит более явный характер – с 0,21±0,04 до 0,12±0,04%ооо. В Восточной Сибири наблюдается снижение заболеваемости ЗНО плаценты с 0,21±0,06 в первой пятилетке до 0,10±0,04%ооо – в третьей. На Дальнем Востоке динамика показателей отражает ее рост с 0,16±0,06 в первой пятилетке до 0,25±0,04%ооо – в третьей.
Более детально заболеваемость трофобластической болезнью женского населения изучена на примере Иркутской области, территориально относящейся к Восточной Сибири.
Трофобластическая болезнь. С 1993 по 2004 г. в Иркутской области выявлен 491 случай ТБ. Показатели заболеваемости в среднем составили 2,8±0,2 на 100 тыс. женского населения, 49,5±2,4 – на 100 тыс. беременностей и 135,9±6,6 – на 100 тыс. родов. Среди горожанок ТБ встречается в 1,2 раза чаще, чем среди жительниц села.
К территориям повышенного риска развития ТБ относятся Иркутский (особенно г. Иркутск), Ольхонский, Нижнеудинский районы и Усть-Ордынский бурятский АО (в дальнейшем – Усть-Ордынский АО).
Средний возраст больных ТБ Иркутской области составил 30,0±0,8 года. Пик заболеваемости приходится на 20–29 лет. У сельского населения ТБ развивается в более старшем возрасте (в среднем на 1,7 года), чем у городского. Самый старый средний возраст (33,4±2,8 года) отмечается у больных Усть-Ордынского АО, что, вероятно, объясняется сравнительно высоким паритетом, преобладающим у бурятского населения с его повышенной деторождаемостью и более длительным репродуктивным периодом.
В динамике с 1993–1998 по 1999–2004 гг. отмечена тенденция роста уровня заболеваемости ТБ женского населения при темпе прироста 9,5%. Проведенный компонентный анализ выявил, что общий прирост этого показателя в 12,2% связан с увеличением риска заболеть, а 7,0% обусловлено изменениями в возрастном составе населения.
Повышение заболеваемости прослеживается преимущественно у городского населения, в то время как у сельского выявлено снижение с темпом убыли в 21,2%. При этом на фоне всего сельского населения в Усть-Ордынском АО отмечен рост заболеваемости с темпом прироста 12,0%.
Также в динамике отмечен рост показателей заболеваемости ТБ, рассчитанных на число беременностей с 37,9±3,0%ооо в 1993–1998 гг. до 63,1±4,7%ооо в 1999–2004 гг. Темп прироста составил 66,3%. По прогнозу, при сохранении выявленной тенденции к 2010 г. данный показатель может вырасти до 93,0±1,4%ооо (r = 0,89; р<0,001).
Пузырный занос. Наибольший удельный вес в структуре ТБ имеет пузырный занос (86,8%), поэтому статистика данного заболевания в основном сохраняет территориальные, возрастные и временные особенности, характерные для ТБ в целом.
Показатели заболеваемости ПЗ составили 2,5±0,2 на 100 тыс. женского населения, 42,7±2,6 – на 100 тыс. беременностей, 117,3±5,8%ооо – на 100 тыс. родов. У городских жительниц СП на 9,3% выше областного. ПЗ встречается в 1,3 раза реже у сельского населения в целом, в Усть-Ордынском АО – в 1,5 раза чаще (3,8±1,4%ооо), чем в целом по области.
Средний возраст женщин с ПЗ составил 29,1±0,8 года. Пик заболеваемости приходится на возраст 20–29 лет. В целом по области с 1993–1998 по 1999–2004 гг. отмечается тенденция роста заболеваемости ПЗ с темпом прироста в 9,1%. Прирост осуществлялся в основном за счет роста заболеваемости среди городских жительниц, в том числе г. Иркутска и сельского населения Усть-Ордынского АО.
Инвазивный пузырный занос. Инвазивный ПЗ встречается довольно редко, его удельный вес составил 5,7% от всех случаев ТБ. В среднем за исследуемые 12 лет заболеваемость ИПЗ составила 0,15±0,06%ооо в стандартизованных показателях, 2,9±0,6%ооо – на число беременностей и 8,1±1,6%ооо – на число родов. Выявлен более высокий уровень этого заболевания у жительниц г. Иркутска (0,27±0,15%ооо). Средний возраст больных ИПЗ в Иркутской области – 33,4±3,7 лет. В целом по области заболеваемость ИПЗ выросла на 39,6%.
Хориокарцинома. ХК составляет 7,5% от всех случаев ТБ. В структуре ЗНО женских половых органов на ее долю в среднем приходится 0,5%. На этом фоне выделяется Усть-Ордынский АО, в котором данный показатель в 3 раза выше.
За исследуемый период заболеваемость ХК в стандартизованных показателях составила 0,20±0,06%ооо (что выше среднего по региону на 6,9%), 3,8±0,7 – на 100 тыс. беременностей, 10,4±1,8 – на 100 тыс. родов. Уровни заболеваемости ХК городского населения на 15% ниже, сельского и г. Иркутска – на 25 и 15% соответственно выше среднего по области. В Усть-Ордынском АО уровень заболеваемости ХК (0,64±0,57%ооо) более чем в 3 раза превышает областной.
Максимальные показатели заболеваемости регистрируются в возрасте 25–29 и 40–44 лет (0,60 и 0,64%ооо соответственно). В Усть-Ордынском АО самая высокая заболеваемость в возрастной группе 45–49 лет (4,3%ооо). Средний возраст больных ХК в целом по области составил 37,5±3,0 года.
В динамике отмечается тенденция к снижению показателей заболеваемости ХК с темпом убыли 4,2%.
Злокачественные трофобластические опухоли плаценты. В структуре заболеваемости ЗНО женских половых органов ЗТО (ИПЗ+ХК) занимают четвертое место, с удельным весом в 0,5%. Из ЗТО на долю ХК приходится 57,1%. Однако у сельского населения ХК встречается чаще – 64,1%, особенно у населения Усть-Ордынского АО – 80,0%.
В среднем показатели заболеваемости ЗТО составили 0,34±0,09 на 100 тыс. женского населения, 6,7±0,1 – на 100 тыс. беременностей и 18,5±0,3 – на 100 тыс. родов. Самые высокие СП отмечены в Усть-Ордынском АО – в 2,3 раза и в г. Иркутске – в 1,5 раза выше, чем в среднем по области. К районам повышенного риска развития ЗТО наряду с Усть-Ордынским АО относятся Мамско-Чуйский и Слюдянский районы. Отмечена более частая встречаемость ЗТО у женщин, проживающих в условиях лесостепной зоны.
Самая высокая заболеваемость ЗТО отмечена в возрастных группах 20–29 и 40–44 года. С возрастом растет их доля в ТБ. Средний возраст больных ЗТО – 35,7±2,4 года, что на 1,8–2,1 лет старше, чем у больных ТБ.
За исследуемый период на уровне тенденции можно говорить о росте заболеваемости ЗТО в целом по области с темпом прироста 12,3% между периодами (1993–1998 и 1999–2004 гг.), в основном за счет роста показателей у сельского населения (темп прироста 48,5%).
Также в динамике отмечен рост уровней заболеваемости рассчитанных на 100 тыс. беременностей с 4,8±1,2 в 1993–1998 до 8,9±1,9%ооо в 1999– 2004 гг. (прирост 86,5%) (r = 0,64; р<0,05) и родов с 14,9±3,8 до 21,2±4,4%ооо (прирост 42,5%).
Таким образом, у женщин, проживающих на территории Иркутской области, отмечается тенденция роста заболеваемости ТБ. В результате компонентного анализа выявлено, что прирост интенсивных показателей в основном происходил за счет увеличения риска заболеть.
Факторы риска
Вопрос о факторах риска, предрасполагающих к возникновению ТБ и прогнозирующих ее течение, является одним из ключевых в этиологии и патогенезе этого заболевания. Нами проанализировано более 100 факторов, из которых наиболее существенные описаны ниже.
Изучались факторы, увеличивающие риск образования ТБ. Большое внимание уделялось также факторам, увеличивающим риск злокачественной трансформации трофобласта у больных ТБ – ЗТО. В табл. 1 сведены наиболее значимые в этом отношении эндогенные факторы риска в образовании ЗТО.
Возраст. Является одним из основных факторов риска возникновения ТБ, а также злокачественной трансформации. Данная патология связана с беременностью, поэтому ограничена возрастным интервалом 15–55 лет. Так, в исследуемой группе больных Иркутской области зарегистрирован только один случай ПЗ в возрасте 55 лет. Наибольшее число случаев ТБ выявлено до 40 лет (82,5±1,7%), т. е. в 4,7 раза больше по сравнению с возрастной группой 40 лет и старше (17,5±1,7%) (р<0,001).
Пузырный занос встречается преимущественно в молодом возрасте. В возрастной группе до 30 лет, а особенно в 15–19 лет, риск образования ЗТО у больных ТБ понижен. Вероятность малигнизации с возрастом увеличивается. Женщины старше 40 лет попадают в группу повышенного риска (ОР=4,2; р<0,001).
Таблица 1
Эндогенные факторы риска возникновения ЗТО на фоне ПЗ у больных трофобластической болезнью
Фактор риска | ЗТО, % | ПЗ, % | ОР | χ2 | р | |
Возраст (лет) | 15–19 | 3,2±2,1 | 12,5±1,6 | 0,21 | 4,39 | 0,05 |
20–29 | 31,3±5,7 | 49,3±2,3 | 0,47 | 6,78 | 0,01 | |
30–39 | 25,3±5,3 | 24,4±2,1 | 1,05 | 0,01 | ||
40 и старше | 40,3±6,0 | 13,7±1,7 | 4,24 | 26,6 | 0,001 | |
Паритет (количество беременностей) | Первобеременные | 4,8±2,7 | 22,5±2,0 | 0,17 | 9,61 | 0,001 |
1–2 | 19,0±5,0 | 27,3±2,2 | 0,62 | 1,51 | ||
3–4 | 19,0±5,0 | 17,0±1,8 | 1,15 | 0,05 | ||
5–9 | 34,9±6,0 | 25,3±2,1 | 1,58 | 2,10 | ||
10 и более | 22,2±5,3 | 7,9±1,3 | 3,33 | 11,2 | 0,001 | |
Количество предшествующих родов | Не было | 15,9±4,6 | 38,5±2,4 | 0,30 | 11,3 | 0,001 |
1 | 25,4±5,5 | 32,5±2,3 | 0,71 | 0,98 | ||
2–3 | 46,0±6,3 | 26,3±2,1 | 2,88 | 14,52 | 0,001 | |
4 и более | 12,7±4,2 | 2,6±0,8 | 5,38 | 12,09 | 0,001 | |
Количество абортов | Не было | 19,0±5,0 | 39,0±2,4 | 0,37 | 8,57 | 0,01 |
1–3 | 39,7±6,2 | 36,8±2,4 | 1,13 | 0,09 | ||
4–7 | 23,8±5,4 | 18,2±1,9 | 1,41 | 0,79 | ||
8 и более | 19,0±5,0 | 6,0±1,2 | 3,32 | 8,83 | 0,01 | |
Начало половой жизни (лет) | До 21 | 84,1±4,6 | 93,3±1,2 | 0,38 | 5,07 | 0,05 |
21–22 | 9,5±3,7 | 5,3±1,1 | 1,88 | 1,10 | ||
23 и старше | 6,3±3,1 | 1,4±0,6 | 4,63 | 4,27 | 0,05 |
Паритет. Риск развития ТБ значительно повышен у первобеременных (ОР=9,9; р<0,001), возрастает при паритете выше 5 (ОР=1,2; р<0,05) и повышается при 10 и более предшествовавших беременностях (ОР=2,9; р<0,001). Пузырный занос также встречается чаще при нулевом паритете.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 |




