В палатах интенсивной терапии должен быть круглосуточный сестринский пост, обеспечиваемый за счет штатного персонала отделения анестезиологии и реанимации. При его недостатке допускается привлечение дежурного персонала других отделений.
По возможности палаты интенсивной терапии обеспечиваются постоянным врачебным постом. При невозможности этого в рабочее время врачебный контроль и лечение обеспечивают специалисты отделения анестезиологии и реанимации, а в нерабочее время - дежурный врач госпиталя.
Отделение анестезиологии и реанимации необходимо размещать поблизости от хирургического отделения, операционного блока.
Каждый больной, находящийся на лечении в отделении анестезиологии и реанимации, как правило, имеет 2-х лечащих врачей - анестезиолога-реаниматолога и врача по профилю основного заболевания.
Врач-анестезиолог определяет объем обследований и предоперационной подготовки пациента, метод анестезии и объем послеоперационной и интенсивной терапии. В сложных случаях решение о переносимости операции принимается совместным осмотром ведущих специалистов с обязательным участием начальника отделения анестезиологии и реанимации или лица его замещающего.
Начальник отделения анестезиологии и реанимации или лицо его замещающее принимает решение и дает разрешение на госпитализацию в ОАР, определяет ориентировочные сроки проведения ИТ и перевод больных в профильные отделения. В профильных отделениях следует иметь резервные места по количеству больных, находящихся на лечении в палатах реанимации.
Работа отделения анестезиологии и реанимации осуществляется в круглосуточном режиме.
Для оказания специализированной реаниматологической помощи на догоспитальном этапе в каждом госпитале и омедб формируется выездная бригада во главе с врачом-анестезиологом.
Основными задачами отделения анестезиологии и реанимации являются:
· оценка функциональных резервов организма и состояния больных и пострадавших в предоперационном периоде с выявлением анестезиологического риска;
· определение объема и продолжительности предоперационной подготовки и дополнительных лабораторных инструментальных методов диагностики;
· анестезиологическое обеспечение операций, перевязок, родов, травматичных манипуляций и сложных диагностических исследований;
· проведение комплекса интенсивной терапии с профилактикой и коррекцией функциональных расстройств и нарушений гомеостаза при тяжелых травмах, массивной кровопотере, отравлениях, острых заболеваниях и в послеоперационном периоде;
· проведение интенсивной терапии у больных терапевтического профиля (кардиологического, неврологического, инфекционного) с опасными для жизни острыми нарушениями жизненно важных функций организма;
· реанимация пациентов, находящихся в стационаре в терминальных состояниях, кроме случаев, когда терминальное состояние развивается как итог длительных хронических и инкурабельных онкологических заболеваний;
· отбор больных для интенсивной терапии и определение сроков их пребывания в палатах ОАР.
За организацию и проведение анестезиологической помощи отвечает начальник отделения анестезиологии и реанимации[††††].
Ответственность за анестезиологическое обеспечение хирургической операции несет врачебно-сестринская анестезиологическая бригада.
Для проведения экстренной анестезии в операционной необходимо иметь наркозно дыхательный аппарат, для проведения анестезии и контрольно-диагностическую аппаратуру. Проверку ее состояния и готовности к работе ежедневно осуществляет дежурная врачебно-сестринская анестезиологическая бригада.
Перед операцией анестезиолог-реаниматолог должен оценить полноту обследования больного, определить его состояние и функциональные резервы, степень операционно-анестезиологического риска, осуществить выбор анестезии и необходимых для нее средств, предусмотреть степень возможных осложнений (критерии Гольдмана). Об избранном методе анестезии анестезиолог докладывает начальнику отделения и ставит в известность хирурга.
Больной уведомляется о выбранном методе анестезии и возможных осложнениях при ее проведении. Согласие больного на анестезию подтверждается соответствующей записью в истории болезни.
При высоком операционно-анестезиологическом риске, неполном обследовании и недостаточной подготовке больного к операции и анестезии анестезиолог-реаниматолог вправе настаивать на переносе операции для проведения дополнительного обследования и лечения пациента. Окончательное решение об отмене операции принимает начальник отделения совместно с начальником профильного лечебного отделения или консилиум врачей госпиталя.
Анестезиолог-реаниматолог во время анестезии контролирует состояние больного, проводит инфузионно-трансфузионную терапию, осуществляет другие меры профилактики и лечения функциональных и метаболических расстройств. При возникновении осложнений он обязан незамедлительно доложить начальнику отделения, а последний - начальнику медицинской части госпиталя.
Критерии оценки лечебной (диагностической) деятельности отделений анестезиологии-реанимации, отделений реанимации и интенсивной терапии единые для всех госпиталей, что позволяет оценивать характер помощи, ее качество как в отдельности по каждому лечебному учреждению, так и в целом по округу и ВС РФ.
Критерии анестезиологической помощи:
· число часов анестезии из расчета на одну штатную и занятую ставку по оказанию анестезиологической помощи;
· анестезиологическая активность (%);
· неотложные анестезии (%);
· риск анестезий по состоянию больного (общее кол-во баллов/средний балл);
· риск по объему операции (общее кол-во баллов/средний балл).
Критерии реаниматологической помощи:
· среднее число больных, которым проведена интенсивная терапия, из расчета на одну штатную койку и занимаемую должность;
· процент больных, лечившихся в отделении анестезиологии-реанимации (реанимации и интенсивной терапии) от поступивших в медицинское учреждение;
· тяжесть состояния больных (общее кол-во баллов/средний балл);
· койко-день интенсивной терапии (общее кол-во баллов/средний балл);
· летальность (по медицинскому учреждению/в отделении анестезиологии-реанимации (реанимации и интенсивной терапии) в %.
Нормы нагрузки: врач анестезиолог-реаниматолог - 1 круглосуточный пост на 6 коек; медицинская сестра-анестезист - из расчета 1 круглосуточный пост на 2 койки реанимации и интенсивной терапии.
3.8.1. Обязанности ведущего анестезиолога-реаниматолога гарнизона (зоны ответственности)
Ведущим анестезиологом-реаниматологом гарнизона (зоны ответственности) назначается начальник соответствующего отделения госпиталя, определенного для других учреждений в зоне его ответственности в качестве базового. Он подчиняется начальнику медицинской службы гарнизона, а по специальности - главному анестезиологу-реаниматологу военного округа (флота) и отвечает за организацию и обеспечение анестезиологической и реаниматологической помощи в гарнизоне, являясь прямым начальником для специалистов своего профиля.
Ведущий анестезиолог-реаниматолог гарнизона (зоны ответственности) обязан:
· знать количество военных лечебных учреждений и воинских частей в гарнизоне и в зоне ответственности, их особенности и возможности медицинской службы по оказанию неотложной помощи при критических состояниях;
· иметь представление о возможных причинах и местах появления массовых санитарных потерь;
· принимать участие в организации системы оказания неотложной помощи при критических состояниях в гарнизоне и в зоне ответственности, проводить систематический анализ ее эффективности, предлагать пути ее совершенствования;
· информировать командование воинских частей и старших медицинских начальников о нерешенных вопросах по оказанию анестезиологической и реаниматологической помощи;
· координировать работу врачей отделений анестезиологии и реанимации всех расположенных в гарнизоне учреждений, оказывать им консультативную и практическую помощь в сложных случаях проведения анестезии и интенсивной терапии, анализировать осложнения и намечать пути их предупреждения;
· обеспечивать единство подходов и преемственность в оказании анестезиологической и реаниматологической помощи на разных этапах и в разных учреждениях;
· оценивать уровень профессиональной подготовленности анестезиологов-реаниматологов, врачей и среднего медицинского персонала медицинских пунктов воинских частей, содействовать повышению их квалификации;
· организовать взаимодействие с органами гражданского здравоохранения в вопросах оказания анестезиологической и реаниматологической помощи больным и пострадавшим в отдаленных гарнизонах;
· изучать потребность и обеспеченность отделений анестезиологии и реанимации учреждений гарнизона медикаментозными и техническими средствами, составлять заявки в органы снабжения, перераспределять имущество в соответствии с фактической потребно-стью, контролировать целесообразность расходования средств;
· соблюдать морально-правовые нормы профессионального общения, выполнять требования трудовой дисциплины.
· поддерживать регулярную связь с главным анестезиологом-реаниматологом округа (флота), на территории которого дислоцируется гарнизон, независимо от своей ведомственной принадлежности.
3.9. Травматологическое отделение
Травматологическое отделение является специализированным отделением госпиталя и предназначено для оказания квалифицированной и специализированной помощи пострадавшим с механической травмой конечностей и термическими поражениями.
В отделении осуществляются: лечение пострадавших с открытыми и закрытыми переломами длинных трубчатых костей, повреждениями крупных суставов, переломами костей таза без повреждения внутренних органов, с клиникой синдрома длительного сдавливания, множественными и обширными повреждениями стопы и кисти и термическими поражениями.
Травматологическое отделение должно иметь: перевязочную; гипсовую; палаты для больных с термическими поражениями.
Организация работы в травматологическом отделении аналогична работе хирургиче - ского стационара. Травматологическое отделение развертывается, как правило, совместно с хирургическим отделением.
В зависимости от лечебно-диагностических возможностей военных лечебных учреждений выделяют три уровня оказания ортопедотравматологической помощи пострадавшим с повреждениями опорно-двигательного аппарата. При этом в рамках каждого уровня помощи следует выделить обязательный объем лечебно-диагностических мероприятий и дополнительный, каждый из которых может быть выполнен только при наличии соответствующих условий, оснащения и подготовленных специалистов. Решение о возможности проведения лечебных мероприятий дополнительного объема помощи должно приниматься путем ее корректировки отдельно для каждого травматологического отделения госпиталя.
Общая характеристика объема и содержания ортопедотравматологической помощи с повреждениями опорно-двигательного аппарата для различных лечебных учреждений представлена в приложении 6 (часть II, таблица 1).
Первый уровень помощи включает в себя неотложные лечебные мероприятия специализированной травматологической помощи. Это достигается применением современных технологий консервативного и хирургического лечения пострадавших.
Второй уровень помощи позволяет реализовывать в полном объеме лечебные мероприятия специализированной ортопедотравматологической помощи, консервативные и оперативные методы лечения, за исключением высокотехнологичных и дорогостоящих хирургических технологий, таких как минимально инвазивный интрамедуллярный, накостный и эпипериостальный остеосинтез околосуставных переломов с использованием штифтов с блокированием и пластин с угловой стабильностью винтов, внутренний остеосинтез внутрисуставных переломов под контролем артроскопической техники, а также тотальное эн-допротезирование тазобедренного сустава при переломах шейки бедренной кости.
Третий уровень помощи предполагает оказание ортопедо-травматологической помощи пострадавшим в полном объеме, в том числе с применением сложных дорогостоящих хирургических технологий.
Ортопедотравматологическая помощь первого уровня оказывается в травматологиче - ских отделениях гарнизонных военных госпиталей. При этом, для лечебных учреждений с травматологическими отделениями емкостью до 30 коек или хирургическими отделениями с травматологом в штате возможна реализация только обязательного объема медицинской помощи первого уровня. Мероприятия дополнительного объема ортопедотравматологиче-ской помощи первого уровня могут выполняться только в гарнизонных госпиталях с травматологическими отделениями емкостью 30 и более коек.
Обязательный объем лечебно-диагностических мероприятий первого уровня включает в себя оказание неотложной помощи (остановка продолжающегося кровотечения, первичная хирургическая обработка раны), а также консервативное лечение переломов с использованием метода скелетного вытяжения и гипсовых повязок. Внешний функционально-стабильный остеосинтез может применяться при внесуставных переломах костей голени, внутренний - при переломах лодыжек и пястных костей. Кроме того, первый уровень ортопедо-травматологической помощи предполагает проведение госпитального этапа реабилитации пострадавших, переведенных из окружных госпиталей.
Дополнительный объем мероприятий ортопедотравматологической помощи первого уровня включает внешний и внутренний накостный функциональностабильный остеосинтез внесуставных переломов длинных костей конечностей, а также внешний остеосинтез при внутрисуставных переломах дистального метаэпифиза лучевой кости.
Оказывать обязательный объем специализированной ортопедотравматологической помощи в пределах первого уровня должен ортопедтравматолог, имеющий базовую подготовку по травматологии. При этом он должен располагать необходимым оборудованием и инструментарием для реализации разрешенного объема помощи, в том числе репозиционными устройствами, а также сертифицированными комплектами аппаратов Илизарова.
Оказание дополнительного объема помощи первого уровня возможно при наличии в штате отделения двух специалистов, один из которых имеет профессиональную подготовку в виде клинической ординатуры, а другой, как минимум, интернатуры по травматологии и ортопедии, а также отдельной операционной травматологического отделения для выполнения чистых операций и соответствующего необходимого оборудования, в том числе ортопедического стола, инструментария, сертифицированных имплантатов и достаточного рентгенологического обеспечения в виде передвижной рентгеновской установки.
При этом, для лечебных учреждений с травматологическими отделениями емкостью до 30 коек или хирургическими отделениями с травматологом в штате возможна реализация только обязательного объема медицинской помощи первого уровня. Мероприятия дополнительного объема ортопедотравматологической помощи первого уровня могут выполняться только в гарнизонных госпиталях с травматологическими отделениями емкостью 30 и более коек.
Ортопедотравматологическая помощь второго уровня оказывается в травматологиче - ских отделениях окружных, а также отдельных (базовых) гарнизонных военных госпиталей. Оказание ортопедотравматологической помощи второго уровня в гарнизонных госпиталях разрешается после изучения лечебно-диагностических возможностей лечебного учреждения, степени подготовленности кадров и потребностей округа (флота) путем специально проведенной корректировки ее объема.
Обязательный объем помощи второго уровня включает проведение неотложных мероприятий травматологической помощи первого уровня, консервативное лечение травм и заболеваний опорно-двигательного аппарата, выполнение внешнего и внутреннего накостного и внутрикостного (без блокирования) функционально стабильного остеосинтеза внесуставных переломов длинных костей конечностей, хирургическое лечение повреждений кисти, хирургическое лечение внесуставной ортопедической патологии, диагностическая и лечебно-диагностическая артроскопия коленного сустава (в объеме резекции менисков и обработки участков хондромаляции), лечение инфекционных поражений опорно-двигательного аппарата (в условиях специализированного отделения гнойной хирургии).
Дополнительный объем второго уровня помощи предполагает выполнение внешнего и внутреннего накостного остеосинтеза при внутрисуставных переломах; внутреннего внутрикостного остеосинтеза (с блокированием) при переломах диафиза длинных костей конечностей; внешней фиксации таза стержневыми аппаратами; однополюсного протезирования тазобедренного сустава у лиц старше 75 лет с переломами шейки бедренной кости; лечебно-диагностической артроскопии коленного сустава (в объеме пластики передней крестообразной связки, артролизов)
Для оказания ортопедотравматологической помощи второго уровня начальник отделения должен иметь профессиональную подготовку по травматологии и ортопедии (1 факультет или клиническая ординатура), а также пройти циклы тематического усовершенствования по военной травматологии и ортопедии и/или по одному из направлений ортопедиче-ской хирургии. Старший ординатор и ординаторы-военнослужащие должны пройти подготовку в клинической ординатуре по травматологии и ортопедии, ординаторы-служащие МО РФ - в клинической ординатуре или на факультете послевузовского и дополнительного образования по травматологии.
Для реализации обязательного объема помощи второго уровня в штате отделения должны быть специалисты, прошедшие обучение на циклах тематического усовершенствования по соответствующим направлениям специальности: военная травматология и ортопедия, внешний функционально-стабильный остеосинтез, внутренний функционально-стабильный остеосинтез, артрология с курсом диагностической артроскопии, костная гнойная хирургия.
Кроме того, для обеспечения эффективного лечения больных с инфекционными осложнениями переломов длинных костей конечностей старший ординатор отделения гнойной хирургии военного госпиталя должен иметь подготовку в клинической ординатуре по травматологии и ортопедии и пройти цикл тематического усовершенствования по костной гнойной хирургии.
Для оказания помощи второго уровня лечебное учреждение должно быть обеспечено соответствующим оборудованием и комплектами инструментов, сертифицированных аппаратов внешней фиксации и имплантатами для внутреннего остеосинтеза. Важным условием является наличие отдельной травматологической операционной с ортопедическим столом, артроскопа с набором инструментов.
Дополнительный объем специализированной помощи второго уровня может быть разрешен при наличии у сотрудников отделения дополнительного образования (соответствующие циклы тематического усовершенствования по направлениям, входящим в этот объем: хирургическое лечение внутрисуставных переломов с основами эндопротезирования, углубленный курс лечебно-диагностической артроскопии). Кроме того, выполнение мероприятий дополнительного объема ортопедотравматологической помощи второго уровня не может быть разрешено без наличия необходимого оборудования, комплектов инструментария и имплантатов, в том числе набора инструментов для артроскопических операций, электронно-оптического преобразователя и возможности использования определенного спектра современных диагностических технологий (КТ, МРТ, ангиография и др.).
Специализированная ортопедотравматологическая помощь третьего уровня оказывается в клиниках военной травматологии и ортопедии, военно-полевой хирургии Военно-медицинской академии, Центре травматологии и ортопедии ГВКГ им. Бурденко, в 3 ЦВКГ по шести направлениям нашей специальности: травматология, хирургическая вертебрология, ортопедическая артрология, внесуставная ортопедия, пластическая и реконструктивная хирургия, микрохирургия и хирургия кисти, гнойная костная хирургия.
Помощь оказывается в полном объеме с применением всех современных технологий.
Обеспечение необходимым имуществом и материалами для проведения реабилитационного лечения, а также дорогостоящей высокотехнологической медицинской техникой, сопровождающей современные технологии хирургического лечения, следует проводить в соответствии с разрешенным уровнем помощи.
Объем комплектования медицинским оснащением для оказания специализированной ортопедотравматологической помощи пострадавшим с переломами длинных костей конечностей различного уровня представлен приложении 6 (часть II, таблица 2).
Критериями оценки качества лечебно-диагностического процесса в травматологиче - ских отделениях военных госпиталей следует считать:
· укомплектованность отделения подготовленным врачебным и средним медицинским персоналом, имеющим базовую и дополнительную подготовку по травматологии и ортопедии, сертификаты по отдельным направлениям специальности;
· оснащенность отделения инвентарным и расходным имуществом для выполнения объема помощи, предусмотренного для данного уровня;
· статистические показатели работы отделения (количество больных, количество операций, хирургическая активность, оборот койки, средний койко-день, количество осложнений, в том числе инфекционных, послеоперационная летальность);
· доля оперативных вмешательств с использованием высокотехнологичных методов;
· спектр применяемых хирургических методов лечения больных;
· экономическая эффективность работы отделения.
3.10. Оториноларингологическое отделение
Отоларингологическое отделение предназначено для оказания квалифицированной и специализированной оториноларингологической помощи больным и проведения военно-врачебной экспертизы.
Оториноларингологическое отделение развертывается, как правило, на одном этаже с отделениями хирургического профиля, где имеется общий персонал палатных медицинских сестер и пост дежурной медицинской сестры.
В гарнизонных госпиталях с небольшой коечной мощностью, при отсутствии отоларингологического отделения, обязанности отоларинголога исполняет как правило старший ординатор хирургического отделения. В его обязанности входит оказание неотложной помощи ЛОР-больным и раненым, консультативно-диагностическая работа, направление больных для планового оперативного лечения в окружной госпиталь по согласованию с главным отоларингологом округа.
Оториноларингологическое отделение должно иметь в своем составе перевязочную, смотровую, аудиометрический кабинет, материальную, палаты для больных. Для изоляции больных с сомнительным диагнозом и для лечения больных с паратонзиллярным абсцессом должны быть развернуты изоляторы типа полубоксов. Больных ангиной госпитализируют в инфекционное отделение.
Смотровая должна располагаться в достаточно изолированной от шума комнате, имеющей длину не менее 6 м для исследования слуха. Дневная освещенность ее не должна быть слишком большой. В этой комнате располагаются рабочие места врача, кушетка, стол для врачебных записей, вращающееся кресло Барани, негатоскоп, медицинский шкаф для инструментов, специальных предметов, медикаментов, растворов и др.
На рабочем месте врача должны находиться инструменты и другие принадлежности, необходимые для постоянной работы. В отдельном шкафу хранится ушной манометр Воячека, Герасимова, набор камертонов, стерильные пробирки, предметные стекла для бактериологических анализов, набор для определения обоняния во флаконах с притертыми пробками. Флаконы размещаются на штативе.
Для осмотра ЛОР-больных на дому и лежачих в госпитале необходимо иметь укладку с набором инструментов и медикаментов.
Предоперационная комната служит для хранения, стерилизации инструментов, хранения аппаратов, медикаментов, клеенчатых фартуков, подготовки рук хирурга и сестры к операции. Инструменты хранятся в хирургических шкафах, где их целесообразно группировать соответственно операциям. В предоперационной находятся спирт, йод, новокаин, шовный, перевязочный материал, физиологический раствор, раствор фурацилина и др.
Операционная представляет собой комнату смежную с предоперационной, размер которой должен позволять оперировать сидячего больного или лежачего на операционном столе. Естественная освещенность помещения должна быть небольшой с приспособлением для затемнения окон. В операционной должно быть достаточное количество электрических розеток для одновременного применения нескольких приборов (бинокулярная лупа, осветитель, хирургическая диатермия, электрические лампы и др.). Необходимы также бактерицидная кварцевая лампа и аварийное освещение.
Перевязочная должна располагаться рядом с операционной или смотровой, имея приспособление для затемнения окон. Она служит для перевязок больных, удаления и смены тампонов, вакуум-дренирования околоносовых пазух, гальванокаустики, оказания неотложной ЛОР-помощи (трахеотомии, бронхоэзофагоскопии, передней и задней тампонады носа и других врачебных манипуляций). В перевязочной должен быть стандартный набор хирургической мебели и рабочее место для осмотра больных (хирургический столик и два стула). На стерильном столе в постоянной готовности находятся инструменты для осмотра ЛОР - больных и необходимых врачебных манипуляций.
Материальная служит для хранения операционного белья, биксов со стерильным материалом, приготовления салфеток, шариков, турунд к стерилизации, хранения белья, тапочек для хирурга. В этой комнате должны быть шкаф, стол и стул. Стерилизация операционного белья и материала должна производиться централизованно на базе хирургического отделения.
Аудиометрическая представляет собой отдельную, небольшую комнату, изолированную от шума и приспособленную для тональной, речевой аудиометрии. Если такие условия размещения отсутствуют, то аудиометрия выполняется в смотровой.
В отделении осуществляются следующий объем квалифицированной и специализированной помощи:
· неотложная помощь при кровотечениях, удушье, травмах, острых ЛОР-заболеваниях и т. д.;
· проводится обследование и лечение по поводу: острого и хронического гнойного среднего отита (в фазе обострения); острого и обострившегося хронического гнойного гайморита; хронического ринита, требующего хирургического лечения; искривления перегородки носа; полипов носа; аденоидов; хронического тонзиллита; паратонзиллярных абсцессов; инородных тел ЛОР-органов; необширных доброкачественных опухолях, травмах и кровотечениях из уха, горла и носа; фронтитах, хронических эпитимпанитах; мастоидитах.
В ЛОР-отделении должен применяться следующий перечень основных методов диагностических исследований и врачебных манипуляций (оперативных вмешательств и т. д.): исследование дыхательной функции носа; определение обоняния; передняя и задняя риноскопия; диафаноскопия; пункция верхнечелюстной пазухи; мезофарингоскопия; гипофаринго-скопия; непрямая ларингоскопия; прямая ларингоскопия; трахеобронхоскопия; отоскопия; исследование слуха шепотной и разговорной речью; исследование слуха камертонами; то-нальная пороговая аудиометрия; речевая аудиометрия; исследование проходимости слуховой трубы; определение спонтанного нистагма; определение прессорного нистагма; калориче - ская, вращательная пробы; отолитовая реакция по Воячеку; координационные пробы; мазок из полости ЛОР-органов для цитологического исследования и изучения микрофлоры и другие.
В отделении могут выполняться следующие операции: биопсия; тонзиллэктомия; аденотомия; вскрытие околоминдаликового абсцесса; конхотомия; удаление полипов из носа; удаление полипов из уха; пластические операции; удаление инородных тел пищевода; операции при травмах; трахеотомия; операция на решетчатом лабиринте; трепанация лобной пазухи; вскрытие лобной пазухи; эндоназальная операция на гайморовой пазухе; радикальная операция на гайморовой пазухе; подслизистая резекция перегородки носа; мирингопластика; мастоидальная операция; эндоларингеальное удаление доброкачественных опухолей гортани; удаление небольших доброкачественных опухолей ЛОР-органов; радикальная операция на ухе; перевязка наружной сонной артерии.
Пластические, косметические и слухулучшающие операции выполняются специалистами, прошедшими соответствующую специализацию.
За организацию оториноларингологической помощи в госпитале отвечает начальник оториноларингологического отделения.
Больные, переболевшие ОРЗ, острыми заболеваниями органов дыхания и другими инфекционными заболеваниями на плановые ЛОР-операции направляются не ранее, чем через месяц после выздоровления.
Тяжелобольные, нуждающиеся в срочном лечении, сразу направляются врачом части в госпиталь без предварительной консультации отоларинголога.
Срочному направлению в ЛОР-отделение госпиталя подлежат следующие больные:
· с заболеваниями гортани воспалительного характера (острый отек гортани, стеноз гортани), с обширными флегмонами дна ротовой полости или шеи, вызывающими затруднение дыхания, глотания, если удушье не требует неотложной трахеотомии по жизненным показаниям, которую необходимо провести немедленно;
· с подозрением на мастоидит и внутричерепные осложнения заболеваний уха, носа, околоносовых пазух (менингит, сепсис, лабиринтит, абсцесс мозга), отогенный парез лицевого нерва, болезнь Меньера;
· с орбитальными осложнениями заболеваний околоносовых пазух (флегмона, абсцесс, тромбофлебит, периостит, остеомиелит орбиты);
· с глубокими обморожениями и ожогами ЛОР-органов;
· с кровотечениями из ЛОР-органов;
· с инородными телами ЛОР-органов;
· со злокачественными опухолями ЛОР-органов;
· с фурункулами, карбункулами носа;
· с тяжелыми травмами ЛОР-органов;
· с паратонзиллярными абсцессами.
· с острыми гнойными средними отитами или обострением хронических гнойных отитов;
· с острыми гнойными параназальными синуситами.
· с другими профильными заболеваниями, протекающими тяжело и требующими специализированной ЛОР-помощи или срочного хирургического вмешательства.
В плановом порядке в ЛОР-отделение госпиталя направляются больные:
· с затянувшимися ларингитами при наличии афонии или дисфонии, что должно вызвать подозрение на туберкулез, новообразование;
· с ЛОР-заболеваниями, подозрительными на туберкулез, волчанку и склерому;
· с ЛОР-заболеваниями, при которых согласно заключения отоларинголога, требуется оперативное лечение (плановые операции в медицинском пункте запрещены);
· с хроническими заболеваниями или функциональными нарушениями ЛОР-органов, нуждающиеся во врачебной экспертизе для определения годности их к военной службе.
Начальник оториноларингологического отделения гарнизонного госпиталя при наличии больных неясных в лечебно-диагностическом плане консультируется с начальником отделения окружного госпиталя (или базового) и при необходимости осуществляет перевод этих больных в окружной госпиталь (главный госпиталь флота). Больные с онкологическими заболеваниями ЛОР-органов, требующие специализированного лечения, а также больные, нуждающиеся в выполнении функционально-реконструктивных операций на среднем ухе, гортани, трахее по согласованию с начальниками соответствующих отделений переводятся и направляются в центральные клинические госпиталя.
Критериями оценки качества лечебно-диагностического процесса в ЛОР-отделениях военных госпиталей следует считать:
· наличие развернутых лечебных и диагностических подразделений (согласно штату), их оборудование, оснащение, соответствие решаемым задачам;
· оборот койки, использование фактической и плановой коечной емкости отделения, средняя длительность занятости койки, использованная коечная емкость, количество пролеченных больных (общее и по категориям), среднее число дней занятости койки;
· выполнение установленного содержания и объема медицинской помощи и лечения больных (согласно стандартам лечения);
· соответствие проводимых лабораторных, функциональных и других исследований структуре заболеваний;
· организация системы диагностики и преемственность исследований в звене: поликлиника (поликлиническое отделение) - госпиталь;
· организация системы оказания неотложной медицинской помощи и интенсивного лечения больных;
· соответствие сроков лечения (обследования) рекомендованным стандартами;
· средняя длительность обследования (диагностического периода) у плановых больных, сроки постановки окончательного диагноза;
· частота расхождения предварительного и окончательного диагнозов, в случае летального исхода - клинического и патологоанатомического диагнозов;
· своевременность привлечения к лечению необходимых специалистов, проведение консилиумов, направление на дальнейшее лечение в вышестоящее лечебное учреждение;
· внедрение новых методов диагностики и лечения, оценка их эффективности;
· повторная госпитализация больных по поводу одного и того же заболевания в течение года после выписки;
· наличие дефектов в оказании медицинской помощи, их влияние на исходы заболеваний, результаты лечения, меры, принимаемые для предупреждения дефектов, частота случаев внутригоспитальной инфекции;
· хирургическая активность (% от числа выбывших);
· средняя длительность предоперационного периода и послеоперационного периода у плановых больных;
· частота послеоперационных осложнений (% от числа оперированных);
· послеоперационная летальность (% от числа оперированных), общая летальность (% от числа выбывших с определившимся исходом);
· частота положительных клинических исходов (доля выписанных с выздоровлением и улучшением в % от общего количества выбывших с определившимся исходом);
· своевременность прохождения учебы медицинского персонала по специальности;
· состояние медицинской документации;
· организация лечебного питания;
· научно-практическая и рационализаторская работа.
3.11. Офтальмологическое отделение
Офтальмологическое отделение предназначено для оказания специализированной офтальмологической помощи больным с патологией органа зрения, оказания неотложной офтальмологической помощи при острых заболеваниях, травмах и ожогах глаз.
Офтальмологическое отделение должно иметь смотровую, перевязочную, аппаратную для офтальмоскопии, послеоперационные палаты с приспособлением для затемнения окон.
Офтальмологическое отделение, как правило, использует для работы помещения общегоспитального операционно-перевязочного блока и должно иметь в своем составе смотровую и перевязочные: № 1 («чистую») и № 2 («гнойную»).
Лечение больных вирусным эпидемическим кератоконъюктивитом осуществляется офтальмологом в инфекционном отделении.
В палатах отделения, кроме стандартной мебели, на столике оборудуется специальная подставка с глазными каплями, которые меняются два раза в неделю. Здесь же на столике необходимо иметь стерильные пипетки, стеклянные палочки и салфетки.
В смотровой-аппаратной должна быть предусмотрена возможность затемнения окон.
Больные с заболеваниями и травмами глаз направляются из приемного отделения в офтальмологическое, а больные вирусным эпидемическим кератоконъюнктивитом - в инфекционное, где их лечение осуществляется офтальмологом. На прикроватной тумбочке каждого больного с вирусным кератоконъюнктивитом оборудуется специальная подставка с глазными каплями, которые меняются два раза в неделю.
При первичном осмотре всем больным необходимо проводить визометрию с коррекцией, рефрактометрию, биомикроскопию, офтальмоскопию и по показаниям - периметрию и измерение внутриглазного давления.
Очередность и последовательность офтальмологических операций устанавливают, начиная с требующих наиболее строгих правил асептики (операции со вскрытием глазного яблока), затем следуют операции на вспомогательном аппарате глаза.
Объем специализированной офтальмологической помощи включает:
· консервативное лечение заболеваний глаза и его вспомогательных органов: воспалительные заболевания придатков глаза, роговицы, склеры, увеального тракта, стекловидного тела, зрительного нерва; аллергические, дистрофические, сосудистые заболевания органа зрения; помутнения хрусталика; атрофии зрительного нерва различного генеза; глаукома; аномалии рефракции; травмы и ожоги глаза и его вспомогательных органов и их последствия;
· оперативное лечение заболеваний глаза и его вспомогательных органов: проникающие ранения глазного яблока; воспалительные заболевания вспомогательных органов и слезного мешка; доброкачественные новообразования глазного яблока, век и конъюнктивы, халязион; косоглазие; нарушение положения век (заворот, выворот, птоз); прогрессирующая близорукость; повреждения вспомогательных органов глаза;
· коррекция аметропии;
· оказание неотложной офтальмологической помощи при острых заболеваниях, травмах и ожогах глаз.
В отделении должны применяться следующие основные методы диагностических исследований и врачебных манипуляций (оперативных вмешательств):
А. Специальные диагностические исследования: определение остроты зрения (визометрия) по таблице Сивцева; определение рефракции методом скиаскопии или на рефрактометре; офтальмоскопия зеркальная; офтальмоскопия прямая; офтальмохромоскопия с помощью офтальмоскопа Водовозова; биомикроскопия глаза с помощью щелевой лампы; измерение внутриглазного давления с помощью тонометра Маклакова или бесконтактного тонометра; суточная тонометрия; тонография по Нестерову с помощью тонометра Маклакова; периметрия с помощью ручного периметра и проекционного периметра; гониоскопия; рентгенография орбит с протезом Комберга-Балтина для локализации внутриглазных, инородных тел; исследование цветового зрения с помощью пороговых таблиц Юстовой-Алексеевой; исследование бинокулярного зрения на цветотесте.
Б. Врачебные манипуляции и операции: зондирование и промывание слезных путей; подконъюнктивальное, парабульбарное и ретробульбарное введение лекарств; удаление инородных тел роговицы; вскрытие и дренирование абсцессов век, флегмоны слезного мешка; удаление халязиона; удаление доброкачественных новообразований и кист век, конъюнктивы; увеличение слезных точек при их сужении; устранение заворота и выворота век; устранение птоза; устранение птеригиума; пластические операции на прямых мышцах при косо-глазии; склеропластика при прогрессирующей близорукости; меридиональная конъюнктивотомия при ожогах; хирургическая обработка ран век, в том числе с повреждением свободного края; хирургическая обработка проникающих ранений глазного яблока; энуклеация (эвисцерация) при разрушении глазного яблока.
3.12. Гинекологическое отделение
Гинекологическое отделение предназначено для оказания квалифицированной и специализированной акушерско-гинекологической помощи военнослужащим женского пола и членам семей военнослужащих, а также прочих женщин, поступающих на лечение в госпиталь[‡‡‡‡].
Гинекологическое отделение должно иметь в своем составе смотровую, процедурную, малую операционную, кольпоскопический кабинет.
В многопрофильных госпиталях операционная для гинекологических больных может быть общей с хирургическими отделениями.
Для операций искусственного прерывания беременности следует иметь самостоятельную операционную.
B госпиталях, не имеющих гинеколога, один из хирургов, владеющий диагностикой и техникой акушерских и гинекологических операций, обеспечивает необходимую квалифицированную помощь по жизненным показаниям.
К работе отделения может привлекаться начальник (заведующий) гинекологического кабинета гарнизонной поликлиники.
На госпиталь возлагается обязанность организации работы госпитальной военно-врачебной комиссии и проведение, при необходимости, экспертизы военнослужащих-женщин и членов семей военнослужащих.
В гинекологическом отделении оказываются следующие виды помощи:
неотложная: лечение острых воспалительных процессов гениталий, вскрытие абсцессов бартолиниевой железы, выскабливание матки при кровотечениях связанных с прерыванием беременности и нарушением менструального цикла, проведение операций по поводу внематочной беременности, апоплексии яичника, перекруте кисты яичника, рождающегося миоматозного узла, нарушении питания миоматочного узла с использованием эндовидеохирургической техники (операционных лапароскопов, гистероскопов);
плановая: прерывание беременности в сроки до 12 нед; обследование больных с гинекологической патологией, включающее цитологические и гистологические исследования эндометрия и материала с шейки матки, лучевые методы диагностики (рентген и УЗИ), гистеросальпингографию, гистероскопию, кольпоскопию) лечение воспалительных процессов гениталий; выполнение плановых гинекологических операций (гистероскопия, диагностическое выскабливание слизистой матки, диагностическая лапароскопия с удалением доброкачественных новообразований придатков матки, стерилизацией).
Объем плановых хирургических вмешательств зависит от возможности проведения в госпитале предоперационного обследования, выполнения оперативного вмешательства при адекватном анестезиологическом пособии и проведения послеоперационного периода, наличия специалистов патологоанатомов.
Критериями оценки качества лечебно-диагностической деятельности отделения являются:
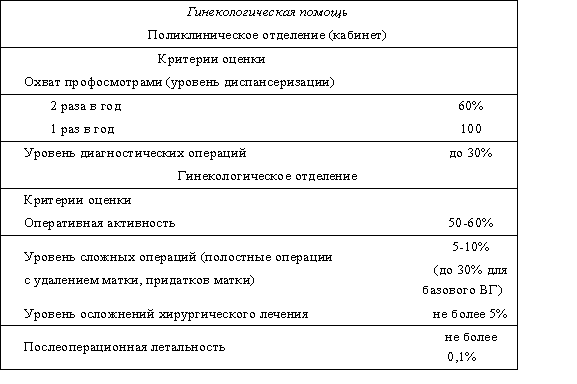
3.12.1. Обязанности начальника (заведующего) гинекологическим отделением
Начальник (заведующий) гинекологическим отделением госпиталя осуществляет руководство работой медицинского персонала, всей диагностической, лечебно-профилактиче-ской и административно-хозяйственной работой вверенного ему отделения.
На должность начальника (заведующего) отделением назначается квалифицированный врач, имеющий практический стаж работы по данной специальности не менее 3-х лет, а также теоретические знания в пределах требований 1-ой или высшей категории по аттестации врача акушера-гинеколога и обладающий организаторскими способностями. Назначается и увольняется кадровым органом госпиталя в соответствии с действующим законодательством.
Обязанности начальника (заведующего) отделения следующие:
· организует и обеспечивает своевременное обследование и лечение больных в отделении на уровне современных достижений медицинской науки и практики;
· распределяет больных между врачами отделения, сам ведет наиболее сложных и ответственных больных;
· дежурит по госпиталю, согласно графику, утвержденному начальником госпиталя;
· осуществляет регулярный контроль работы врачей отделения, в том числе за ведением медицинской документации, правильностью поставленных диагнозов и качеством проводимого лечения;
· анализирует показатели деятельности отделения;
· проводит анализ не менее 50% историй болезни выписавшихся больных на соответствие стандартам лечебно-диагностических мероприятий;
· проводит периодические обходы больных совместно с врачами и старшей медицин-ской сестрой;
· осматривает вновь поступивших больных, а также больных, находящихся в тяжелом состоянии;
· проводит клинические разборы с врачами отделения всех случаев, представляющих затруднения в диагностике и лечении, случаев расхождения диагнозов, а также всех случаев смерти в отделении;
· решает вопросы выписки больных из отделения, проверяет и подписывает истории болезни и эпикризы на больных, идущих на операцию, выписавшихся больных и при переводе больных в другие лечебные учреждения;
· при необходимости принимает меры для вызова консультантов различных специально-стей, по представлению лечащего врача, для решения диагностических и лечебных вопросов;
· контролирует правильность и своевременность составления старшей медицинской сестрой требований в аптеку на медикаменты, перевязочный материал, медицинский инвентарь, заверяет их своей подписью;
· следит за правильностью хранения, использования, учета расхода перевязочного материала, медикаментов, в том числе наркотических, сильнодействующих препаратов и препаратов, подлежащих количественному учету;
· планирует представление больных на клинический разбор, для решения вопроса о хирургическом лечении, составляет расписание диагностических манипуляций и «малых» операций, следит за его выполнением, участвует в проведении плановых и экстренных операций, требующих его квалификации;
· проверяет своевременность направления военнослужащих-женщин, находящихся на лечении в отделении на освидетельствование ВВК;
· контролирует режим дня для больных;
· принимает меры по профилактике внутрибольничных инфекций;
· контролирует общее и лечебное питание больных;
· немедленно доводит до сведения руководства госпиталя обо всех чрезвычайных происшествиях в отделении (внезапная смерть больных, несчастные случаи, случаи внутрибольничных инфекций и др.) и о принятых мерах. Ставит в известность об этом ответственного дежурного врача по госпиталю;
· организует и проводит мероприятия по повышению квалификации врачей и среднего медицинского персонала отделения путем проведения занятий, клинических разборов, реферативных обзоров и т. д.;
· своевременно доводит до сведения сотрудников отделения, в части их касающейся, приказы и распоряжения администрации, а также методические рекомендации и другие официальные документы;
· систематически проводит производственные совещания с персоналом отделения;
· рационально организует труд врачей и медицинских сестер, внедряя элементы научной организации труда;
· проводит (1 раз в 2 недели) совместно со старшей медицинской сестрой обходы отделения с целью изучения санитарного состояния. Результаты обхода записывает в журнал;
· проводит воспитательную работу в коллективе отделения, развивая в сотрудниках стремление к совершенствованию профессиональных знаний и навыков, чувство долга перед больными, коллегиальность, взаимопомощь, соблюдение норм этики поведения и принципов медицинской деонтологии;
· контролирует своевременность и правильность составления табелей на заработную плату и заверяет их своей подписью.
3.13. Отделение челюстно-лицевой хирургии и стоматологии с зубопротезной лабораторией
На отделение челюстно-лицевой хирургии и стоматологии (далее - стоматологическое отделение) возложены следующие задачи:
· оказание специализированной и квалифицированной помощи госпитализированным больным с заболеваниями и травмами челюстно-лицевой области;
· проведение санации полости рта больным, находящимся на стационарном лечении в других отделениях госпиталя;
· проведение протезирования полости рта больным с частичной или полной адентией.
Размещение, состав основных и вспомогательных помещений стоматологического отделения должен соответствовать требованиям Сан ПиН 5179-90.
В стоматологическом отделении должны быть операционная с предоперационной, кабинет терапевтической стоматологии, кабинет хирургической стоматологии, ортопедиче - ский кабинет с зуботехнической лабораторией, помещение для ирригации полости рта,
«чистая» и «гнойная» перевязочные.
В инфекционном и туберкулезном отделениях оборудуются отдельные стоматологиче-ские кабинеты. При отсутствии в штате этих отделений стоматологов больные в них обслуживаются по графику специалистами стоматологического отделения.
Стоматологический кабинет предназначен для оказания стоматологической помощи. Кабинет оснащается табельным оборудованием, обеспечивающим выполнение установленного объема помощи, и должен иметь стоматологическую установку (электрическую бормашину с осветителем), зубоврачебное кресло, аппараты для электродиагностики и диатермокоагуляции, столики для инструментария и пломбировочного материала, шкаф для инструментария и ме-дикаментов, шкаф вытяжной, стол письменный, стул, стерилизатор сухожаровой, умывальник, кушетку.
Стоматологический кабинет целесообразно размещать в двух смежных комнатах, одна из которых используется для приема больных и оказания терапевтической стоматологиче-ской помощи, вторая - для удаления (экстракции) зубов и производства других оперативных вмешательств. При размещении ка-бинета в одной комнате выделяются дни для экстракции зубов и прочих операций. Накануне такого дня проводится уборка кабинета в соответствии с требованиями, обусловленными необходимостью соблюдения правил асептики, предъявляемыми к перевязочной.
Работа стоматологического отделения организуется и проводится в соответствии с приказом начальника госпиталя об организации лечебно-диагностической работы, распорядком дня и регламентом служебного времени, а также планом работы отделения на месяц.
Больные, поступившие на лечение в госпиталь, должны быть осмотрены стоматологом в течение трех дней с момента поступления. Лечение зубов нуждающимся больным проводится одновременно с лечением основного заболевания. О проведенной санации зубов делается соответствующая запись в истории болезни и медицинской книжке больного.
Санацию полости рта проводят врачи-стоматологи отделения, включая врача-стоматолога хирурга. Санацию полости рта больным инфекционного отделения проводят в период выздоровления в специально отведенное время, с последующей дезинфекцией стоматологического кабинета.
Ортопедическая стоматологическая помощь оказывается на базе штатного ортопедиче-ского стоматологического кабинета с зубопротезной лабораторией. Порядок и очередность обеспечения зубными протезами регламентируются руководящими документами.
При отсутствии в лаборатории литейной установки литейные работы установленным порядком осуществляются в других учреждениях.
В стоматологическом отделении проводится следующий объем квалифицированной и специализированной помощи:
· при травматических повреждениях мягких тканей и костей лицевого скелета (ушибы, переломы, ожоги и т. д.);
· при воспалительных заболеваниях одонтогенного происхождения (абсцесс, флегмона, остеомиелит, гайморит и т. д.);
· при воспалительных заболеваниях челюстно-лицевой области (фурункул, карбункул, абсцесс, флегмона и т. д.);
· при заболеваниях слюнных желез;
· при заболеваниях височно-нижнечелюстных суставов;
· ранняя диагностика опухолей челюстно-лицевой области, с последующим направлением больных в соответствующие лечебные учреждения.
· лечение кариеса зубов и его осложнений (пульпита, периодонтита);
· хирургическое лечение заболеваний периодонтита (резекция верхушки корня зуба, гемисекция и т. д.);
· комплексное лечение заболеваний парадонта;
· лечение заболеваний слизистой оболочки полости рта.
· протезирование одиночными коронками; мостовидными протезами; частичными и съемными протезами.
Начальник стоматологического отделения несет ответственность за организацию и состояние лечебно-диагностической работы в отделении. Он лично осматривает всех поступивших больных в первые сутки и назначает ординаторов для ведения больных; в последующем ежедневно осматривает тяжелобольных, не реже одного раза в неделю осматривает всех больных в отделении; следит, чтобы больные своевременно осматривались ординаторами, проходили диагностические исследования и получали соответствующие лечебные назначения; решает вопросы о необходимости проведения консилиумов и консультаций, о представлении на госпитальную ВВК; систематически проводит обход палат с ординаторами, контролируя при этом правильность и полноту ведения историй болезней; утверждает выпи-ску выздоровевших и перевод больных из своего отделения в другие; подписывает ординаторские требования и требования в аптеку на лекарственные средства и медицинское имущество.
В день поступления больного в отделение ординатор (лечащий врач) по указанию начальника отделения осматривает и обследует больного, организует (назначает) необходимые исследования, записывает в историю болезни план обследования и назначает соответствующее лечение, режим, лечебное питание. Ежедневно в установленное распорядком дня время ординатор делает обход закрепленных за ним больных. Дневник в истории болезни записывается ежедневно на больных, находящихся в тяжелом и средней тяжести состоянии, с острыми заболеваниями, неясным диагнозом. На остальных больных разрешается делать записи об их осмотрах по усмотрению лечащего врача, но не реже двух раз в неделю.
Данные о проведении сложных диагностических и лечебных мероприятиях (операция, пункция, переливание крови, исследования с введением рентгено-контрастных средств, инструментальные исследования и др.) должны быть подробно записаны в историю болезни.
Общие анализы крови и мочи должны быть проведены больному не позднее двух дней после поступления в госпиталь, рентгенологическое исследование органов грудной клетки - в первые три дня (при заболеваниях органов дыхания - в день поступления). Повторные анализы крови и мочи, другие исследования в последующем выполняются больному по показаниям для уточнения диагноза и контроля за эффективностью лечения.
Лечение больных в отделении должно быть строго индивидуальным и комплексным с использованием лечебно-охранительного режима, рациональных схем медикаментозного лечения, физиотерапии, лечебной физкультуры, лечебного питания, трудотерапии и других методов. Лечение сопутствующих заболеваний должно проводиться, как правило, одновременно с лечением основного заболевания.
Лечебно-охранительный режим предусматривает создание благоприятных условий для эффективного лечения, нравственного и психологического покоя, уверенности больных в быстрейшем и полном выздоровлении.
В процессе лечения больной должен быть обеспечен надлежащим уходом. В отдельных случаях с разрешения начальника госпиталя уход за тяжелобольным разрешается осуществлять его родственникам или представителям благотворительных организаций.
Военнослужащие, находящиеся на стационарном лечении в госпитале и в текущем году не проходившие углубленное медицинское обследование, обследуются врачами-специали-стами госпиталя в полном объеме с заполнением соответствующих разделов медицинской книжки и отметкой в истории болезни.
Перечень и объем исследований, а также лечения больных в отделении должны соответствовать принятым стандартам (программам) обследования и лечения.
При направлении больного на диагностическое исследование ординатор должен указать диагноз, цель и область исследования. Заключение о результатах исследования записывается в историю болезни. Результаты лабораторных, функциональных, в частности, электрокардиографических исследований подклеиваются в историю болезни.
Окончательный диагноз должен быть установлен не позднее трех суток со дня поступления больного в госпиталь. В историю болезни записывается обоснование изменения диагноза. При изменении окончательного диагноза новый диагноз выносится на титульный лист истории болезни с указанием даты.
В случаях, когда возможности госпиталя не обеспечивают оказание больному необходимой медицинской помощи, он может быть переведен в другое лечебное учреждение, в т. ч. в лечебное учреждение гражданского здравоохранения. Вопрос о переводе больных в окружной военный госпиталь решается начальником этого госпиталя, в главный и центральные госпитали - начальником медицинской службы округа.
3.13.1. Организация санитарно-противоэпидемического режима при оказании стоматологической помощи
Оказание стоматологической помощи связано с высоким риском зараже-ния пациентов и персонала ВИЧ-инфекцией, вирусными гепатитами «В», «С», «D», «G», «TTV», цитомегаловирусной и некоторыми другими инфекциями, передающимися с помощью, так называемого, «артифициального» механизма передачи в ходе лечения больных.
Для уменьшения риска возникновения внутрибольничных заражений необходимо соблюдение требований санитарно-противоэпидемического режима (СПЭР).
Ответственность за организацию СПЭР при оказании стоматологической помощи в войсковом звене возлагается на начальника медицинского пункта воинской части (корабля или береговой базы), начальника подвижного стоматологического кабинета (ПСК), которые обязаны:
· проводить инструктажи, беседы и практические занятия с личным составом 2 раза в год по вопросам выполнения СПЭР, соблюдения техники безопасности при обслуживании пациентов;
· организовывать своевременные профилактические медосмотры персонала кабинета, вакцинацию против вирусного гепатита «В», других инфекционных заболеваний в соответствии с национальным календарем прививок, а также по эпидемическим показаниям;
· организовывать выполнение мероприятий по профилактике профессиональных заражений при лечении больных;
· проводить расследование и экстренную профилактику при травмах и авариях в ходе лечения больных;
· обеспечивать соблюдение персоналом асептики и антисептики;
· организовывать проведение дезинфекционных мероприятий, предстерилизационной очистки и стерилизации инструментов и регулярно контролировать их качество;
· подготавливать обоснованные заявки и своевременно получать антисептики, дезинфекционные, стерилизационные препараты, имущество. Обеспечить их хранение, учет, и правильное использование;
· организовывать эффективное использование бактерицидных облучателей;
· контролировать соблюдение персоналом правил личной гигиены;
· организовывать регулярное и качественное проведение генеральных и ежедневных уборок кабинета. Следить за выполнением требований по сбору, хранению и удалению отходов медицинского назначения.
Основные правила работ. В целях предупреждения инфицирования персонала необходимо избегать контактов кожи и слизистых оболочек со слюной, кровью и другими биологическими жидкостями пациентов. Медицинский персонал должен работать в сменной одежде и обуви, резиновых перчатках, масках и, при необходимости, в защитных очках, соблюдая правила асептики и антисептики. Все повреждения кожи на руках должны быть закрыты лейкопластырем, напальчниками. При загрязнении кожи рук слюной или кровью их тща-тельно моют проточной водой с мылом, после чего обрабатывают антисептиком.
Необходимо осторожно обращаться с острыми предметами. Использованные одноразовые иглы и т. п. помещаются в прочные одноразовые контейнеры с дезинфектантом, которые необходимо размещать непосредственно на рабочих местах. По мере наполнения, но не реже 1 раза в неделю, контейнеры должны закрываться и утилизироваться установленным порядком.
Использованные иглы не должны сгибаться, отламываться вручную. Необходимо избегать одевания колпачков на использованные иглы, отсоединения игл от одноразовых шприцев руками.
При попадании крови или других биологических субстратов на кожу, слизистые или на поверхности во внешней среде, а также при травмах необходимо немедленно провести профилактические мероприятия.
Любое загрязненное выделениями больных оборудование или белье необходимо рассматривать как потенциально зараженное. С ним следует обращаться так, чтобы предотвратить экспозицию кожи и слизистых оболочек, контаминацию одежды и передачу микроорганизмов другим пациентам и во внешнюю среду. Во время лечения больного следует избегать контактов, способствующих загрязнению объектов и распространению инфекции (ведение записей, телефонные переговоры и т. п.).
Лицевая сторона медицинских книжек военнослужащих (форма № 2 и № 3), бланки направлений в лабораторию должны иметь отметку о перенесенном ими ранее или существующем вирусном гепатите. Запрещается помещать бланки направлений в пробирки с кровью или биологическими жидкостями.
Удаление отходов производится в соответствии с требованиями СаНПиН 2.1.7.728-99 г. «Правила сбора, хранения и удаления отходов лечебно-профилактических учреждений».
Запрещается прием пищи, использование косметики и курение на рабочем месте.
Дезинфекционные мероприятия и санитарное содержание помещений.
В кабинетах должны проводиться ежедневная - 2 раза в день и генеральная 1 раз в неделю, уборки. Кроме этого, после каждого пациента проводится дезинфекция кресла, манипуляционного столика, оборудования и др. предметов. Дезинфекция поверхностей помещения кабинета, мебели, медицинского и санитарно-технического оборудования проводится методом протирания или орошения с использованием Аламинола 1% , Самаровка 3%, Ника-экстра М 0,5% - с экспозицией 30 мин, Хлорамина 1%, Полидеза 0,25% - с экспозицией 60 мин и др.
В кабинете должно быть 2 комплекта маркированного уборочного инвентаря (для мытья стен и полов). После использования ветошь замачивается в дезинфицирующем растворе на 1 ч, затем промывается, высушивается и хранится в чистом сухом виде. Тазы, педальные ведра для использованного материала после его удаления промывают дезинфицирующим раствором.
После влажной уборки включают бактерицидные лампы (из расчета 1 Вт мощности на 1 м3 помещения, 1 ч работы). Поверхность УФ лампы ежедневно очищается от пыли. Продолжительность работы бактерицидных облучателей регистрируется в журнале.
Использованные материалы, одноразовые изделия обеззараживают, в основном, в растворах хлорсодержащих средств: 3% растворе хлорамина или хлорной извести в течение 120 мин; 0,2% растворе ДП-2Т или «Клорсепт» в течение 60 мин. Дезинфекцию проводят в закрытых емкостях в специальном помещении, оборудованном вентиляцией. Затем использованные материалы утилизируют установленным порядком.
Все использованные стоматологические инструменты сразу по окончанию лечения подлежат дезинфекции (кипячение в дистиллированной воде - 30 мин или в 2% растворе питьевой соды - 15 мин, Аламинол 5% - 60 мин, Лизафин 1,5% - 30 мин, Самаровка 3% - 60 мин и др.).
После дезинфекции стоматологические инструменты многократного применения, за исключением зубоврачебных зеркал, подвергают предстерилизационной очистке и стерилизации в соответствии с установленными режимами. Согласно «Методическим указаниям по дезинфекции, предстерилизационной очи-стке и стерилизации изделий медицинского назначения» № МУ-287-года, применение аламинола, лизафина, самаровки и некоторых других средств позволяет объединить процесс дезинфекции и предстерилизационной очистки в одном этапе обработки.
Для каждого пациента выделяется индивидуальный набор, в состав которого входят все необходимые инструменты (зонд, пинцет, зубоврачебное зеркало, гладилка, штопфер, боры, а также необходимые эндодонтические инструменты). Для хранения стерильных инструментов используют стерильный стол, который накрывают на 6 ч, либо камеру для хранения стерильных инструментов с бактерицидным излучателем типа «Панмед».
Ватные шарики упаковывают в двухслойные бязевые мешочки или в бумагу по 20 штук в каждом и закладывают в бикс для стерилизации. При этом стерильность сохраняется до 3 суток. Стерилизация биксов проходит при двух атмосферах и температуре 132оС, экспозиция - 20 мин, химический контроль - мочевина, никотинамид или ИС-132. На этикетке бикса ставятся даты и подписи после стерилизации и после вскрытия бикса.
Пинцеты для забора стерильного материала и емкости для их хранения стерилизуются ежедневно. В течение рабочей смены инструменты хранят в сухом виде в стерильной укладке. При использовании для хранения пинцетов емкости из темного стекла с 6% раствором перекиси водорода, емкость перед заменой раствора моется и стерилизуется.
Оборудование и предметы многократного применения (магистральные системы слюноотсосов, боры, дриль-боры, коронкосниматели, диски, стакан для ополаскивания полости рта и т. п.) должны подвергаться тщательной очистке и дезинфекции перед использованием для других пациентов.
Отсасывающие установки необходимо дезинфицировать 2 раза в день. Рабочий раствор дезинфекционных средств объемом 1 л пропускают через отсасывающую систему зубоврачебной установки в течение 2 мин и затем оставляют в ней на 30 мин. После хирургических манипуляций перед дезинфекцией необходимо пропустить через систему 0,5 л холодной воды.
При лечении больных с пульпитом и периодонтитом выделяют емкость с дезраствором для использованных пульпоэкстракторов. Повторное использование пульпоэкстракторов у одного и того же пациента не допускается.
Обработка зеркал. Предварительную очистку удобнее производить с использованием дезинфицирующих средств, которые объединяют дезинфекцию и очистку в один этап (аламинол 5% - 60 мин, лизафин 1,5% - 30 мин, самаровка 3% - 60 мин и др.). После экспозиционной выдержки, зеркала моют щетками или тампонами в растворе указанных дезинфектантов. После этого тщательно промывают сначала в проточной, а затем в дистиллированной воде до исчезновения запаха средства. Высушенные зеркала перекладывают в стерильный лоток и хранят под стерильной салфеткой в течение рабочей смены.
Зеркала, используемые при хирургических вмешательствах, после дезинфекции и предстерилизационной очистки, подвергают стерилизации химическим или паровоздушным методами.
Обработка зубоврачебных наконечников. Чистка наконечника производится путем тщательного протирания поверхности, канала, полости тампонами, смоченными в воде или моющем растворе. Следующий этап - дезинфекция путем 2-кратного протирания стерильным тампоном, смоченным одним из де-зинфицирующих средств (3% хлорамин, 0,5% спиртовой раствор хлоргексидина, 70о спирт, 0,5% водно-спиртовый раствор дезина и т. п.) с интервалом 10-15 мин, с последующей экспозиционной выдержкой, соответствующей применяемому препарату. При применении для дезинфекции спирта, хлоргексидина, дезина и т. п. возможно 3-кратное протирание наконечника без интервала тремя смоченными тампонами с последующей экспозиционной выдержкой.
Наконечники фирмы «Сименс», «КаВо» обрабатываются в соответствии с прилагаемой к ним инструкцией по обработке с последующей стерилизацией в паровых стерилизаторах соответствующих фирм.
Обработка карпульного шприца (многоразового применения). Карпула перед использованием протирается 70о этиловым спиртом двукратно с интервалом 15 мин или трехкратно без интервала тремя смоченными спиртом тампонами. Карпульный шприц после использования обеззараживают двукратным про-тиранием стерильным марлевым тампоном, смоченным 70о спиртом или путем погружения в дезинфицирующий раствор в соответствии с установленными режимами. После дезинфекции шприц тщательно ополаскивается дистиллированной водой. До применения шприц хранится в асептических условиях на стерильном лотке под стерильной салфеткой.
Обработка стоматологических оттисков. Оттиски из альгинатных, силиконовых материалов, полиэфирной смолы и гидроколлоида, зубопротезные заготовки из металла, керамики, пластмасс и других материалов, коррозионностойкие артикуляторы обеззараживаются в следующей последовательности:
· заготовки предварительно отмывают водой, соблюдая правила индивидуальной защиты (резиновый фартук, перчатки);
· погружают в дезинфицирующий раствор (глутарал, сайдекс, перекись водорода, дезоксон-1, МД-520) в соответствии с режимами, указанными в методических рекомендациях по использованию применяемых средств;
· промывают проточной водой по 30 с с каждой стороны или погружают в емкость с водой на 5 мин.
Контроль качества предстерилизационной очистки и стерилизации изделий медицин-ского назначения проводят в соответствии с руководящими документами и регистрируют в журналах.
3.13.2. Критерии оценки диагностической и лечебной деятельности стоматологического отделения (кабинета) госпиталя
Количественные и качественные показатели работы врачей-стоматологов
Перечень основных количественных и качественных показателей, оценивающих оказание стоматологической помощи, определен «Указаниями по ведению медицинского учета и отчетности в Вооруженных Силах Российской Федерации на мирное время» (утверждены начальником ГВМУ МО РФ в 2001 г.) и включает в себя следующие основные показатели:
· общий показатель обращаемости военнослужащих (по категориям) за стоматологиче-ской помощью (‰);
· среднее число обращений военнослужащих (по категориям) в день;
· показатель охвата профосмотром полости рта военнослужащих (%);
· показатель нуждаемости военнослужащих в санации полости рта (%);
· показатель охвата санацией полости рта военнослужащих (%);
· показатель применения односеансовых методов лечения пульпита и периодонтита (%);
· соотношение количества наложенных пломб к количеству удаленных зубов;
· показатель нуждаемости военнослужащих в протезировании зубов (%);
· показатель изготовления зубных протезов в назначенные сроки (%);
· показатель брака при изготовлении зубных протезов (%);
· показатель охвата протезированием зубов военнослужащих (%);
· объем выполненной работы специалистом (ами) за год (в Условных Единицах Трудоемкости).
Порядок расчета основных количественных и качественных показателей, оценивающих оказание стоматологической помощи представлен в приложении 47.
Цифровые таблицы годовых отчетов отражают всестороннюю работу врачей-стоматологов, но для объективной оценки работы каждого врача-стоматолога необходимы дополнительные количественные и качественные показатели, принятые в гражданском здравоохранении.
Качественные показатели работы врачей-стоматологов:
на терапевтическом приеме:
1. Соотношение количества пломб, наложенных при кариесе, над количеством пломб, наложенных после лечения пульпитов и периодонтитов (не менее чем в 3 раза).
2. Соотношение количества наложенных пломб над количеством удаленных зубов (не менее чем в 3 раза).
3. Количество посещений на постановку 1 пломбы при лечении зуба (среднее количество не более 2 посещений на 1 пломбу).
4. Отсутствие осложнений после лечения зубов.
5. Длительность сохранения наложенной пломбы в зубе не менее 2 лет.
6. Применение обезболивающих средств при обработке кариозных полостей.
7. Расширение показаний к консервативной терапии периодонтитов зубов с учетом новейших технологий стоматологии.
8. Применение односеансовых методов лечения пульпитов и периодонтитов не менее чем в 25% случаев.
9. Применение современных физических методов при лечении пульпитов и периодонтитов не менее чем в 30% случаев.
10. Применение рентгенодиагностики во всех случаях лечения пульпитов и периодонтитов, а при ее отсутствии - апекслокаторов.
11. Снятие диагностируемых зубных отложений у больных, обращающихся за стоматологической помощью.
12. Диспансеризация стоматологических больных.
13. Своевременная госпитализация стоматологических больных (не позднее 24 ч с момента появления медицинских показаний).

на хирургическом приеме
1. Применение анестезии во всех случаях удаления зубов.
2. Доведение операции удаление зубов до конца.
3. Отсутствие осложнений после удаления зубов.
4. Оказание первой врачебной и квалифицированной медицинской помощи при травме челюстно-лицевой области.
5. Ранняя диагностика и своевременная госпитализация при онкологических заболеваниях.
6. Применение хирургических методов лечения заболеваний пародонта.
7. Учет и своевременный анализ случаев позднего направления больных для хирургического вмешательства или госпитализации.
Количественные показатели работы врача-стоматолога
на ортопедическом приеме:
· принято больных в день;
· выработано врачом УЕТ в день;
· количество УЕТ, выполненных больному в одно посещение;
· количество протезов на врача в год;
· количество протезов на 1 зубного техника в год;
· количество УЕТ, выработанных в год.
Качественные показатели работы врача-стоматолога
на ортопедическом приеме:
1. Правильная и полноценная подготовка полости рта к протезированию на терапевтическом и хирургическом приеме.
2. Стопроцентный рентгенологический контроль депульпированных зубов и корней, используемых для зубного протезирования.
3. Изготовление съемных или несъемных протезов по клиническим показаниям.
4. Соотношение количества коронок и межуточных зубов как 1:1,2 при изготовлении мостовидных протезов.
5. При наличии возможности изготовления литых деталей протезов отдается предпо-чтение наиболее рациональным и современным их видам (цельнолитые конструкции, бюгельные протезы, штифтовые зубы, пластмассовые коронки, фасетки, полукоронки, вкладки и т. д.).
6. Проведение в 80-90% эстетического протезирования.
7. Применение методов обезболивания при обработке интактных зубов.
8. Максимальное ограничение изготовления зубных протезов из разных металлов одному пациенту.
9. Срок изготовления отдельных съемных протезов не больше 3 нед и комбинированных (съемных и несъемных у одного больного) не более одного месяца.
10. Точное выполнение протезов в назначенные сроки.
Количественные показатели работы врача-стоматолога
на ортодонтическом приеме:
· принято больных в день;
· выполнение плана УЕТ (%);
· количество пациентов, взятых на лечение (в год);
· количество пациентов, закончивших лечение (в год);
· изготовление аппаратов (протезов) на 1 врача в год;
· изготовление аппаратов (протезов) на 1 зубного техника в год;
· осмотрено с профилактической целью (в год на врача);
· количество консультаций на 1 врача в год;
· количество ортодонтических аппаратов на 1 аномалию.
3.13.3. Критерии оценки результатов плановой санации, рекомендуемые нормы
нагрузки врачей стоматологического профиля и зубных техников в условных единицах трудоемкости (УЕТ)
Критерии оценки результатов плановой санации
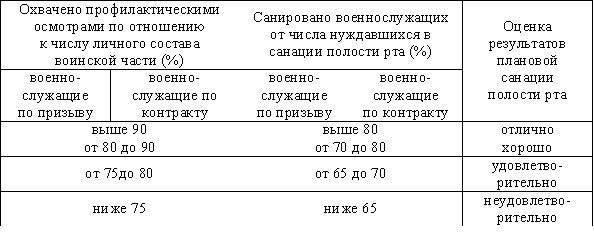
Рекомендуемые нормы нагрузки врачей стоматологического
профиля в условных единицах трудоемкости (УЕТ)
Терапевтический, хирургический прием (приказ МЗ СССР 1988 г. № 50):
За 1 УЕТ принят объем работы врача, необходимый для лечения среднего кариеса (1 класс по Блеку), завершенного наложением пломбы из цемента, на выполнение которого требуется 20 мин.
Врач должен выполнить в смену:
· при шестидневной рабочей неделе - 21 УЕТ,
· при пятидневной рабочей неделе -
Ортодонтический прием:
На ортодонтическом приеме за 1 УЕТ принят объем работы врача, на выполнение которого требуется 15,7 мин, при этом, врач-ортодонт должен выполнить в смену:
· при шестидневной рабочей неделе - 21 УЕТ,
· при пятидневной -
Ортопедический прием (УЕТ в год):
(приказ МЗ СССР от 4.02.50 г. № 87, определившего нормы нагрузки на одного врача-протезиста в производственных зубопротезных единицах в год)

На ортопедическом приеме за 1 УЕТ принят объем работы врача, необходимый для изготовления одной штампованной металлической коронки.
Зуботехнические работы
Рекомендуемая норма нагрузки на одного зубного техника в условных единицах трудоемкости в месяц в среднем составляет 180 УЕТ.
Для зуботехнических работ за 1 УЕТ принят объем работы зубного техника, необходимый при изготовлении одной штампованной металлической коронки.
Классификатор основных стоматологических лечебно-диагностических мероприятий, выраженных в условных единицах трудоемкости (УЕТ) представлен в приложении 49 (часть II). Данный Классификатор содержит Условные единицы учета трудоемкости работы врачей-стоматологов и зубных врачей на виды работ с применением новых технологий их производства, не предусмотренные приказом Минздрава СССР от 25.01.88 № 50.
3.14. Неврологическое отделение с палатами для больных с нарушениями мозгового кровообращение и поражением спинного мозга
Неврологическое отделение предназначено для оказания квалифицированной и специализированной неврологической помощи больным с заболеваниями (поражениями) центральной и периферической нервной системы их лечения и медицинской реабилитации.
Основными задачами в работе неврологического отделения являются:
· прием, медицинская сортировка, оказание помощи больным и пораженным психоневрологического профиля;
· полноценное клиническое обследование, установление окончательного диагноза и специализированное лечение этой категории больных;
· проведение военно-врачебной экспертизы профильным больным, находящимся на лечении в данном лечебном учреждении;
· консультативная и профилактическая работа по специальности в других отделениях госпиталя и в войсках гарнизона, оказание практической и методической помощи в организации лечебно-профилактической работы войсковым врачам.
Неврологическое отделение должно иметь процедурную для внутривенных вливаний и люмбальных пункций, палату для временной изоляции больных с психическими расстройствами (при отсутствии в госпитале психиатрического отделения), кабинеты специальных исследований.
Процедурный кабинет и пост отделения оборудуется необходимыми медикаментами, медицинскими предметами и аппаратурой для оказания медицинской помощи: шкаф не-отложной помощи с необходимыми медикаментами, переносной кислородный аппарат, дефибриллятор, дыхательный мешок Амбу, роторасширитель, электроотсос, воздуховодные трубки, мочевые катетеры и т. д.
В неврологическом отделении (на базе диагностических отделений госпиталя) в соответствии с нозологической формой заболевания проводится полный комплекс диагностических исследований:
· общеклинические анализы крови и мочи, биохимические, иммунологические, серологические анализы крови, общий и биохимический анализ спинно-мозговой жидкости;
· флюорография органов грудной клетки, рентгенологические исследования, КТ (МРТ) головного и спинного мозга, позвоночника;
· УЗИ-исследования, эхофагогастродуоденрскопия, бронхоскопия, колоноскопия и т. д.
· ЭКГ, ЭхоКГ, велоэргометрия, РЭГ, ЭхоЭГ, ЭКГ и Адмонитирование, УЗДГ МАГ, ЭЭГ, нейроэлектродиагностика, вегетативные пробы и т. д.
Объем квалифицированной и специализированной неврологической помощи, оказываемый в госпитале, включает:
· неотложные мероприятия по жизненным показаниям (борьба с отеком мозга, коллапсом, острой дыхательной и сердечной недостаточностью, купирование судорог, рвоты, острых реактивных состояний, анафилактических реакций, острого болевого синдрома и др.);
· мероприятия, направленные на окончательное купирование острых проявлений неврологической патологии;
· проведение специализированного лечения в установленном медицинском службе объеме и медицинской реабилитации больных.
Больной, поступивший в неврологическое отделение, осматривается лечащим врачом, который выясняет жалобы, анамнез заболевания и жизни, проводит тщательное и последовательное обследование больного, организует выполнение необходимых исследований, устанавливает предварительный диагноз заболевания, составляет план дальнейшего обследования и назначает необходимые лечебные мероприятия.
Общие анализы крови и мочи должны быть произведены больному не позднее первых двух дней после поступления в госпиталь, флюорографическое (рентгенологическое) исследование органов грудной клетки - в первые три дня, если флюорография не производилась больному в течение последнего месяца и отсутствуют противопоказания для ее проведения. Повторные анализы крови и мочи, а также другие исследования выполняются больному по показаниям для уточнения диагноза и контроля за эффективностью лечения.
При направлении больного на диагностическое исследование лечащий врач должен указать диагноз, цель и область исследования. Заключение о результатах исследования записывается в историю болезни. С результатами исследования лечащий врач знакомится в день их поступления.
Окончательный диагноз должен быть установлен не позднее трех суток со дня поступления больного в госпиталь. Исключение составляют случаи, сложные в диагностическом отношении; при этом в истории болезни указывается причина задержки в установлении диагноза и намечаются дополнительные диагностические исследования и консультации специалистов. В день установления окончательного диагноза в дневнике должна быть запись, обосновывающая диагноз.
Окончательный диагноз должен отражать этиологию и патогенез заболевания, клинико-морфологические изменения, характер и степень функциональных нарушений, стадию болезни, ее осложнения, а также сопутствующие заболевания.
При изменении окончательного диагноза новый диагноз должен быть вынесен на титульный лист истории болезни с указанием даты.
В процессе лечения больные должны ежедневно осматриваться лечащим врачом, а начальником отделения - в день поступления и в последующем: находящиеся в тяжелом и крайне тяжелом состоянии - ежедневно, все остальные - не реже одного раза в неделю.
Результаты осмотра записываются лечащим врачом в историю болезни ежедневно на больных, находящихся в тяжелом и средней тяжести состоянии, с острыми заболеваниями, с неясным диагнозом. На остальных больных разрешается делать записи об их осмотрах по усмотрению лечащего врача, но не реже двух раз в неделю.
Данные о проведении сложных диагностических и лечебных мероприятий (операция, пункция, переливание крови и др.) должны быть подробно записаны в историю болезни.
Все записи в истории болезни должны быть точными, полными и последовательными.
Во всех сложных и неясных в диагностическом и лечебном отношении случаях, а также тяжелобольным должны проводиться консультации специалистов и консилиумы врачей госпиталя.
Лечение больных в неврологическом отделении госпиталя должно быть строго индивидуальным и комплексным с использованием лечебно-охранительного режима, рациональных схем медикаментозного лечения, физиотерапии, лечебной физкультуры, лечебного питания, трудотерапии и других методов. Лечение сопутствующих заболеваний должно проводиться, как правило, одновременно с лечением основного заболевания.
Лечебно-охранительный режим предусматривает создание благоприятных условий для эффективного лечения, нравственного и психологического покоя, уверенности больных в быстрейшем и полном выздоровлении.
В процессе лечения больной должен быть обеспечен надлежащим уходом. В отдельных случаях с разрешения начальника госпиталя уход за тяжелобольным разрешается осуществлять его родственникам или представителям благотворительных организаций.
Начальник (заведующий) неврологическим отделением ежемесячно проводит экспертизу медицинских документов не менее 25% амбулаторных и 50% стационарных больных с определившимся исходом лечения.
Обязательной экспертной оценке подлежат все случаи:
· оказания медицинской помощи, в которых не был достигнут запланированный КР;
· летальных исходов, внутригоспитальных инфекций и осложнений;
· переводов больных в другие лечебные учреждения;
· досрочного увольнения по болезни с военной службы;
· первичного выхода на инвалидность лиц трудоспособного возраста;
· повторной госпитализации по поводу одного и того же заболевания в течение года;
· заболеваний с удлиненными или укороченными сроками лечения (временной нетрудоспособности);
· с расхождением диагнозов, сопровождавшиеся жалобами пациентов или их родственников.
Способы лечения, имеющие большой объем вмешательств, высокий риск или вызывающие проблемы, должны подвергаться более тщательному контролю и оценке.
3.15. Психиатрическое отделение
Психиатрическое отделение предназначено для осуществления стационарного обследования, лечения и социально-трудовой реабилитации лиц, страдающих психическими расстройствами.
Психиатрическое отделение, помимо лечебно-диагностической работы, выполняет на основе действующих законов и по особо установленным правилам экспертные функции.
Психиатрическое отделение имеет определенный, закрепленный за ним обслуживаемый контингент военнослужащих и принимает всех нуждающихся в стационарной помощи больных из числа закрепленного контингента, независимо от остроты их состояния и нозологической формы заболевания, а также больных, нуждающихся по своему психическому состоянию в неотложной госпитализации и обязательном лечении, независимо от места их постоянного жительства.
Основными задачами психиатрического отделения являются:
· оказание специализированной высококвалифицированной лечебно-диагностической и социально-восстановительной помощи лицам, страдающим психическими расстройствами, в условиях стационара;
· проведение стационарной судебно-психиатрической, военно-врачебной, медико-социальной и других видов экспертиз лицам с психическими расстройствами;
· обеспечение преемственности с психоневрологическими диспансерами (диспансерными отделениями, кабинетами) гражданской сети здравоохранения и другими учреждениями в лечении и социально-трудовой реабилитации психически больных;
· освоение и внедрение в практику новых организационных форм, современных средств и методов диагностики и лечения психических заболеваний, а также социально-трудовой реабилитации психически больных, основанных на достижениях науки, техники и передового опыта учреждений здравоохранения.
В военном госпитале целесообразно развертывание двух психиатрических отделений: психиатрического отделения с ограничительным режимом лечения больных с острыми психотическими состояниями, представляющих опасность для себя и окружающих, и психиатрического отделения с обычным режимом работы для лечения больных с другими психиче-скими заболеваниями, в том числе с пограничными психическими расстройствами. При наличии одного психиатрического отделения предусматривается выделение палат с ограничительным режимом лечения больных. Распределение коек между отделениями (палатами) осуществляется с учетом числа и структуры лечившихся больных (оптимальное соотношение - 1:4).
Психиатрическое отделение с ограничительным режимом работы целесообразно размещать в отдельном здании, а при отсутствии такой возможности - на первом этаже лечебного корпуса. Устройство отделения и организация его работы должны обеспечивать постоянное наблюдение за больными и исключать возможность совершения ими суицидных и агрессивных действий и побегов. С этой целью двери оборудуются замками, отпирающимися специальными ключами. Для окон используются рамы с частыми переплетами и небьющимся стеклом. Входы в палаты для больных, как правило, дверями не оборудуются. Трубопроводы и отопительные батареи скрываются в нишах или защищаются сеткой (коробами). Электропроводка выполняется только в скрытом варианте. Умывальные и ванные комнаты закрываются на ключ.
В целях исключения агрессивных действий больных с применением опасных для окружающих предметов отделение обеспечивается кроватями со сплошными спинками и несъемными сетками и другой максимально безопасной мебелью.
Для прогулок больных выделяется участок территории, прилегающий непосредственно к отделению, при необходимости огороженный забором, исключающим побег больных.
По своим размерам и оборудованию психиатрическое отделение должно отвечать всем требованиям, установленным для лечебных отделений. Помимо обычных помещений и палат для больных организуются специальные палаты для проведения различных форм интенсивной и активной терапии, кабинет психотерапии, помещение для дневного пребывания больных и проведения досуга (занятий трудом).
В психиатрическом отделении с ограничительным режимом работы должны быть следующие помещения: палаты; кабинет начальника отделения; ординаторская; комната старшей медицинской сестры, одна-две процедурные; буфетная-раздаточная, оборудованная плитой для подогрева пищи и кипятильником, моечная столовая с общим числом посадочных мест не менее 60-80% от коечной емкости отделения; ванная с душами, комнаты для хранения чистого и грязного белья; туалеты с умывальниками; комната отдыха персонала с гардеробом.
В отделении должна быть оборудована палаты на одну-две койки для тяжелобольных и лиц, нуждающихся в усиленном наблюдении и психоизолятор, а также отдельные палаты для военнослужащих по контракту. При необходимости развертывается женское отделение (палаты).
Для оказания неотложной медицинской и психиатрической помощи необходимо иметь в отделении: шкаф неотложной медицинской помощи, дыхательную, кислородную аппаратуру и другое оснащение, картотеку и инструкцию неотложной медицинской и психиатрической помощи при неотложных состояниях, отравлениях, а также специальную врачебную укладку и двое-трое носилок на случай экстренного выезда врачей для оказания психиатрической помощи за пределами госпиталя.
В палатах должны быть: госпитальные кровати, прикроватные тумбочки (по одной на каждую койку), стулья, стол, вешалка или шкаф для хранения госпитальной одежды, умывальник с зеркалом, общее и местное (у кровати) электрическое освещение, ночное освещение.
На одного больного в палатах должно отводиться не менее 10 м2 площади. Для культурного досуга больных в отделении оборудуется комната отдыха (холл) с телевизором.
На видном месте в коридоре вывешиваются распорядок дня отделения и правила поведения больных.
Пост дежурной медицинской сестры следует размещать в отдельной комнате с запирающейся дверью.
Расположение поста дежурной медицинской сестры отделения должно обеспечивать хороший обзор отделения и быстрый доступ персонала в любое помещение. Пост оборудуется шкафами для хранения предметов ухода за больными и документации, закрывающимися на ключ.
На посту должны быть телефон, табло сигнализации или переговорное устройство для связи с больными, настольная лампа, список больных по палатам с указанием режима и эвакопредназначения, диеты, листы назначений, инструкции по подготовке больных к различным исследованиям. Отделение должно иметь аварийное освещение (аккумуляторные фонари, свечи). В отделении должны находиться одновременно не менее двух младших медсестер для осуществления надзора за пациентами.
В процедурной отделения должны быть:
шкафы для медикаментов и инструментов;
сейф (шкатулка) для хранения наркотических и ядовитых лекарственных средств, оборудованный сигнализацией, таблицы их высших разовых и суточных доз;
кушетка, процедурный столик, столик для стерилизаторов;
холодильник, стул, умывальник, а также шкаф неотложной медицинской помощи, укомплектованный медицинским имуществом с учетом профиля отделения, инструкции и картотека неотложной медицинской и психиатрической помощи.
Стены процедурной до потолка должны быть облицованы кафелем светлых тонов для удобства проведения санитарной обработки.
Психиатрическое отделение для больных с пограничными расстройствами и психо - соматическими заболеваниями оборудуется как обычное отделение со свободным режимом содержания больных. Интерьер отделения должен обеспечивать максимум удобств для больных, способствовать их психоэмоциональной разгрузке и скорейшему восстановлению психического здоровья.
При отказе больных с пограничными психическими заболеваниями от госпитализации в психиатрическое отделение допускается их стационарное обследование и лечение врачами-психиатрами на базе неврологического или одного из соматических отделений.
При этом для оказания консультативной и психиатрической помощи активно привлекается врачебный состав психиатрических отделений.
3.15.1. Психиатрический кабинет
Психиатрический кабинет организуется в составе поликлинического отделения гарнизонного госпиталя, а также окружных и центральных военных госпиталей.
Психиатрический кабинет предназначен для осуществления лечебно-диагностической, консультативной, профилактической и организационно-методической помощи военнослужащим по вопросам психиатрии.
Кабинет размещается в отдельной комнате с хорошим освещением, оснащается специальным оборудованием. Кабинет должен располагать условиями для приема больных и хранения медицинской документации.
На должность врача кабинета назначается врач-психиатр, прошедший специальную подготовку (интернатуру, клиническую ординатуру или профессиональную переподготовку) по психиатрии и имеющий соответствующий сертификат.
Основными задачами психиатрического кабинета являются:
· осуществление консультативно-диагностической, лечебной, психопрофилактической, социально-психологической, реабилитационной помощи в амбулаторных условиях;
· оказание организационно-методической и консультативной помощи;
· осуществление диагностики и лечения пограничных, психосоматических расстройств, а также курация пациентов с психотическими нарушениями в период ремиссии с использованием современных методов и средств;
· ведение учетной и отчетной медицинской документации в соответствии с действующим положением;
· проведение санитарно-просветительной работы по вопросам психиатрии;
· анализ результатов лечения больных с целью оценки эффективности проводимых лечебно-профилактических мероприятий.
В кабинете ведется учетная и отчетная медицинская документация установленного образца.
Врач-психиатр психиатрического кабинета подчиняется начальнику поликлинического отделения госпиталя, а по специальным вопросам - главному психиатру округа (флота). Он руководствуется в своей работе Положением о психиатрическом кабинете, Правилами внутреннего распорядка, а также соответствующими законодательными актами в области здравоохранения.
Врач-психиатр психиатрического кабинета обязан:
· осуществлять проведение консультативно-диагностической, лечебной, психопрофилактической, социально-психологической, реабилитационной помощи во внебольничных условиях;
· оформлять медицинскую документацию установленного образца;
· повышать свою квалификацию по психиатрии на циклах усовершенствования по психиатрии в установленном порядке;
· внедрять в практику современные программы лечения, психопрофилактики и психогигиены с применением клинических методов;
· в работе и взаимоотношениях с пациентами и их родственниками придерживаться требований, установленных законодательными и иными нормативными актами о деятельности врачей-психиатров;
· организовывать работу в рамках лечебного процесса других специалистов (по психотерапии, клинической психологии, социальной работе и др.), среднего и младшего медицинского персонала;
· проводить экспертизу качества психиатрической помощи.
3.16. Кожно-венерологическое отделение
Кожно-венерологическое отделение предназначено для оказания специализированной лечебно-профилактической помощи, больным с кожными и венерическими заболеваниями.
Кроме общих задач на кожно-венерологическое отделение возлагается проведение совместно с эпидемиологом госпиталя профильного эпидемиологического контроля и участие в планировании целевых программ по снижению заболеваемости и предупреждению распространения инфекций, передающихся половым путем (ИПП) и заразных кожных болезней.
Кожно-венерологическое отделение госпиталя размещается в отдельном помещении или здании. Отделение должно иметь перевязочную для больных с кожными заболеваниями; урологический кабинет; процедурную; отдельные палаты для больных с заболеваниями кожи, чесоткой, микозами, сифилисом, уретритами; столовую с отдельными столами для больных сифилисом и специально выделенной посудой (маркированной или отличающейся по внешнему виду от остальной); буфетную и моечную с оборудованием для дезинфекции посуды (сухожаровой шкаф, емкости для замачивания посуды в дезрастворе); душевую; отдельные туалеты для больных кожными и венерическими заболеваниями, а также для персонала отделения.
Отделение оснащается специальным медицинским оборудованием, включая: шкафы сухожаровые в процедурной, урологическом кабинетах, перевязочной и буфетной; гинекологический диагностический стол в урологическом кабинете; уретроскоп комбинированный; электронож (диатермокоагулятор); осветитель для люминесцентной диагностики; микроскоп биологический (для микроскопической диагностики); микроскоп стереоскопиче - ский; сосуд Дюара для жидкого азота; снег углекислоты в баллоне.
Стационарному лечению подлежат больные, нуждающиеся в квалифицированном обследовании и лечении, со следующими заболеваниями:
· распространенными, осложненными и хроническими формами пиодермии, дерматофитий, паразитарных и вирусных болезней кожи;
· ограниченными формами пиодермии у военнослужащих по призыву со сроком лечения более 10 суток;
· распространенными аллергическими дерматитами, токсикодермией;
· многоформной экссудативной эритемой диффузным нейродермитом, различными видами экзем, распространенным псориазом, красным плоским лишаем, острой и хрониче-ской крапивницей, алопецией, конглобатными и абсцедирующими акне, пустулезными, розовыми угрями;
· раздраженным розовым лишаем, дискоидной красной волчанкой в период обострения, ограниченной склеродермией в стадии прогрессирования, кожными формами васкулитов, пузырными дерматозами, кожным зудом неясной этиологии, редкими и трудно диагностируемыми дерматозами;
· хроническими и осложненными формами венерических уретритов, вторичным рецидивным и скрытым сифилисом, всеми формами уретритов и сифилиса у военнослужащих по призыву;
· множественными остроконечными кондиломами аногенитальной области, баланопоститом с фимозом, уретрогенным простатитом, болезнью Рейтера в острой фазе на время необходимое для лечения уретрита (лечение суставного синдрома проводится в терапевтическом отделении).
Больные со сложной патологией (редкие дерматозы, необходимость проведения гистологических и других трудоемких и дорогостоящих диагностических исследований), неясным диагнозом, тяжелым течением заболевания направляются для лечения в центральные госпитали МО РФ.
Объем диагностических мероприятий при основных кожных и венерических заболеваниях составляет:
при пиодермитах: определение вида микрофлоры и ее чувствительности к антибиотикам; при хронических пиодермитах необходимо исключать нарушения углеводного обмена;
при грибковых заболеваниях кожи: микроскопическое исследование чешуек кожи, ногтей и волос на мицелий; осмотр очагов в лучах лампы Вуда;
при чесотке: микроскопическое исследование соскоба эпидермиса с целью обнаружения чесоточного клеща или продуктов его жизнедеятельности;
при аллергическом дерматите, токсикодермии, крапивнице: исследование кала на гельминты, простейшие, дисбактериоз; эзофагогастродуоденоскопия; УЗИ органов брюшной полости; выявление очагов хронической инфекции (зубы, ЛОР-органы, желчный пузырь, толстая кишка, мочеполовая система);
при экземе и атопическом дерматите: выявление очагов хронической инфекции; исследование кала на гельминты, простейшие, дисбактериоз, копрограмма; эзофагогастродуоденоскопия; УЗИ органов брюшной полости; определение патогенной микрофлоры на коже и ее чувствительности к антибиотикам; исследование биохимических показателей крови; ведение пищевого дневника;
при псориазе: исследование биохимических показателей крови; при поражении суставов выполняют рентгенологические исследования суставов, позвоночника и крестцово-подвздошных сочленений;
при алопеции: исследование на грибы из очагов поражения; осмотр очагов в лучах лампы Вуда; выявление очагов фокальной инфекции; рентгенография турецкого седла; УЗИ органов брюшной полости и щитовидной железы; исследование биохимических показателей крови;
при себорее, вульгарных и розовых угрях: микроскопическое исследование на демодекс; определение вида микрофлоры и ее чувствительности к антибиотикам; диаскопия угрей для дифференцировки с туберкулезом кожи;
при туберкулезе и саркоидозе кожи: реакция Манту; диаскопия высыпаний; рентгенография легких, по показаниям других внутренних органов и костей; гистологическое исследование биоптата; консультация фтизиатра;
при пузырных дерматозах: цитологическое исследование мазков-отпечатков с поверхно-сти эрозий на акантолитические клетки; исследование крови и содержимого пузырей на количество эозинофилов; определение чувствительности к йоду; биохимическое и серологическое исследование крови; исследование органов пищеварения; гистологическое исследование;
при кожных формах диффузных болезней соединительной ткани: исследование крови на клетки красной волчанки, СРБ, белок и его фракции, иммуноглобулины, сиаловые кислоты, фибриноген; гистологическое исследование; для исключения системного характера поражения оценивают сердечно-сосудистую систему, органы пищеварения, легкие, почки. Выполняются ЭКГ, УЗИ органов брюшной полости, эндоскопическое и рентгенографиче-ское исследование пищевода, желудка, пробы Адисса, Нечипоренко, Реберга, Зимницкого, рентгенография костей. Больные консультируются терапевтом (ревматологом);
при васкулитах кожи: выявление очагов фокальной инфекции; анализ крови на СРБ, белок и его фракции, иммуноглобулины, сиаловые кислоты;
при сифилисе: микроскопическое исследование отделяемого язвы, эрозии, папулы, на бледную трепонему в «темном поле»; серологические исследования крови на сифилис; исследование ликвора (при наличии признаков поражения нервной системы, в скрытых, поздних и неуточненных стадиях); исключают поражения внутренних органов во всех стадиях сифилиса, кроме первичного. Больные осматриваются терапевтом, окулистом (с осмотром глазного дна), невропатологом, отоларингологом, по показаниям - другими специалистами;
при болезнях мочеполовых органов, передающихся половым путем: микроскопическое исследование нативных препаратов отделяемого из уретры, цервикального канала, влагалища на трихомонады и грибы; микроскопическое исследование мазков, окрашенных синькой и по Грамму, на гонококки, трихомонады, гарднереллы и др. микрофлору, клеточные элементы (лейкоциты, эпителий); визуальная оценка 2-стаканной пробы мочи; анализ мочи в 2-х порциях; пальцевое ректальное исследование простаты с микроскопией ее секрета (не проводится при остром процессе); культуральное исследование на микрофлору и ее чув-ствительность к антибиотикам; УЗИ простаты, по показаниям - других органов мочеполовой системы; уретроскопия при хронических и торпидно протекающих уретритах, колликулите; диагностическое бужирование уретры при ее стриктуре.

|
Из за большого объема эта статья размещена на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 |



