4. Энциклопедия клинического обследования больного. Перевод с анг. – М.: ГОЭТАР Медицина, 2001. – С. 303, 445-447.
5. Основные клинические синдромы в курсе пропедевтики внутренних болезней /Под редакцией проф. Меньшиковой И. Г. – Благовещенск, 2010. С. 10-22.
6. , Мазурин детских болезней. — СПб, 2009.–С. 382-411.
Занятие 8
Тема занятия
Аускультация сердца и сосудов: методика и техника. Точки аускультации сердца. Тоны сердца в норме и патологии. Особенности у детей.
Мотивационная характеристика темы
Знание техники выслушивания сердца, точки проекций клапанов и выслушивание сердечных тонов, умение отличать 1-й и 2-й тон, объяснить механизмы образования тонов в норме. Изменение сердечных тонов в патологии и механизмы образования, определение ритма галопа, «пушечный» тон Стражеско, маятникообразный ритм имеет важное значение для диагностики наиболее часто встречающихся заболеваний сердечно-сосудистой системы, они относятся к обязательным практическим навыкам для врача любой специальности.
Цель занятия
Научится методике аускультации сердца; определить точки аускультации сердца, дифференцировать 1-й и 2-й тоны, различать патологические тоны,3-х членные ритмы.
Студент должен знать:
1. Фазы сердечной деятельности, внутрисердечную гемодинамику во время систолы и диастолы.
2. Механизм образования 1,2,3,4 тонов в норме.
3. Правила аускультации сердца.
4. Точки выслушивания сердца и последовательность выслушивания (два способа).
Студент должен уметь:
1. Правильно выполнять методику аускультации сердца, все этапы аускультации, уметь дифференцировать 1-й и 2-й тоны.
2. Различать нормальные и патологические тоны сердца, выявлять изменения громкости, частоты, соотношение тонов.
3. Различать изменение ритма, тонов, трехчленные ритмы (ритм «перепела», щелчок открытия митрального клапана, расщепление и раздвоение тонов)
4. Правильно описать результаты аускультации сердца и оформить протокол аускультации.
Контроль исходного уровня знаний
1. Основным положением больных при аускультации сердца является положение:
а) стоя; б) на левом боку; в) на правом боку; г) после физической нагрузки.
2. Основным компонентом первого тона является:
а) предсердный; б) мышечный; в) клапанный; г) сосудистый.
3. Основным компонентом второго тона является:
а) предсердный; б) мышечный; в) сосудистый; г) клапанов сосудов.
4. Основным местом выслушивания первого тона является:
а) верхушка сердца; б) II межреберье справа; в) II межреберье слева; г) точка Боткина.
5. Основным местом выслушивания второго тона является:
а) верхушка сердца; б) II межреберье справа; в) место прикрепления 5-го ребра к грудине; г) точка Боткина.
6. Усиление первого тона на верхушке, это:
а) первый тон на верхушке громче второго; б) первый тон на аорте громче второго;
в) первый тон на верхушке громче при сравнении с эталоном звучания первого тона.
г) первый тон в точке Боткина громче второго.
7. Ослабление первого тона на верхушке, это:
а) первый тон на верхушке тише второго; б) первый тон на аорте тише второго.
в) первый тон на легочной артерии тише второго; г) первый тон на верхушке тише нормального.
8. Акцент второго тона на аорте это:
а) второй тон на аорте громче второго тона на легочной артерии; б) второй тон на верхушке громче первого; в) второй тон в точке Боткина громче первого.
9. Ослабление второго тона на аорте, это:
а) второй тон на аорте тише второго тона на легочной артерии.
б) второй тон на верхушке тише первого тона на верхушке.
в) второй тон в точке Боткина тише первого тона на верхушке.
Ориентировочная основа действия
Во время работы сердца образуются звуки-сердечные тоны. При аускультации сердца выслушиваются два тона:
- систолический - после длинной диастолической паузы.
- диастолический - после короткой систолической паузы.
Первый тон образуется во время фазы изометрического напряжения и состоит из следующих компонентов:
- клапанный: напряжение и колебание атриовентрикулярных клапанов.
- мышечный: напряжение мышц правого и левого желудочков.
- сосудистый: колебание начальных отделов аорты и легочной артерии.
- предсердный.
Второй тон образуется во время фазы изометрического расслабления, в начале диастолы, и состоит из следующих компонентов:
- напряжение и колебание полулунных клапанов аорты и ее стенок.
- напряжение и колебание полулунных клапанов легочной артерии и ее стенок.
Места проекций и выслушивания клапанов:
1. Митральный – проецируется у места прикрепления 3-го реберного хряща, выслушивается на верхушке.
2. Трикуспидальный – проецируется на середине отрезка, соединяющего 3-й реберный хрящ слева и 5-й реберный хрящ справа, выслушивается у основания мечевидного отростка.
3. Аортальный – проецируется на уровне 3-го хряща, выслушивается во 2-м межреберье у правого края грудины.
4. Легочной – проецируется и выслушивается во 2-м межреберье у левого края грудины.
5. Точка Боткина – у места прикрепления 3-го реберного хряща слева.
Первый тон выслушивается на верхушке и на 3-х створчатом клапане после длительной паузы, он продолжительный, громкий, низкий.
Второй тон после короткой паузы тихий, короткий, высокий.
Третий тон возникает в фазу быстрого наполнения желудочков.
Четвертый тон – колебание желудочков в фазу позднего наполнения желудочков, в период систолы предсердий.
Ослабление обоих тонов:
а) экстракардиальные причины: утолщение грудной клетки, эмфизема, левосторонний гидроторакс, опухоль в переднем средостении;
б) кардиальные причины: снижение сократительной способности миокарда при миокардитах, кардиосклерозе, инфаркте миокарда; при наличии жидкости в полости перикарда.
Усиление обоих тонов:
а) экстракардиальные причины: тонкая грудная клетка, опухоль в заднем средостении, ателектаз нижней доли левого легкого, большая полость в левом легком;
б) кардиальные причины: возбуждение симпатической нервной системы, при физическом и умственном перенапряжении, тиреотоксикозе.
Изолированное изменение тонов
- Ослабление первого тона: митральная недостаточность, трикуспидальная недостаточность.
- Усиление первого тона: митральный стеноз, трикуспидальный стеноз, полная атриовентрикулярная блокада.
- Акцент второго тона на аорте: при повышении артериального давления в аорте при гипертонической болезни, заболевании почек и эндокринных заболеваниях, при атеросклерозе аорты.
- Акцент второго тона на легочной артерии: при хроническом легочном сердце, митральных пороках сердца.
- Ослабление второго тона на аорте: при недостаточности клапанов аорты и аортальном стенозе.
- Ослабление второго тона на легочной артерии: при недостаточности клапанов легочной артерии и при стенозе легочной артерии.
Трехчленные ритмы
- Раздвоение первого тона при полной блокаде левой ножки пучка Гиса.
- Раздвоение второго тона при митральном стенозе, при аортальном стенозе.
- “Щелчок” открытия митрального клапана – дополнительный тон в диастолу при митральном стенозе.
- “Ритм перепела” – трехчленный ритм включает в себя хлопающий первый тон, щелчок открытия митрального клапана, акцент второго тона на легочной артерии при митральном стенозе.
- Маятникообразный ритм – при повышении числа сердечных сокращений.
Особенности аускультации сердца у детей
Аускультация проводится специальным педиатрическим гибким стетоскопом с небольшим диаметром раструба – не более 20 мм.
1. Тоны сердца у детей отличаются большей звучностью и ясностью, лабильностью звуковой картины. Ослабление тонов имеет место в течение нескольких дней после рождения. После 1.5–2 лет тоны сердца у детей громче чем у взрослых.
2. У новорождённых в течение 2–3 дней на верхушке и точке Боткина II тон может преобладать над I тоном. Затем они выравниваются по звучности и со 2–3 месяца преобладает громкость I тона.
3. В течение всего периода новорождённости на основании сердца преобладает II тон, затем громкость I и II тона выравнивается и с 1–1.5 лет снова преобладает громкость II тона. С 2–3 лет и до 11–12 у детей II тон выслушивается лучше во II межреберье слева. Нередко он бывает расщеплённым. К 12 годам их звучность сравнивается, затем II тон лучше выслушивается над аортой.
4. У детей в норме часто выслушивается III тон. Этот тон определяется на верхушке сердца и в области абсолютной тупости сердца после глубокого вдоха и после небольшой физической нагрузке, может выслушиваться в положении лёжа.
5. У детей в возрасте до 2 месяцев может выслушиваться эмбриокардия.
Шумы сердца у детей выслушиваются более звучно и отчётливо.
Контроль результатов усвоения
1. Хлопающий первый тон в области верхушечного толчка выслушивается при:
а) митральная недостаточность; б) митральный стеноз; в) аортальный стеноз; г) аортальная недостаточность.
2. Ослабление первого тона на верхушке выслушивается при:
а) митральная недостаточность; б) митральный стеноз; в) аортальный стеноз; г) аортальная недостаточность.
3. Акцент второго тона на аорте выслушивается при: а) недостаточность аортального клапана; б) аортальный стеноз; в) артериальная гипертония; г) артериальная гипотония.
4. Ослабление второго тона на аорте выслушивается при:
а) аортальная недостаточность; б) стеноз аортального клапана; в) недостаточность митрального клапана; г) стеноз митрального отверстия.
5. Акцент второго тона на легочной артерии выслушивается при:
а) при митральном стенозе; б) при легочном сердце; в) при аортальном стенозе; г) при аортальной недостаточности.
6. Ослабление второго тона на легочной артерии выслушивается при:
а) стеноз устья легочной артерии; б) недостаточность клапанов легочной артерии; в) митральный стеноз; г) митральная недостаточность.
7. “Щелчок” открытия митрального клапана выслушивается при:
а) митральном стенозе; б) митральной недостаточности; в) аортальном стенозе; г) аортальной недостаточности.
8. Трехчленный ритм “перепела” включает в себя следующие компоненты:
а) хлопающий первый тон, расщепление второго, акцент второго тона на легочной артерии; б) акцент второго тона на аорте, расщепление второго тона на аорте; в) акцент и расщепление второго тона на легочной артерии.
9. Ритм “галопа” выслушивается при:
а) резком ослаблении сократительной способности сердечной мышцы; б) при гипертрофии левого желудочка; в) при дилятации правых сердечных камер.
10. Задача. При аускультации сердца у больной А. 38 лет, выявлено ослабление первого тона на верхушке, во втором межреберье слева - акцент второго тона. О каком синдроме можно подумать?
Рекомендуемая литература
, Пропедевтика внутренних болезней, 2002, С. 174–183.2. Мухин внутренних болезней: учебник. – 2-е изд., доп. и перераб. - М.: «ГЭОТАР - Медиа», 2007.С. 126-134.
3. Энциклопедия клинического обследования больного. Пер. с англ. – М.: ГОЭТАР Медицина, 2001. – С. 265-267.
4. Основные клинические синдромы в курсе пропедевтики внутренних болезней /Под редакцией проф. Меньшиковой И. Г. – Благовещенск, 2010. С. 10-22.
5. , Мазурин детских болезней. — СПб, 2009.–С. 411-418.
Занятие 9
Тема занятия
Аускультация шумов сердца. Функциональные и органические шумы, механизм их образования. Шум трения перикарда, плевроперикардиальные шумы. Знакомство с инструментальными и рентгенологическими методами исследования сердечно-сосудистой системы (ФКГ, ЭКГ, ЭхоКГ, рентгенография, радиоизотопные методы). Особенности у детей.
Мотивационная характеристика темы
Методы аускультации сердца с целью выявления сердечных шумов разбираемые в этой теме наиболее просты и доступны, в то же время важны для диагностики наиболее часто встречающихся заболеваний системы органов кровообращения. Для объективизирования полученных данных аускультации и графического изображения тонов и шумов применяется метод фонокардиографии. Рентгенографические методы исследования контуров сердца выявляют изменения камер сердца. Ультразвуковое исследование сердца позволяет изучить изменения камер сердца, изменение клапанного аппарата сердца. Все методы обследования сердечно-сосудистой системы относятся к обязательным практическим навыкам для врача любой специальности.
Цель занятия
Научиться выслушивать шумы сердца, различать органические и функциональные шумы, последовательно осуществлять все этапы аускультации, знать приёмы выявления шума трения перикарда; научиться использовать ФКГ и данные рентгенологического исследования в диагностике заболеваний сердечно-сосудистой системы.
Студент должен знать:
1. Классификацию шумов сердца: интракардиальные и экстракардиальные, органические и функциональные, систолические и диастолические, внутрисосудистые.
2. Места наилучшего выслушивания и проведения шумов.
3. Характеристику шумов сердца: по интенсивности, продолжительности, тембру, окраске.
4. Изменение различных шумов в зависимости от положения тела больного и физической нагрузки.
5. Механизм образования шумов в сердце и сосудах.
6. Принцип метода ЭКГ, ФКГ при различных пороках сердца, рентгенографические признаки пороков.
Студент должен уметь:
1. Выслушать сердечные шумы, определить отношение их к фазе сердечной деятельности.
2. Определить тембр шума, форму шума и место выслушивания.
3. Объяснить механизм образования выслушанного шума, объяснить характер патологии.
4. Заполнить протокол обследования больного.
Контроль исходного уровня знаний
1. Причиной появления функциональных шумов могут быть все перечисленные, кроме:
а) завихрение тока крови при ускорении кровотока; б) уменьшение вязкости крови; в) повышение температуры; г) физическая или эмоциональная нагрузка; д) при деформации атриовентрикулярных клапанов.
2. К экстракардиальным сердечным шумам относятся шумы, кроме:
а) шум трения перикарда; б) плевроперикардиальный шум; в) систолический шум при аортальном стенозе.
3. К мышечным шумам относятся шумы образующиеся при следующих заболеваниях, кроме:
а) миокардит, кардиосклероз, дистрофия миокарда; б) аневризма желудочка; в) дилятация левого или правого желудочка с возникновением относительной недостаточности атриовентрикулярных клапанов; г) при воспалении перикардиальных оболочек сердца.
4. К клапанным сердечным шумам относятся, кроме:
а) систолический шум на верхушке; б) диастолический шум на верхушке; в) систолический шум на аорте; г) диастолический шум на аорте; д) шум трения перикарда.
5. Систолический шум выслушивается при следующих клапанных поражениях кроме:
а) недостаточности митрального клапана; б) недостаточности трёхстворчатого клапана; в) стеноза аортального клапана; г) стеноза устья лёгочной артерии; д) митральном стенозе.
6. Диастолический шум выслушивается при следующих клапанных поражениях кроме:
а) митрального стеноза; б) трикуспидального стеноза; в) недостаточности клапанов аорты; г) недостаточности клапанов лёгочной артерии; д) атеросклеротического стеноза устья аорты.
Ориентировочная основа действия
При аускультации сердца при патологических изменениях сердечных камер и клапанного аппарата, выслушиваются дополнительные звуки между I и II тонами, которые называются шумами. Все шумы делятся на функциональные и органические. Функциональные шумы появляются при увеличении скорости кровотока, при снижении вязкости крови, при активизации симпатоадреналовой системы при тиреотоксикозе, при функциональном расстройстве нервной системы, при лихорадочных состояниях, у молодых людей при несоответствии между ростом и размерами сердца, при физическом перенапряжении.
Экстракардиальные шумы: | шум трения перикарда; |
плевроперикардиальный шум. | |
Интракардиальные шумы: | мышечные; |
клапанные. |
Мышечные шумы - возникают при изменении мышцы сердца (кардиосклероз, дистрофия, гипертрофия миокарда, миокардит), что приводит к шероховатости эндокарда и пристеночного завихрения или при дилятации полостей желудочков, когда происходит обратная регургитация крови из желудочков в предсердия при формировании относительной недостаточности митрального клапана.
Клапанные шумы - делятся на систолические и диастолические, а последние могут быть в зависимости от времени возникновения: протодиастолические, мезодиастолические и пресистолические.
Внутрисосудистые шумы - двойной шум Виноградова-Дюрозье, шум волчка при анемии.
Необходимо знать принцип метода ФКГ:
Нормальные элементы ФКГ, основные компоненты I и II, III и IV тона на ФКГ, ФКГ при основных пороках сердца.
Рентгенологическое обследование сердца, основные виды конфигураций сердца при пороках.
Суть метода эхокардиографического обследования, важнейшие ультразвуковые показатели, изменения гемодинамики, состояние мышечного и клапанного аппаратов сердца.
Свойства клапанных шумов:
I. Места наилучшего выслушивания и проведения шумов:
1) систолический шум при недостаточности митрального клапана выслушивается на верхушке сердца и проводится в подмышечную область и в точку Боткина;
2) систолический шум при аортальном стенозе выслушивается во втором межреберье у правого края грудины и проводится на сонные артерии, подключичную артерию и в межлопаточное пространство;
3) систолический шум при недостаточности трёхстворчатого клапана выслушивается у места прикрепления V рёберного хряща к грудине справа и распространяется по току крови вверх по правому краю грудины в сторону правого предсердия;
4) систолический шум при стенозе устья лёгочной артерии выслушивается во II межреберье слева и проводится на всю область сердца;
5) диастолический шум на верхушке сердца (прото-, мезо - и пресистолический) при митральном стенозе выслушивается на верхушке сердца и в точке Боткина, никуда не проводится;
6) диастолический шум на полулунных клапанах аорты во II межреберье у правого края грудины и проводится вниз по левому краю грудины к верхушке сердца, хорошо выслушивается в точке Боткина;
7) диастолический шум при недостаточности клапанов лёгочной артерии выслушивается во II межреберье у левого края грудины и проводится в точку выслушивания трёхстворчатого клапана;
8) диастолический шум при сужении правого атриовентрикулярного отверстия выслушивается у основания мечевидного отростка и не проводится.
II. Характеристика шумов сердца по интенсивности, продолжительности, тембру, окраске.
1) систолические шумы - как правило, грубые, продолжительные с широкой зоной иррадиации, убывающие по форме при митральной недостаточности, и ромбовидные при аортальном стенозе;
2) диастолические шумы - короткие, мягкие, льющиеся, чаще убывающие.
Контроль результатов усвоения
1. Место проведения систолического шума при аортальном стенозе:
а) в левую подмышечную впадину; б) вдоль грудины; в) на сосуды шеи; г) никуда не проводится.
2. При митральной недостаточности выслушивается на верхушке шум:
а) диастолический; б) систолический; в) систоло-диастолический; г) шум не выслушивается.
3. Для аортального стеноза характерен шум:
а) систолический; б) диастолический; в) систоло-диастолический; г) шум не выслушивается.
4. Механизм диастолического шума при митральном стенозе:
а) обратный заброс крови из левого желудочка в предсердие; б) при прохождении тока крови во время диастолы через суженое митральное отверстие; в) отсутствие фазы сомкнутых атриовентрикулярных клапанов; г) пристеночное завихрение крови.
5. Для аортальной недостаточности характерен шум:
а) систолический; б) диастолический; в) систоло-диастолический. г) шум не выслушивается.
6. В образовании мышечных шумов принимает участие следующий механизм:
а) прохождение тока крови через суженое отверстие; б) регургитация крови при недостаточности клапана; в) пристеночное завихрение тока крови при неоднородной структуре мышцы; г) увеличение скорости кровотока и уменьшение вязкости крови.
7. Форма шума при митральном стенозе:
а) убывающий; б) ромбовидный; в) лентовидный; г) убывающий и нарастающий.
8. Диастолический шум при митральном стенозе проводится:
а) на сосуды шеи; б) в левую аксиллярную область; в) на аорту; г) не проводится.
9. Тембр шума при аортальном стенозе:
а) грубый, пилящий; б) мягкий, льющийся; в) музыкальный.
10. Причины диастолического шума на аорте:
а) наличие аортального стеноза; б) наличие недостаточности аортальных клапанов; в) стеноз митрального клапана; г) недостаточность митрального отверстия.
11. Задача. 28 лет направлена из женской консультации на обследование в кардиологическое отделение. Жалоб не предъявляет. При обследовании верхушечный толчок смещён влево, разлитой, резистентный. Перкуторно границы сердца смещены вверх и влево. При аускультации - I тон на верхушке ослаблен, здесь же выслушивается систолический шум, занимающий всю систолу, убывающий, проводится в левую подмышечную область. Ответить на вопрос: о каком пороке сердца можно думать?
12. Задача. 29 лет, страдает ревматизмом 15 лет. При осмотре кожные покровы цианотичны, набухание шейных вен. Верхушечный толчок ослаблен, пальпируется толчок правого желудочка. Границы сердца смещены вправо, I тон на верхушке ослаблен, у основания мечевидного отростка выслушивается систолический шум, печень увеличена. Ответить на вопрос: О каком пороке можно подумать?
Рекомендуемая литература
, Пропедевтика внутренних болезней, 2002, С. 174–183.2. Мухин внутренних болезней: учебник. – 2-е изд., доп. и перераб. - М.: «ГЭОТАР - Медиа», 2007. С. 134-140.
3. Пропедевтика и частная патология внутренних болезней: учебное пособие для курсантов и студентов.-2-е изд., переработанное доп. /Л. Л Бобров, , ; под ред. , . – СПб.: СпецЛит, 2010. С. 155-171.
4. Энциклопедия клинического обследования больного. Пер. с англ. - М.: ГОЭТАР Медицина, 2001. - С. 247-251.
5. Основные клинические синдромы в курсе пропедевтики внутренних болезней /Под редакцией проф. Меньшиковой И. Г. – Благовещенск, 2010. С. 10-22.
6. , Мазурин детских болезней. — СПб, 2009.–С. 418-423.
Занятие 10
Тема занятия
Электрокардиография. Принципы электрокардиографического исследования. Методика регистрации ЭКГ. Методика расшифровки нормальной ЭКГ.
Мотивационная характеристика темы
Электрокардиография является распространенным и доступным инструментальным методом исследования сердечно-сосудистой системы, имеющим важное значение для диагностики заболеваний сердца.
Цель занятия
Овладеть техникой регистрации, методикой расшифровки и векторного анализа электрокардиограмм.
Студент должен знать:
1. Функции сердца.
2. Строение и функции проводящей системы сердца.
3. Электрофизиологические основы ЭКГ.
4. Технику записи ЭКГ, устройство и принципы работы электрокардиографа.
5. Электрокардиографические отведения. Шестиосевую систему Бейли.
6. Элементы нормальной ЭКГ, амплитуду и продолжительность зубцов, интервалов в норме.
7. Схему описания электрокардиограмм.
Студент должен уметь:
1. Записать ЭКГ в 12 общепринятых отведениях.
2. Проверить правильность техники регистрации ЭКГ.
3. Проанализировать сердечный ритм. Определить источник ритма, частоту сердечных сокращений.
4. Оценить функцию проводимости.
5. Определить положение электрической оси сердца.
6. Провести анализ желудочкового комплекса.
7. Провести векторный анализ ЭКГ, оформить электрокардиографическое заключение.
Контроль исходного уровня знаний
1. Какие ионы вносят вклад в создание потенциала покоя клеточных мембран:
а) ионы Na и Cl; б) ионы К и Cl; в) ионы Ca, K, Cl; г) ионы K, Na, Ca.
2. Зубец Р в норме имеет продолжительность не более:
а) 0,1 с; б) 0,12 с; в) 0,25 с; г) 0,08 с.
3. Водителем ритма в норме является:
а) синусовый узел; б) атриовентрикулярное соединение; в) ножки пучка Гиса; г) волокна Пуркинье.
4. Стандартное отведение I измеряет разность потенциалов между:
а) правой рукой и левой ногой; б) правой рукой и правой ногой; в) правой рукой и левой рукой; г) левой рукой и левой ногой.
5. Во II стандартном отведении положительный электрод находится на:
а) правой руке; б) левой ноге; в) левой руке; г) правой ноге.
6. В отведении V2 активный электрод располагается в:
а) IV межреберье слева от грудины; б) IV межреберье справа от грудины;
в) V межреберье по среднеключичной линии; г) III межреберье слева от грудины.
7. Интервал PQ отражает время проведения возбуждения по:
а) предсердиям; б) желудочкам; в) атриовентрикулярному соединению;
г) предсердиям и атриовентрикулярному соединению до миокарда желудочков.
8. Ширина комплекса QRS в норме составляет:
а) 0,06 - 0,1 с; б) 0,03 - 0,06 с; в) 0,06 – 0,15 с; г) 0,12 – 0,25 с.
9. Интервал PQ измеряется:
а) от конца зубца Р до начала зубца Q; б) от начала зубца Р до начала зубца Q;
в) от конца зубца Р до конца зубца Q; г) от начала зубца Р до конца зубца Q.
10. Положение электрической оси сердца определяется в:
а) стандартных отведениях; б) усиленных однополюсных отведениях от конечностей; в) отведениях V1, V6; г) отведениях V2, V5.
Ориентировочная основа действия
Электрокардиография – это метод графической регистрации электрических явлений, возникающих в сердечной мышце при ее возбуждении.
Электрические потенциалы, образующиеся при работе сердца, можно зарегистрировать с помощью электрокардиографа. При электрокардиографическом исследовании электроды накладываются на определенные участки тела человека и соединяются проводами с электрокардиографом. Соединение двух точек тела человека, имеющих разные потенциалы, называется отведением.
Регистрация ЭКГ осуществляется в 12 общепринятых отведениях.
W. Einthoven предложил для записи 3 стандартных отведения, с помощью которых регистрируется разность потенциалов между двумя точками, располагающимися во фронтальной плоскости. Стандартные отведения обозначаются цифрами I, II, III. Стандартное отведение I измеряет разность потенциалов между правой рукой и левой рукой (активный электрод располагается на левой руке); стандартное отведение II – между правой рукой и левой ногой (активный электрод – на левой ноге); стандартное отведение III – между левой рукой и левой ногой (активный электрод на левой ноге).
Усиленные отведения от конечностей были предложены E. Goldberger (1942). Это однополюсные отведения, имеющие индифферентный электрод, потенциал которого близок к нулю, и активный (дифферентный) электрод. В электрокардиографии применяются три усиленных отведения от конечностей, для обозначения которых используются латинские буквы – AVR, AVL, AVF.
AVR – усиленное отведение от правой руки, активный электрод которого присоединяется к правой руке, а левую руку и левую ногу через сопротивление соединяют вместе, образуя индифферентный электрод.
AVL – усиленное отведение от левой руки. Активный электрод этого отведения накладывают на левую руку. Для получения индифферентного электрода через сопротивление соединяют вместе правую руку и левую ногу.
AVF - усиленное отведение от левой ноги. Активный электрод присоединяется к левой ноге. Индифферентный электрод получают, соединяя вместе через сопротивление проводами правую руку и левую руку.
Усиленные отведения от конечностей регистрируют распространение ЭДС сердца во фронтальной плоскости.
При сочетании трехосевой системы стандартных отведений с осями усиленных отведений от конечностей получают шестиосевую систему отведений, предложенную Бейли. Эта система отведений отражает пространственное расположение 6 отведений от конечностей во фронтальной плоскости и регистрирует изменения ЭДС сердца, происходящие в этой плоскости. Для получения шестиосевой системы отведений Бейли проводят сначала через центр сердца линии, параллельные трем стандартным отведениям, затем наносят на центр сердца оси усиленных отведений от конечностей.
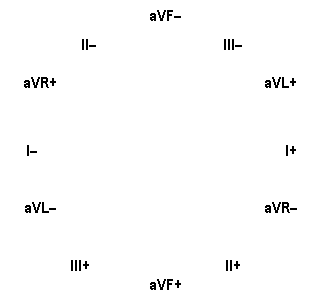
Грудные отведения были предложены E. Wilson (1946) и обозначаются буквой V. Они являются однополюсными. В качестве индифферентного электрода используется объединенный электрод Вильсона, образующийся при соединении проводами через сопротивление правой и левой руки, левой ноги, потенциал которого близок к нулю. Используют шесть грудных отведений, активный электрод помещают: V1 – IV межреберье справа от грудины; V2 – IV межреберье слева от грудины; V3 – на середине расстояния между V2 и V4; V4 – V межреберье по среднеключичной линии; V5 – V межреберье по передней подмышечной линии; V6 – V межреберье по средней подмышечной линии.
Оси грудных отведений расположены в горизонтальной плоскости.
Любая ЭКГ состоит из нескольких зубцов, сегментов, интервалов, отражающих сложный процесс распространения волны возбуждения по сердцу. Форма ЭКГ будет существенно зависеть от отведения, в котором она зарегистрирована, так как величина и направление зубцов определяется проекцией суммарного вектора ЭДС сердца на ось данного отведения.
Нормальная ЭКГ
Зубец Р
Зубец Р образуется в результате возбуждения обоих предсердий. В норме продолжительность зубца Р не более 0,1 с, амплитуда – до 2,5 мм. Первые 0,02 с отражают возбуждение только правого предсердия, последние 0,02 с – только левого.
У здорового человека в отведениях I, II, AVF, V2-V6 зубец Р всегда положительный, а в отведениях III, AVL, V1 он может быть положительным, двухфазным или отрицательным. В отведении AVR зубец Р всегда отрицательный.
Интервал PQ(R)
Интервал PQ(R) измеряется от начала зубца Р до начала желудочкового комплекса (зубца Q или R). Он отражает время распространения импульса по предсердиям, атриовентрикулярному соединению, пучку Гиса и его разветвлениям. Длительность интервала PQ(R) колеблется от 0,12 с до 0,20 с и у здорового человека зависит от частоты сердечных сокращений.
Желудочковый комплекс QRST
Комплекс QRST отражает сложный процесс распространения (комплекс QRS) и угасания (сегмент ST и зубец Т) возбуждения по миокарду желудочков.
Зубец Q
В большинстве электрокардиографических отведений зубец Q обусловлен начальным вектором деполяризации межжелудочковой перегородки (вектор деполяризации желудочков – 0,02 с). Во фронтальной плоскости вектор ориентирован слева направо и несколько вверх и проецируется на отрицательную часть оси отведений I, II, III, AVL, AVF. В отведении AVR вектор проецируется на положительную часть оси (r AVR).
В горизонтальной плоскости вектор ориентирован слева направо и вперед и проецируется в отведениях V1- V2 на положительную часть оси (rV1, rV2), а в отведениях V4-V6 – на отрицательную (qV4-V6).
Амплитуда зубца Q в норме во всех отведениях, кроме AVR, не превышает ¼ высоты зубца R, продолжительность – 0,03 с.
Зубец R
Зубец R отражает процесс дальнейшего возбуждения миокарда желудочков (вектор деполяризации желудочков 0,04 с). Вектор R ориентирован влево и вниз, т. е. в сторону более мощного левого желудочка.
Во фронтальной плоскости вектор R проецируется на положительную часть оси отведений I, II, III, AVL, AVF, на отрицательную – в отведении AVR, где он обозначается как зубец S, Q или QS.
В грудных отведениях зубец R должен нарастать по амплитуде от V1 до V4, а в отведениях V5-V6 – уменьшаться. Высота зубца R в отведениях от конечностей не превышает обычно 20 мм, а в грудных отведениях – 25 мм.
Зубец S
Зубец S отражает процесс распространения волны возбуждения в базальных отделах межжелудочковой перегородки (вектор деполяризации 0,06 с). Направление вектора во фронтальной и горизонтальной плоскостях подвержено значительным колебаниям, в связи с чем амплитуда зубца S колеблется в разных отведениях, не превышая 20 мм.
При нормальном положении сердца вектор S ориентирован вверх, вправо и назад, поэтому зубец S отрицательный в отведениях I, II, III, AVL, AVF, V1-V6, поскольку проецируется на отрицательную часть оси этих отведений. При этом в отведениях V1-V2 зубец S имеет максимальную амплитуду. В отведении V3 обычно регистрируется равенство зубцов R и S («переходная зона»). В отведениях V5-V6 глубина зубца S минимальная.
Сегмент ST
Сегмент ST – это отрезок от конца комплекса QRS до начала зубца Т, что соответствует периоду полного охвата возбуждением обоих желудочков. Сегмент ST в норме расположен на изолинии. В грудных отведениях (V1-V3) у здорового человека может наблюдаться смещение ST вверх не более 2 мм, в отведениях V4-V6 – вниз не более 0,5 мм.
Зубец Т
Зубец Т отражает процесс быстрой конечной реполяризации миокарда желудочков. В норме вектор желудочковой реполяризации имеет почти такое же направление, что и вектор R. Таким образом, зубец Т всегда положительный в отведениях I, II, AVF, V2-V6. В отведениях III, AVL, V1 зубец Т может быть положительным, двухфазным или отрицательным. В отведении AVR зубец Т в норме всегда отрицательный.
Продолжительность зубца Т колеблется от 0,15 с до 0,25 с, амплитуда от 1/8 до 2/3 высоты зубца R.
Контроль результатов усвоения
1. При нормальном расположении электрической оси сердца:
а) RI> RII> RIII; б) RII > RI > RIII; в) RIII >RII >RI; г) RIII >RI >RII.
2. При вертикальном положении электрической оси сердца угол α составляет:
а) от 0° до +40°; б) от +40° до +70°; в) от +70° до +90°; г) от +90° до +120°.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 |




