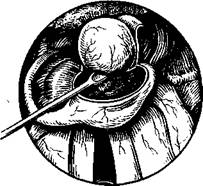
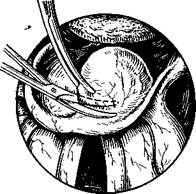
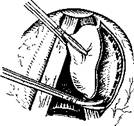
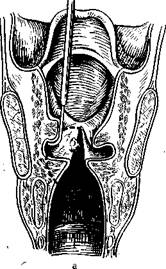
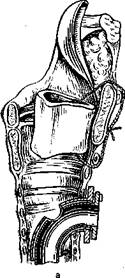
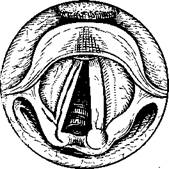
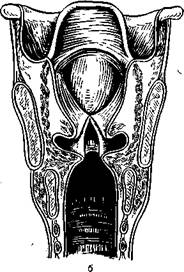
Разрезы по верхней и нижней поверхности голосовой складки производят лишь на глубину слизистой оболочки. Избежать травмы голосовой связки (часть эластического конуса) и голосовой мышцы легче, если захватить край полипа зажимом, оттянуть медиально и кверху, а затем осторожно отсечь (рис. 294). Травму слизистой обо-лочкр! передней комиссуры и противоположной голосовой складки нужно считать осложнением операции, которое в последующем может привести к рубцовому сращению передних отделов голосовых складок.
При двусторонних полипах вмешательство выполняют в два приема. Сроки удаления полипа другой голосовой складки определяют индивидуально в зависимости от заживления послеоперационной раны.
Удаление гиперпластических узелков
Гиперпластические узелки могут быть различными по размерам, локализации и внешнему виду. В литературе до настоящего времени можно встретить различные названия этих образований: фиброма, полип на ножке, полип, ангиофиброма и др. Двусторонние гиперпластические узелки с локализацией на границе передней и средней третей голосовой складки принято называть узелками крикунов или
.певческими узелками. Наиболее распространенный и эффективный метод лечения — хирургический.
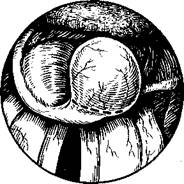
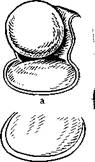
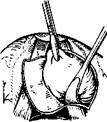
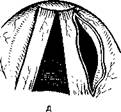
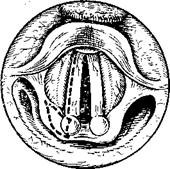
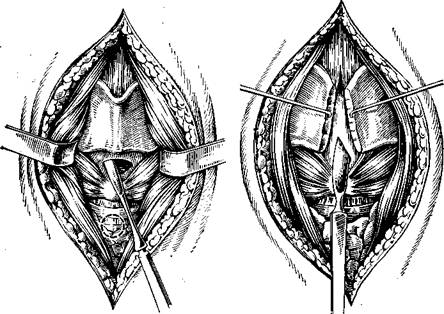
Гиперпластические узелки удаляют с помощью гортанного выкусывателя. Под микроскопом границы узелка хорошо видны. Узелок захватывают таким образом, чтобы он был хорошо виден в просвете наконечника выкусывателя. Размер наконечника выкусывателя под-•бирают соответственно величине узелка (рис. 295). После удаления узелка на крае голосовой складки остается ниша, глубина которой не превышает толщины эпителиального слоя слизистой оболочки (рис. 296). После заживления в результате эпителизацжи край голосовой складки выравнивается. При двусторонних узелках вначале удаляют больший, узелок на противоположной голосовой складке люжет рассосаться.
Операции при контактной гранулеме
Вопрос о лечении больных с контактной гранулемой остается спор-еым. Одни авторы предпочитают консервативное лечение, другие — хирургическое. По-видимому, в решении этого вопроса не должно 'быть крайностей. Операция показана при отсутствии эффекта от консервативного лечения, а также при наличии гранулемы, мешающей смыканию голосовых складок.
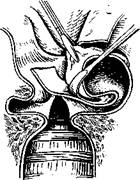
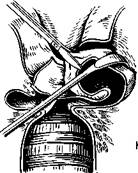
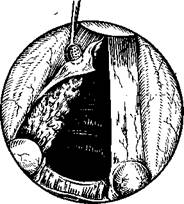
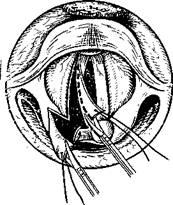
Вмешательство производят при прямой ларингоскопии под внутривенным наркозом с инжекционной ИВЛ. Ножом разрезают слизистую оболочку вокруг гранулемы. Отслоив слизистую оболочку вместе с частью гранулемы у наружного ее края, захватывают удаляемые ткани зажимом (рис. 297), приподнимают и осторожно отслаивают от голосового отростка черпаловидного хряща. Чтобы как можно меньше травмировать ткани при удалении контактной гранулемы, избегают применения щипцов, ножниц и выкусывателя. Пользуются преимущественно ножом. Послеоперационный период у больных с гранулемой несколько удлинен, как и после удаления полипов голосовых складок. Гранулемы могут рецидивировать.
Удаление интубационной гранулемы
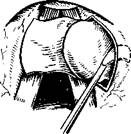
Интубационные гранулемы встречаются сравнительно редко. Развиваются они в области голосовых отростков черпаловидных хрящей после травмы слизистой оболочки интубационной трубкой во время проведения интубационного наркоза. Гранулема может быть двусторонней. Удаляют интубационные гранулемы аналогично контактным. Иногда интубапионная гранулема спускается далеко в нижний отдел гортани и удалить ее полностью непросто. Как и при контактной гранулеме, если процесс двусторонний, то сначала удаляют большую гранулему, а спустя 3—4 нед — меньшую. Эти гранулемы тоже могут рецидивировать. 17*
260
Глава V
Операции при заболеваниях верхних дыхательных и пищепроводных путей
161
|
|
|
|
298. Линия разреза слизистой оболочки при удалении кисты язычной поверх--
ности надгортанника.
299. Разрез слизистой оболочки до капсулы кисты.
300. Отслоение кисты от подлежащих тканей.
301. Отделение кисты от покрывающей ее слизистой оболочки (а) и пластика
раневой поверхности (б).
Операции при папилломе
Папиллома — одна из наиболее часто встречающихся доброкачественных опухолей гортани. В гортаноглотке как первичная опухоль встречается редко. Хирургический метод лечения наиболее распространенный и общепринятый.
Единичные папилломы удаляют так же, как и другие доброкачественные опухоли и гиперпластические узелки, т. е. их скусывают гортанным выкусывателем. При папилломатозе сначала удаляют наиболее выступающую часть опухоли. Расширяют просвет гортани, но полностью удалить новообразование за один прием, как правило, не удается: мешает кровотечение. Во время контрольного осмотра через 5—6 дней после вмешательства под микроскопом можно выявить остатки новообразования. Поверхностно расположенные остатки удаляют острым путем, плоские же с локализацией на надгортаннике, черпалонадгортанных складках и в подкомиссуральной области, а также остатки папиллом в области комиссуры подвергают криогенному воздействию. Острое удаление остатков папиллом из комиссуры таит в себе опасность повреждения слизистой оболочки и возникновения синехий. Опасность образования рубцов после криовоздействия значительно меньше.
Папилломатоз может стать причиной обструкции гортани, при устранении которой требуются быстрые и слаженные действия хирурга и анестезиолога. Гипервентиляцию легких с помощью маски до введения клинка ларингоскопа в гортань анестезиолог провести не может, поэтому сразу после введения миорелаксантов и выключения спонтанного дыхания стараются провести прямую ларингоскопию и каким-либо инструментом расширить голосовую щель, раздвинув па-
шглломатозные разрастания. В это время анестезиолог производит несколько вдуваний воздушно-кислородной смеси. Только после этого хирург быстро удаляет наиболее выступающие в просвет гортани папилломы и расширяет голосовую щель. Условия для инжекционной вентиляции легких улучшаются, и операцию продолжают в более спокойной обстановке.
Операции при кистах гортани
Некоторыми особенностями отличается эндоларингеальное удаление кист гортани. Тактика хирурга зависит от величины, локализации и характера кисты. Мелкие кисты, локализующиеся на свободном крае голосовой или вестибулярной складки, удалить нетрудно. Их легко скусить с помощью гортанного выкусывателя. Такого удаления бывает достаточно. Несколько труднее удалить ретенционные кисты надгортанника. Мелкие кисты, расположенные на язычной поверхности надгортанника и валлекул, если они не вызывают неприятных ощущений, не удаляют. Кисты, достигающие 1 см в диаметре, как правило, вызывают ощущение инородного тела, парастезии, попер* хивание при приеме жидкой пищи. Такие кисты нужно удалять. Их можно удалить при непрямой микроларингоскопии под местным обезболиванием. Такое удаление связано с некоторыми неудобствами как для больного, так и для хирурга.
Значительно легче провести операцию под внутривенным наркозом с интубационной искусственной вентиляцией легких. Интубацию осуществляет анестезиолог, а хирург вводит клинок ларингоскопа независимо от направления инжекционной иглы (безынтубационный метод ИВЛ), захватывает кисту зажимом и оттягивает в сторону та-
262
Глава V
Операции при заболеваниях верхних дыхательных и пищепроводных путей 863
|
|
|
|
|
|
302. Иссечение выступающей части кисты с помощью ножниц.
ким образом, чтобы увидеть границу кисты со здоровой слизистой оболочкой. Вдоль этой границы производят разрез слизистой оболочки до капсулы кисты (рис. 298, 299). Отсосом-распатором капсулу отслаивают от подлежащих тканей (рис. 300), а затем и от покрывающей ее слизистой оболочки. Лоскут укладывают на раневую поверхность и фиксируют (рис. 301). Если отделить кисту от покрывающей ее слизистой оболочки не удается, то кисту удаляют вместе со слизистой оболочкой. При «свернутом» надгортаннике, глубоких валлекулах и увеличенной язычной миндалине отслоить и выделить кисту не удается. В таких случаях допустимо иссечение выступающей части кисты с помощью ножниц (рис. 302).
Значительно труднее удалить эндоларингеально воздушную кисту гортани. Трудности связаны с тем, что стенка ларинго-целе довольно толстая. Она состоит из слизистой оболочки и других
|
|
303. Линия разреза при удалении воздушной кисты гортани.
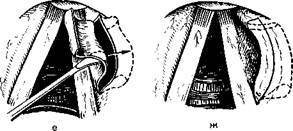
304. Подслизистое удаление воздушной кисты вестибулярной складки, а—ж — этапы операции.
264
Глава V
Операции при заболеваниях верхних дыхательных и пищепроводных путей
265
|
|
|
|

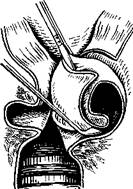

305. Удаление воздушной кисты вместе со слизистой оболочкой вестибулярной складки. а — е — этапы операции.
|
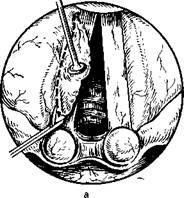
306.
Иссечение выпавшей слизистой оболочки гортанного желудочка. а1— вид сверху; б — схема операции.
голосовой |
307. Деэпителизация складки.
элементов, входящих в состав вестибулярной складки (соединительная ткань, эластическая мембрана, волокна мышцы Симановского), а изнутри полость кисты выстлана слизистой оболочкой гортанного желудочка. Слои тканей, образующих оболочку воздушной кисты, часто не удается расслоить с помощью инструментов из набора О. Kleinsasser. Для этой операции необходимы особые инструменты (см. рис. 288, 289).
Разрез слизистой оболочки начинают на верхней поверхности вестибулярной складки у края кисты (рис. 303). Затем стараются по мере возможности выделить капсулу ларингоцеле, отделив ее от слизистой оболочки, вестибулярной складки. Если это удается, то постепенно выделяют кисту с латеральной стороны до дна гортанного желудочка. Таким образом отслаивают и внутреннюю, обращенную в просвет гортани поверхность и тоже до дна гортанного желудочка (рис. 304). Полностью выделить кисту, сохранив слизистую оболочку
266
Глава V
Операции при заболеваниях верхних дыхательных и пищепроводных путей 267
|
|
|
308. Эндоларингеальная хордэктомия. а — вид на фронтальном разрезе; б вид при ларингоскопии. |

310.
Положение иглы и направление укола при введении тефлоновой пасты.
а — вид на фронтальном разрезе; б — вид при ларингоскопии,
|
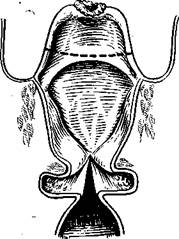
309. Эндоларингеальная резекция свободной части надгортанника. а — вид на фронтальном разрезе; б — на саггитальном.
вестибулярной складки, не всегда удается. В таких случаях кисту отслаивают лишь с латеральной стороны и отсекают вместе со слизистой оболочкой вестибулярной складки (рис. 305), Особую осторожность нужно соблюдать при отсечении кисты у дна гортанного желудочка, чтобы не извлечь слизистую оболочку его нижней стенки (верхней поверхности голосовой складки). Такое осложнение операции может привести к рубцовой деформации голосовой складки, а следовательно, к стойкому нарушению голосовой функции. Если удается сблизить края раны, то на слизистую оболочку можно наложить швы. Операцию выполняют без предварительной трахеотомии.
Операции при выпадении слизистой оболочки гортанного желудочка
Выпадение слизистой оболочки гортанного желудочка нередко возникает вследствие какого-то другого патологического процесса (опухоль, туберкулез, воспаление и др.), поэтому после установления причины выпадения главное внимание уделяют лечению основного заболевания. Консервативное лечение, направленное на ликвидацию воспаления, может оказаться эффективным при преобладании отека слизистой оболочки и незначительном ее выпадении. Истинное выпадение слизистой оболочки гортанных желудочков плохо поддается консервативному лечению. Необходимо хирургическое вмешательство —
268
Глава V
Операции при заболеваниях верхних дыхательных и пищепроводных путей 269
|
|
|
|
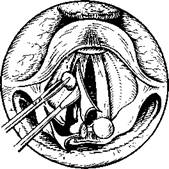
311.
Подслизистая хордэктомия с одновременной резекцией черпало-видного хряща.
а — д — этапы операции.
312.
Вид расширителя просвета гортани,
введенного после подслизистой хорд-
эктомии и одновременной резекции
черпаловидного хряща.
а — на сагиттальном разрезе; б — при
ларингоскопии.
иссечение выпавшей в просвет гортани слизистой оболочки. Иссекать необходимо лишь выпавшую часть, не травмируя слизистую оболочку верхней поверхности голосовой складки (рис. 306).
Хирургическое лечение дискератозов и диффузных гиперплазии
Особый вид патологии гортани представляют дискератозы. Большинство из них относятся к предраковым состояниям (лейкоплакия, пахидермия и др.). При дискератозах отдают предпочтение хирургическому лечению. Своевременное удаление очага дискератоза многие рассматривают как профилактику возможной малигнизации. Аналогичным образом поступают и при очаговых гиперкератозах.
Диффузная гиперплазия является показанием к деэпите-лизации (рис. 307). В последнее время отдают предпочтение криогенному воздействию, за исключением тех случаев, когда имеется подозрение на малигнизацию. В этих случаях подозрительные участки широко иссекают, а удаленные ткани подвергают гистологическому исследованию.
Эндоларингеальная хордэктомия
Эндоларингеальная хордэктомия показана при интраэпителиальном раке голосовой складки, а также при инвазивной форме опухолевого роста I стадии. К эндоларингеальному вмешательству при раковом
270 |
Глава V
поражении гортани нужно относиться с большой осторожностью. Расширение показаний к этой операции может дискредитировать ее и принести вред больному. Эндоларингеальное вмешательство в виде резекции свободной части надгортанника допустимо при ограниченной опухоли (рак I стадии) свободного края надгортанника.
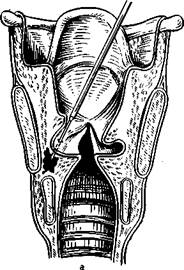
Этапы эндоларингеальнои хордэктомии показаны на рис. 308, а эн-доларингеалъной резекции надгортанника — на рис. 309. Хордэкто-мию выполняют при прямой микроларингоскопии с увеличением Х5 под наркозом. Суть операции — в удалении голосовой складки от ко-миссуры до голосового отростка черпаловидного хряща. Определив нижнюю границу новообразования, разрез начинают от комиссуры и ведут по направлению к черпаловидному хрящу по нижней поверхности голосовой складки, отступя от предполагаемой границы опухоли минимум на 0,5 см. Аналогичным образом проводят разрез вышеголосовой складки по дну гортанного желудочка. Передние концы этих разрезов соединяют дополнительным разрезом вдоль комиссуры. Разрез этот нужно проводить осторожно, чтобы не скальпировать, слизистую оболочку здоровой голосовой складки. Все упомянутые разрезы выполняют гортанным скальпелем. Отсосом-распатором отслаивают переднюю треть голосовой складки, захватывают ее зажимом и постепенно распатором и ножницами отделяют до голосового отростка черпаловидного хряща. Выделенный блок тканей, состоящий из дупликатуры слизистой оболочки, голосовой мышцы и голосовой: связки (часть эластического конуса), у голосового отростка черпаловидного хряща отсекают.
При повышенной кровоточивости послеоперационной раны применяют с гемостатической целью криоаппликации. После отсасывания крови воздействуют на кровоточащие места сверхнизкой температурой (—196 °С), экспозиция 20—30 с.
Восстановление голосовой функции
при одностороннем некомпенсированном
параличе гортани
Идея лечения больных с односторонним параличом гортани с помощью введения в основание голосовой складки жидкого парафина принадлежит Brunings. Значительно позже Arnold для этой цели применил измельченный хрящ, а затем — тефлоновую пасту.
Показаниями к введению тефлоновой пасты могут быть: односторонние некомпенсированные параличи гортани, деформации и нарушение подвижности голосовой складки после операций по поводу опухолевого или других патологических процессов данной локализации.
Больного подготавливают к введению тефлоновой пасты, как и к другим эндоларингеальным хирургическим вмешательствам. Опера-
Лперации при заболеваниях верхних дыхательных и пищепроводных путей 271
цию производят под местным обезболиванием с премедикацией. Считают, что контакт с больным в ходе операции необходим для наблюдения за функциональным состоянием голосовой складки и коррекцией дефекта смыкания по мере введения пасты. Возможности такого контроля при проведении операции под наркозом нет. Однако у тех больных, которым не удается ввести пасту под местным обезболиванием, можно провести вмешательство под наркозом.
Непосредственно перед операцией вскрывают тюбик пасты и выдавливают в резервуар стерильного шприца. Движением поршня уплотняют ее до появления столбика пасты на конце иглы. Иглу вводят в просвет клинка ларингоскопа и продвигают до соприкосновения кончика ее с верхней поверхностью голосовой складки. Иглой отодвигают вестибулярную складку максимально в сторону и у латерального края голосовой складки вводят ее на глубину в несколько миллиметров (рис. 310). Инъекцию производят в положении больного лежа под контролем микроскопа. При отсутствии рубцовых деформаций паста распределяется вдоль основания складки равномерно и тень ее при диафаноскопии имеет веретенообразную форму.
При выполнении данной операции нужно придерживаться следующего принципа: лучше ввести пасты меньше, чем надо, а потом произвести повторную инъекцию, чем передозировать и вызвать деформацию складки. Место укола иглы для инъекции пасты выбирают в зависимости от формы дефекта смыкания складок при фонации. От формы и величины дефекта смыкания зависит и количество вводимой пасты. В среднем оно составляет 0,5—0,6 мл. Максимальное ее количество не превышает 1 мл.
Голос может улучшиться сразу после введения тефлоновой пасты яли же после прекращения реакции раздражения тканей. Явлелия раздражения тканей появляются почти у всех больных уже на 2-й день после операции. Голосовая складка выглядит утолщенной, отечной, гиперемированной. Больные жалуются на боль в глотке при глотании. Отек может распространиться на область черпаловидныг хрящей и вызвать стеноз гортани.
Эндоларингеальные вмешательства при двустороннем параличе гортани
Эндоларингеальные операции при двустороннем параличе гортани с развитием эндоларингеальнои микрохирургии получили широкое распространение. Этот доступ менее травматичен, а по эффективности не уступает многим операциям, выполненным с применением наружного подхода.
Подслизистая резекция голосовой складки оказалась малоэффективной. Несколько больше эффект от аритеноидэктомии, но и после этой операции далеко не всегда получают желаемые результаты. Кроме того, в послеоперационном периоде наблюдаются явления дис-
272
Глава V
Операции при заболеваниях верхних дыхательных и пищепроводных путей 27$
|


313. Иссечение врожденной или приобретенной мембраны.
а — вид мембраны при ларингоскопии; б — вид на фронтальном срезе; в 'ния разреза.
фагии, которые нередко носят довольно стойкий характер. В связи с этим. в последнее время стали прибегать к комбинации этих двух вмешательств, причем черпаловидный хрящ удаляют неполностью (В. С. Погосов, В. Ф. Антонив), ограничиваясь иссечением голосового отростка черпаловидного хряща и части его тела.
Операцию начинают с трахеотомии, которую можно выполнить под местным обезболиванием. Последующие этапы вмешательства производят под интубационным наркозом. Интубационную трубку вводят через трахеостому.
При прямой ларингоскопии под контролем операционного микроскопа с увеличением Х5 инфильтруют голосовую складку и область черпаловидного хряща 1% раствором новокаина. В этой области новокаин стараются ввести под надхрящницу черпаловидного хряща, чтобы отслоить ее и тем самым облегчить выделение хряща.
Разрез слизистой оболочки начинают на верхней поверхности голосовой складки, несколько отступя от передней комиссуры, и ведут его вдоль основания этой складки спереди назад до черпаловидного хряща. Отсосом-распатором отслаивают слизистую оболочку и выделяют голосовую мышцу вместе с голосовой связкой (часть эластического конуса) от комиссуры до голосового отростка черпаловидного хряща. После выделения мышцы с латеральной и медиальной сторон ее отсекают от комиссуры и постепенно отслаивают от сли-
|
314.
Введение в просвет гортани теф-лоновой или селаксановой трубочки для предупреждения сращения голосовых складок после иссечения рубцов или врожденной мембраны по Мессерклингеру (этапы операции).
зистой оболочки, прилегающей к ней снизу. Этот этап операции довольно сложный: трудно выделить атрофированную голосовую мышцу и голосовую связку, не травмировав слизистую оболочку.
Лишь после выделения голосовой мышцы и голосовой связки от комиссуры до голосового отростка черпаловидного хряща приступают
18 Атлас оперативной оториноларингологии
274
Глава V
.ко второму этапу операции — аритеноидэктомии. Такая последовательность объясняется тем, что удаление черпаловидного хряща свя-.зано с повышенной кровоточивостью.
Выделить черпаловидный хрящ поднадхрящнично тоже нелегко: трудно отделить окостеневшие участки от надхрящницы. Оставление мышечного отростка и части тела хряща не влияет на степень расширения голосовой щели, а явления дисфагии у этих больных в послеоперационном периоде менее выражены и быстрее проходят.
Разрез слизистой оболочки из голосовой складки продолжают на черпаловидный хрящ и ведут до его верхушки, а затем проводят по черпалонадгортанной складке. Через этот разрез резецируют черпа-.ловидный хрящ и удаляют вместе с прикрепляющимися к голосовому отростку, ранее выделенными голосовой мышцей и связкой.
После гемостаза с помощью электрокаутера или криогенного воздействия иссекают избыток слизистой оболочки из нижнего лоскута вдоль голосовой складки и в области черпаловидного хряща, а затем накладывают швы. Этапы операции представлены на рис. 311.
Заканчивают вмешательство вставлением селаксанового расширителя просвета гортани, который фиксируют, как показано на рис. 312. Деканюляцию и извлечение расширителя просвета гортани производят через 3—4 нед после операции. Расширитель извлекают ва 2—3 дня раньше.
Удаление врожденной мембраны
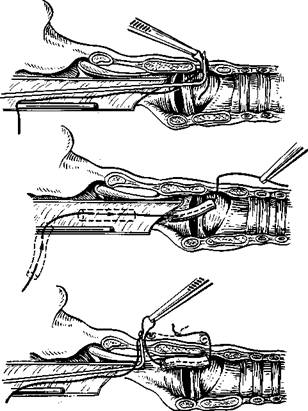
Врожденная мембрана гортани встречается редко. Чаще голосовая щель суживается из-за приобретенных в результате травмы и операций рубцовых сращений.
Эндоларингеальное иссечение врожденной мембраны и вторичных Рубцовых сращений не представляет особого труда. Труднее предупредить повторное рубцевание. В этом отношении выгодно отличается от других видов операций методика, предложенная Messerklinger. После полного иссечения мембраны или рубца (рис. 313) эндола-рингеально в просвет гортани вводят тефлоновую или селаксановую трубочку диаметром 0,5 см, длиной 2—2,5 см и фиксируют ее с помощью шелковой нити, как показано на рис. 314. Трубочка находится в гортани 3—4 нед. Наличие такой трубочки мешает повторному рубцеванию и сращению голосовых складок. Однако иногда вследствие процесса рубцевания эластическая трубочка сдвигается кзади. Передняя комиссура приобретает дугообразную форму. Это отрицательно сказывается на голосовой функции.
6
ГЛАВА
Операции при опухолях ЛОР-органов
ОПЕРАЦИИ ПО ПОВОДУ РАКА ГОРТАНИ '
В настоящее время при хирургическом лечении, больных раком гортани применяют три основных вида операций: 1) полное удаление; 2) резекции; 3) реконструктивные вмешательства. История хирургического лечения началась с резекций гортани. Затем от них отошли и независимо от стадии заболевания производили полное удаление органа. В последние десятилетия картина резко изменилась: снова стали производить резекции. Эти вмешательства, основным преимуществом которых является сохранение функции гортани при равной с полным удалением выживаемости больных, находят все больше и больше сторонников, а ларингэктомии производят все реже. Этот процесс, по-видимому, будет продолжаться, и ларингэктомия в хирургическом лечении больных будет занимать незначительное место, Соотношение резекций и ларингэктомии в основном зависит от состояния ранней диагностики заболевания и до некоторой степени от квалификации хирургов-отоларингологов.
В последние годы в некоторых клиниках разных стран развивается еще одно хирургическое направление — реконструктивные операции на гортани. По своим целям и методике выполнения эти вмешательства ближе к резекциям, хотя по объему вмешательства мало отличаются от ларингэктомии.
Хордэктомия
Хордэктомия — удаление голосовой складки, одна из самых эффективных и небольших по объему операций. Показанием к ней явля-
1 В данной главе подробно описаны операции при злокачественных опухолях. Доброкачественные новообразования чаще удаляют эндоларингеально (см. раздел «Микрохирургия гортани»). Операции при доброкачественных опухолях, требующих экстраларингеального доступа, отличаются в основном путями подхода к новообразованию. В качестве путей подхода используют тиреотомию, ларингофиссуру, редко — тиреотомию в комбинации с фаринготомией. Все эти подходы применяют и при операциях по поводу злокачественных опухолей.
18»
275
276
Глава VI
"Операции при опухолях ЛОР-органов
277
|
316. Тиреотомия. |
ется опухолевое поражение одной голосовой складки без перехода процесса на комиссуру и голосовой отросток черпаловидного хряща, без иммобилизации складки.
Хордэктомия может быть выполнена под местным обезболиванием или под наркозом. Некоторые хирурги производят вмешательство без предварительной трахеотомии. На наш взгляд, операцию лучше выполнить с предварительной трахеотомией. Она обеспечивает спокойное дыхание в течение 2—3 дней после операции и не утяжеляет послеоперационный период.
Делают срединный разрез кожи и подкожной клетчатки, который ведут вниз от верхнего края щитовидного хряща до дуги перстневидного или до яремной вырезки грудины, если с помощью одного разреза собираются произвести и трахеотомию. Трахеотомию можно выполнить, применив поперечный разрез, и тогда срединный разрез достаточно довести только до дужки перстневидного хряща. И в том, и другом случае вмешательство начинают с трахеотомии.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 |