Ограничиться описанным выше объемом вмешательства удается редко. Больные поступают в клинику чаще тогда, когда опухоль полностью выполняет барабанную полость, интимно сращена со слизистой оболочкой слуховых косточек и барабанной перепонкой. В таких случаях сохранить цепь слуховых косточек и барабанную перепонку, как правило, не удается.
Если опухоль выполняет барабанную полость и нарушает целость барабанной перепонки, то эндауральный доступ неудобный, особенно при сосудистых и гломусных опухолях. В этих случаях необходимо провести заушный разрез с широким обнажением новообразования. Осторожно выполняют часть операции на костных тканях. Сбивают задневерхнюю стенку костной части наружного слухового прохода, а затем — латеральную стенку аттика. Эти этапы считаются подготовительными. Поскольку основной этап — удаление сосудистой опухоли, связан с опасностью возникновения сильного кровотечения в ходе операции, то его выполняют последним и как можно быстрее. После удаления опухоли полость также тампонируют турундами, пропитанными раствором эпсилон-аминокапроновой кислоты. Добившись остановки кровотечения посредством тампонады или с помощью криоапшгикаций передней, нижней или задней стенки послеоперационной полости (переохлаждение медиальной стенки может вызвать раздражение или даже повреждение внутрилабиринтных структур), осматривают рану под микроскопом, проверяют целость костных стенок барабанной полости. Такой объем вмешательства можно считать достаточным при доброкачественных опухолях, не выходящих за пределы барабанной полости и наружного слухового прохода.
Операции при гломусных опухолях уха с поражением основания черепа
Показания к операции устанавливают на основании данных тщательного обследования больного отоларингологом совместно с невропатологом и нейрохирургом. Операцию выполняют под интратрахеаль-вым наркозом. Гломусная опухоль может возникнуть в барабанной полости и распространиться через ее нижнюю стенку на основание черепа или же развиться на основании черепа из гломусных элементов в области луковицы яремной вены. Они вторично могут проникать в барабанную полость через ее нижнюю стенку. За гломусную или сосудистую опухоль могут быть приняты некоторые сосудистые аномалии. Иногда в нижней стенке барабанной полости имеются
Глава VI
|
Операции при опухолях ЛОР-органов |
широкие дегисценции, через которые луковица внутренней яремной вены вдается в гипотимпанум. Реже встречаются аномалии расположения внутренней сонной артерии и ее аневризмы. Эти аномалии от опухолей можно отличить с помощью ангиографии.
Противопоказанием к радикальной операции при гломусной опухоли, занимающей среднее ухо и основание черепа, можно считать ее распространение внутрь (медиальней) от яремного отверстия по направлению к каналу внутренней сонной артерии. Такую распрост-раненную опухоль удалить практически невозможно. Эту операцию нельзя применять и при наличии серьезных нарушений со стороны сердечно-сосудистой системы и других противопоказаний общего характера. В таких случаях рекомендуют частичное иссечение опухоли с последующим криовоздействием и облучением. Это может приостановить рост новообразования па несколько лет.
Доступ к этим опухолям сложный. Отоларингологи используют доступ через наружный слуховой проход и сосцевидный отросток. Выполняют операцию по типу радикальной и таким образом получают доступ к нижним и передним отделам барабанной полости. Иногда приходится обнажать лицевой нерв, чтобы получить широкий доступ к гипотимпануму. При наличии стойкого паралича лицевого нерва, вызванного опухолевым процессом, эта задача упрощается.
После широкого вскрытия клеток сосцевидного отростка и удаления задней стенки наружного слухового прохода обнажают сигмовидный синус по направлению к луковице яремной вены. Чтобы получить доступ к верхней части внутренней яремной вены, сбпва'ют верхушку сосцевидного отростка до шилососцевидного отверстия. Обнажают лицевой нерв. Затем осторожно фрезой или долотом (лучше фрезой) убирают участок кости между лицевым нервом и луковицей яремной вены. Верхнюю треть грудино-ключично-сосцевидной и двубрюшной мышц отводят кзади и таким образом получают доступ к луковице и верхней части внутренней яремной вены. Если новообразование сдавливает внутреннюю яремную вену и тесно сращено с ее стенкой, то, прежде чем приступить к его удалению, тампонируют сигмовидный синус по Уайтингу, а вену ниже опухоли перевязывают и только тогда приступают к основному, заключительному этапу вмешательства — удалению самой опухоли. Осторожно, по быстро выделяют ее из барабанной полости, а затем отделяют от вены. Если это не удается, то иссекают и стенку вены или же резицируют пораженный участок. Особую осторожность необходимо соблюдать при выделении участков опухоли, прорастающих кпереди от луковицы внутренней яремной вены по направлению к внутренней сонной артерии. Нужно помнить, что в непосредственной близости от операционного поля находятся IX, X и XI пары черепных нервов. Топография этих жизненно важных образований (внутренняя сонная артерия, черепные нервы) может быть нарушена самим патологическим процессом. Операция связана с повышенной кровоточивостью, а нередко с интенсивными кровотечениями. Это также осложняет прове-
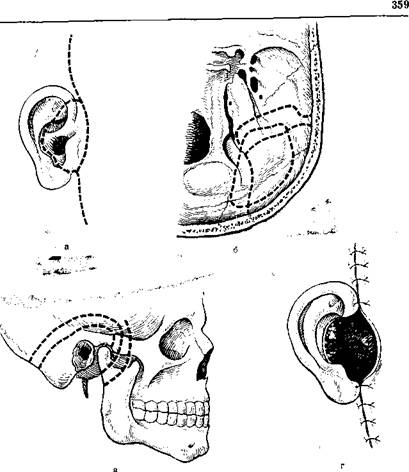
397. Этапы расширенной операции по Погосову — Антониву при злокачественной опухоли среднего уха (а, б, в, г).
дение операции и затрудняет действия врача. Участки, где могла остаться опухолевая ткань, подвергают криогенному воздействию. После гемостаза рану послойно зашивают. Костную часть послеоперационной полости рыхло тампонируют.
Резекция височной кости и окружающих областей '
Показанием к операции являются злокачественные опухоли уха с поражением костного и хрящевого отделов. Эти опухоли в момент установления диагноза редко ограничиваются ухом, они выходят за его пределы, поражают околоушную слюнную железу, челюстно-ли-
1 Данный вариант операции разработан В. С. Погосовым и В. Ф. Антонивым,
360
Глава VI
цевой сустав, а через сосцевидный отросток новообразование нередко прорывается в мягкие ткани шеи. Злокачественные опухоли уха, как и других локализаций, не придерживаются в своем росте каких-либо анатомических границ. Они склонны к росту наружу и кпереди, несколько реже распространяются кзади и довольно редко — внутрь и кверху. В связи с этим понятно, что удаление одной височной кости при этих опухолях редко оправданно. Кроме того, редко имеется необходимость удалять полностью пирамиду височной кости, чаще можно ограничиться резекцией латеральной ее части без удаления верхушки. Объем операции приходится увеличивать за счет смещения границ удаляемого блока кпереди и книзу.
Вмешательство выполняют под наркозом. Операцию начинают, как правило, с перевязки наружной сонной артерии. Разрез кожи и подкожной жировой клетчатки проводят, как показано на рис. 397. Расстояние разреза от заушной складки, от верхнего и нижнего краев ушной раковины и от котелка определяют в зависимости от величины и направления роста новообразования.
Обнажают чешую височной кости, части затылочной кости и ви-сочно-нижнечелюстной сустав. Производят дополнительный разрез вдоль переднего края грудино-ключично-сосцевидной мышцы сверху вниз от окаймляющего ушную раковину разреза до ключицы. Производят операцию по Крайлю, а если нет увеличенных лимфатических узлов, то раннюю шейную лимфонодулэктомию. Раскрывают сосудисто-нервный пучок до основания черепа. Перевязывают наружную сонную артерию. Фрезой, долотом и проволочной пилой отделяют подлежащую удалению часть височной кости от окружающих костных образований. Желательно, если позволяет распространенность и локализация процесса, идти по соответствующим швам. При необходимости в удаляемый блок тканей включают прилегающую к сосцевидному отростку часть чешуи затылочной кости, а спереди — скуловой отросток височной и часть скуловой кости.
Мобилизуют околоушную слюнную железу и резецируют суставной отросток нижней челюсти. Околоушная слюнная железа и ви-сочно-нижнечелюстной сустав входят в блок удаляемых тканей. Осторожно освобождают сосудисто-нервный пучок шеи от связей с удаляемым блоком. Тампоном отодвигают твердую мозговую оболочку от пирамиды височной кости. Извлекают пораженный опухолью блок тканей. Нередко удается сохранить верхушку пирамиды.
Таким образом, удаленный блок тканей состоит из части височной кости, височно-нижнечелюстного сустава, околоушной слюнной железы, грудино-ключично-сосцевидной мышцы, клетчатки бокового отдела шеи с содержащимися в ней глубокими шейными лимфатическими узлами, а иногда в него включают часть затылочной и скуловой костей, а также внутреннюю яремную вену. Накладывают швы на кожу, по возможности уменьшая раневую поверхность. Рану закрывают тампонами, пропитанными проспидиновой мазью. Через 2—3 мес производят пластику дефекта.
7 |
ГЛАВ А
Криохирургия при заболеваниях ЛОР-органов
Криохирургия является самостоятельным направлением современной медицины. Главной задачей криохирургии является эффективное и безопасное разрушение патологического очага под действием очень низкой температуры.
Исследованиями установлено, что в результате криовоздействия в тканях происходят сложные физические, химические и биологические изменения. Гибель клеток при воздействии низкой температуры происходит в результате: 1) дегидратации клеток в процессе образования кристаллов льда, что сопровождается резким увеличением концентрации электролитов и приводит к осмотическому шоку; 2) денатурации фосфолипидов клеточных мембран; 3) механического повреждения оболочки клетки острыми экстра - и интрацеллюлярными кристаллами льда; 4) термического шока; 5) сосудистого стаза в зоне замораживания, что приводит к нарушению микроциркуляции в капиллярах и артериолах и возникновению ишемического некроза. В настоящее время применяют три способа локального замораживания: аппликационный (криозонд устанавливают на очаг поражения), внутритканевой (острый наконечник криозонда вводят в толщу ткани) и орошение хладоагентом заданной зоны.
В результате локального замораживания образуется ледяная зона, которая четко отграничена от окружающих ее тканей. Криовоздей-ствие приводит к некрозу ткани, причем очаг деструкции всегда меньше зоны замораживания. Крионекроз развивается постепенно в течение нескольких часов и достигает максимального развития через 1—3 сут, в нем длительное время прослеживаются контуры клеточных элементов. Процесс завершается образованием нежного рубца. Если в результате одного сеанса криовоздействия ткань оказывается разрушенной неполностью, то проводят повторные сеансы.
Следует отметить, что ткани имеют различную чувствительность к действию низкой температуры: малой чувствительностью обладает соединительная ткань (кость, хрящ, рубцовая ткань), большей — ткани, содержащие значительное количество воды. Определенное значение имеет возраст больного: наиболее чувствительны к низкой температуре дети.
|
|
Криохирургия при заболеваниях ЛОР-органов |
363 |
398. Хирургический криоаппллкатор. |
399. Набор наконечников к криоаппликатору. |
•МИ . Глава VII
Малой чувствительностью к локальному замораживанию обладают кровеносные сосуды диаметром более 2 мм. Исследованиями установлено, что даже непосредственное замораживание магистрального сосуда не сопровождается его деструкцией.
Исследователи отмечают, что при проведении повторных сеансов криовоздействпя наблюдается более выраженный и более длительный иммунологический ответ, чем при однократном замораживании. Локальное замораживание безопасно, бескровно, не сопровождается существенными рефлекторными реакциями сердечно-сосудистой системы. Таким образом, свойства метода локального замораживания свидетельствуют о его физиологичыости.
Криовоздействие является методом выбора при некоторых заболеваниях уха, горла и носа, в ряде случаев может быть успешно использовано при наличии противопоказаний к хирургическому методу лечения, возможно также применение его в сочетании с хирургическим вмешательством. Возможность применения криогенного лечения у большинства больных в амбулаторных условиях определяет высокую экономическую эффективность метода.
ПОДГОТОВКА К ОПЕРАЦИИ
Специфика проведения криовоздействия требует создания определенных условий для работы. Целесообразно выделить отдельное помещение, в котором удобно разместить криохирургические приборы, хладоагенты в сосудах Дьюара и штатных баллонах, ЛОР-инстру-менты, электроотсос, шкаф для хранения медикаментов и инструментария, хирургический столик, стерилизатор, кресло для больного, операционный стол, источник света. Комната может быть умеренно затемнена. В кабинете должна быть инструкция по технике безопасности работы с различными хладоагентами.
Для работы в кабинете требуется специальная подготовка персонала. Обследование больных (предоперационное) целесообразно осуществлять в условиях поликлиник. В зависимости от характера и локализации процесса, а также общего состояния больного, криоопе-рацпи можно производить амбулаторпо или в стационаре. Криовоздействие проводят под местным и общим обезболиванием, учитывая специфику криооперащш. У большинства больных целесообразно применять транквилизаторы.
КРИОХИРУРГИЧЕСКИЕ ПРИБОРЫ
Решающим фактором развития криохирургии в нашей стране явилось создание оригинальных конструкций криохирургической аппаратуры. Первой моделью отечественного криоприбора был аппарат нкад. А. II. Шалышкова (Институт физических проблем АН СССР, 1962), который предназначался для деструкции подкорковых струк-

400. Хирургический криоаппликагор с цилиндрическим наконечником.
тур головного мозга. В последующие годы был создан ряд криопри-боров различного целевого назначения.
Имеющиеся в настоящее время криоинструменты можно разделить на две основные группы: автономные приборы и стационарные установки. Криогенные приборы предназначены для контактного криовоздействия и для орошения заданной зоны струей хладоагента. Охлаждение наконечника в криоприборах для контактного криовоздействия достигается за счет циркуляции хладоагента в наконечнике. В ряде приборов циркуляция ускоряется в результате отсасывания хладоагента (электроотсосом или водоструйным насосом). Принцип работы большинства криораспылителей основан на повышении давления в приборе, что приводит к выбрасыванию струи хладоагента в атмосферу. В качестве хладоагентов в приборах используют жидкий азот (—196 °С), кислород (—182 °С), закись азота (—89 °С) и др.
364
Глава VII
Криохирургия при заболеваниях ЛОР-органов
365
|
401. Кршшрибор с вакуумированпой к |
402. Схема криоустройства для распыления жидкого азота. Объяснение в тексте. |
Автономные криоприборы
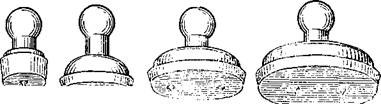
Хирургический криоаппликатор (рис. 398) [Потапов И. И., Тарлы-чева Л. С., Рудня П. Г., 1970] состоит из теплоизолированного резервуара вместительностью 120 мл, к дну которого прикрепляется канюля с рабочим наконечником, соединенным с канюлей посредством шарнира.
Непосредственно перед операцией жидкий азот заливают в резервуар криоаппликатора, откуда он поступает в полый наконечник и охлаждают его до температуры —196 °С. Температура наконечника остается постоянной в течение всей операции. Время работы прибора при однократной заливке жидкого азота составляет 4—5 мин. Охлаждение наконечника осуществляется за счет парожидкостной циркуляции азота. Конструкцией предусмотрены эллипсовидные наконечники (25X15, 20X12 и 15X8 мм) и круглый диаметром 10 мм (рис. 399).
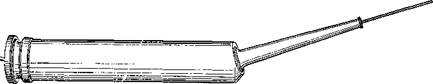
Приведенная конструкция криоаппликатора является базовым устройством, пригодным для многих оториноларингологических операций. Это возможно благодаря тому, что канюля аппликатора и наконечник съемные, их легко можно заменить в зависимости от области применения. На рис. 400 представлен хирургический криоаппликатор с цилиндрическим наконечником диаметром 3 мм и длиной 70 мм.
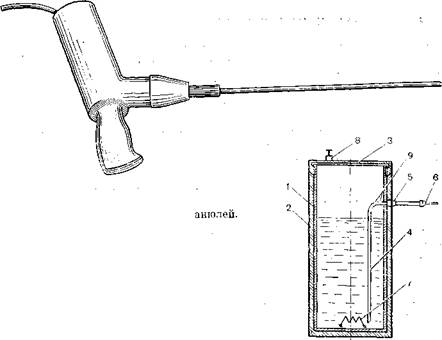
Криоприбор акад. А. И. Шальникова (1962) с вакуумированной криоканюлей, модернизированный нами для проведения оториноларингологических операций, представлен на рис. 401. В отличие от базовой модели криоприбор снабжен канюлей длиной 350 мм и диаметром 6 мм. Прибор работает на жидком азоте. Ускорение циркуляции хладоагента достигается отсасыванием азота. Наконечник охлаждается до температуры —180 °С. Время работы прибора при однократной заливке жидкого азота 5 мин. По аналогичному принципу работает криоприбор акад. А. И. Шальникова КДМ-5, специально изготовленный для локального замораживания небных миндалин. В случаях, когда для подведения наконечника криоприбора имеются анатомические препятствия или нужно обработать большую поверхность, можно пользоваться криораспылителями (шпрей) [Рудня П. Г., Тарлычева Л. С., 1976], схема которого представлена на рис. 402.
Криоустройство состоит из металлического резервуара (1) вместимостью 200 мл, покрытого теплоизолирующей оболочкой (2), крышки (3), трубки (4), канюли (5), на которой закрепляется игла (6). В дно резервуара вмонтировано подогревающее устройство (7), а в крышку — предохранительный клапан (8). Жидкий азот заливают в резервуар и плотно завинчивают крышку; сразу же в резервуаре повышается давление, хладоагент по трубке поступает в иглу и выходит в атмосферу в виде парожидкостной струи. Давление в устройстве 0,5—0,9 кг/см2. Однократная заливка жидкого азота обеспечивает работу в течение 1—1'/2 мин. При повторных заливках давление
в устройстве повышается значительно медленнее, чем при первой.
В этих случаях включают подогревающее устройство, что позволяет
быстро повысить давление и ускорить выход хладоагента через иглу.
Поступление хладоагента в заданную зону можно регулировать пу
тем изменения давления в резервуаре, а также посредством закрытия
отверстий (9), имеющихся в трубке (4), подающей жидкий азот,
и сменными иглами различного диаметра. Направление струи хла
доагента можно изменять в зависимости от угла среза иглы и нали
чия дополнительных отверстий в ее стенке. На аналогичном прин
ципе избыточного давления жидкого азота в резервуаре работают
криоустройство с жидкостной системой охлаждения [Горлина А. А.
и др., 1976] и криорасширитель КА-02МТ [Начес А. И. и др., 1978].
Криозонды (рис. 403) — это металлические стержни со сменными
наконечниками различной формы и величины; их охлаждают погру
жением в жидкий азот непосредственно перед манипуляцией. Во вре
мя криовоздействия зонд примораживается к ткани, ж удалить его
можно только после ее оттаивания. Экспозиция замораживания кржо-
эондом зависит от размера наконечника и обычно не превышает 15—
20 с. Криозонды аккумулируют «холод», поэтому их мржно рассмат
ривать как. «пассивный» КрИОИНСТрумеНТ. < • , • • •:и
Криохирургия при заболеваниях ЛОР-органов
367
366 |
Глава VII
Стационарные криоустановки
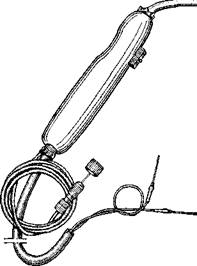
В эту группу входят криоприборы с непрерывной подачей хладоаген-та, что позволяет осуществлять криовоздействие многократно без дополнительной заправки прибора хладоагентом. Примером такого аппарата является криоприбор Шальникова (1965), в котором в качестве хладоагеита используют закись азота. Работа прибора основана на^ эффекте Джоуля — Томпсона (дросселирование). Прибор может работать также и на сжиженной углекислоте. На рис. 404 показан модифицированный криоприбор, который в отличие от криоприбора. упомянутого выше, имеет более удлиненную и изогнутую под углом 120 ° канюлю.
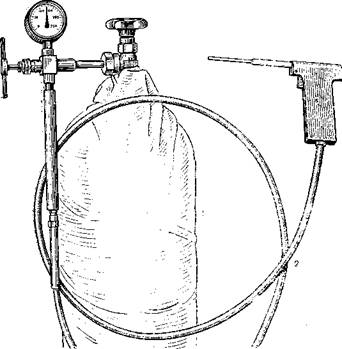
Криохирургический аппарат (рис. 405) предназначен для ороше
ния очага поражения жидким кислородом [Рудня П. Г., Тарлыче-
ва Л. С., 1977]. Эта установка представляет собой автономную при
ставку, навешиваемую на стандартный баллон — источник газа с вы
соким давлением (1). Газообразный кислород, находящийся под дав
лением 150 атм, поступает по гибкому шлангу (2) в микросжижи-
тель (3), где происходит трансформация газообразного кислорода в
жидкий, который выбрасывается в виде свободного капиллярного
факела в атмосферу. Температура струи кислорода —180 °С. Прин
цип работы прибора основан на использовании эффекта Джоуля —
Томпсона. На этом же принципе (дросселирование) работает крио-
устройство с газовой системой охлаждения [Гордина А. А. и др.
1976]. '
Криодеструктор азотный универсальный медицинский КАУМ-01 снабжен канюлей с вакуумированной изоляцией [Пачес А. И. и др., 1978]. Циркуляция хладоагепта в приборе осуществляется за счет избыточного давления, создаваемого с помощью электронагревателя.
Для предохранения здоровых тканей, окружающих очаг поражения, от повреждающего действия низкой температуры И. И. Потапов, П. Г. Рудня и Л. С. Тарлычева (1971) разработали дополнительное^ устройство в виде защитных тубусов цилиндрической, конической и воронкообразной формы. Для этой цели авторы избрали фторопласт, обладающий достаточной эластичностью и жесткостью, что позволяет моделировать нижний торец тубуса по форме очага поражения. Приданная тубусу форма сохраняется на протяжении всей операции. Тубус надежно фиксирует заданную зону и является направителем для криоапшшкации. А. И. Пачес и соавт. (1978) пользуются тубусами из оргстекла. Этот материал в отличие от фторопласта нельзя моделировать по форме очага поражения.
В зависимости от характера процесса, локализации очага поражения и задач локального замораживания криовоздействие можно осуществлять различными криоприборами (криоипструментами) и хла-доагентами. При работе с криоинструментами следует учитывать, что при охлаждении наконечника ниже —120 °С он не примораживается к ткани и может быть удален в любой момент с операционного поля.
В связи с этим инструменты, имеющие достаточно низкую температуру, в ряде случаев не имеют обогрева наконечника, что существенно упрощает их конструкцию. Стерилизация криоипструментов достигается погружением их рабочей части в спирт или раствор дио-цида.
КРИОВОЗДЕЙСТВИЕ ПРИ ХРОНИЧЕСКОМ ТОНЗИЛЛИТЕ
Криовоздействие на небные миндалины целесообразно использовать у больных хроническим тонзиллитом при наличии противопоказаний к элиминации очага инфекции хирургическим путем.
Локальное замораживание можно применять у больных с тяжелыми заболеваниями сердечно-сосудистой системы (гипертоническая болезнь II—III стадии, пороки сердца различной этиологии, выраженный атеросклероз мозговых и венечных сосудов сердца с клинически проявляющейся коронарной недостаточностью и явлениями кардиосклероза с нарушением ритма и др.), так как криовоздействие не сопровождается выраженными рефлекторными реакциями.
Целесообразно использовать криовоздействие при заболеваниях, связанных с нарушением свертываемости крови (болезни Верльгофа, Шеплейна — Гепоха, гемофилия и др.), почек, эндокринной патологии, общем неврозе с сердечно-сосудистыми реакциями, климаксе. Криовоздействие на пебпые миндалины может явиться методом выбора у лиц пожилого возраста при наличии у них сопутствующего субатрофического (атрофнческого) фарингита и для разрушения лимфаденоидной ткани, оставшейся в нише миндалины после тон-зиллэктомии.
Криовоздействие на пебпые миндалины осуществляют в стационаре. В течение 2 сут до операции больным назначают транквилизаторы. Во время операции больной сидит в кресле с подголовником. Операцию производят под местным обезболиванием. Следует сочетать поверхностную агтестезттто 1 % раствором длкаипа (2 мл) с введением 1% лидоканна (10 мл) или 1% новокаина (10 мл) через переднюю дужку в клетчатку, окружающую миндалину: дужки не инфильтрируют обезболивающим раствором. При отсутствии противопоказаний к обезболивающему раствору добавляют 0.1% раствор адреналина (0.5 мл).
Криовоз денег вис производят хирургическим крпоаннлпкатором с тубусом. Размер наконечника и тубуса подбирают соответственно величине и топографическому положению небной миндалины, причем нижний торец тубуса (моделированный но форме миндалины) должен свободно пропускать наконечник. Выбранный наконечник вставляют в канюлю аппликатора и. используя шарнирное соединение, устанавливают рабочую поверхность наконечника в плоскости, обеспечивающей наиболее полный и плотный контакт с миндалиной. Локальное замораживание проводят двух цикловым методом, т. е. в течение операции (сеанса) каждую миндалину замораживают и оттаивают 2 раза. Непосредственно перед криовоздействием аппликатор наполняют жидким азотом. Операцию начинают при
зм
Глава VI»
Криохирургия при заболеваниях ЛОР-органов
36S*
|
|
|
403. Набор криозондов.
404. Криоаппликатор гортанный.
охлаждении наконечника до температуры —196 °С; этому моменту соответствует образование прозрачных капель жидкого воздуха на поверхности наконечника.
Криовоздействие на каждую миндалину состоит из шести этапов: 1) ограничение и фиксация миндалины тубусом; 2) установка наконечника аппликатора на миндалине; 3) замораживание миндалины; 4) удаление аппликатора из ротоглотки; 5) проведение оттаивания миндалины; 6) удаление тубуса.
Для удобства работы с тубусом его верхний торец захватывают зажимом Бильрота. Изоляцию миндалины тубусом от мягких тканей, окружающих ее, проводят следующим образом. Наружной поверхностью тубуса раздвигают дужки, миндалину располагают в просвете тубуса, который плотно фиксируют к мягким тканям. Следует отметить, что грубое манипулирование тубусом может в последующем привести к отеку слизистой оболочки ротоглотки.
Чрезвычайно важно точно локализовать зону замораживания, так как распространение ее за пределы небных миндалин сопровождается отеком слизистой оболочки ротоглотки. Если при установке тубуса в его просвете оказываются дужки или треугольная складка и они подвергнутся замораживанию, то это неизбежно приведет к развитию значительного послеоперационного отека окружающих миндалину тканей.
С целью уменьшения ледяной прослойки между небной миндалиной и наконечником, препятствующей теплопередаче, поверхность миндалины перед криовоздействием тщательно просушивают. Через просвет тубуса вводят криаппликатор и наконечник плотно прижи-
мают к миндалине. Положение аппликатора и тубуса на протяжения замораживания остаются неизменными.
Необходимо отметить, что при отсутствии плотного контакта между миндалиной и наконечником наступает лишь поверхностное замораживание; чрезмерное давление на аппликатор приводит к глубокому погружению охлажденного наконечника в миндалину и «захвату» его замороженной тканью. Операция становится неуправляемой, так как по истечении экспозиции замораживания невозможно удалить наконечник и своевременно прекратить действие низкой, температуры, что приводит к развитию значительных реактивных явлений в ротоглотке. Следствием такой травматичной операции могут быть сильные боли в горле, значительное повышение температуры тела, парезы нервов, находящихся в анатомо-топографической близости от зоны криовоздействия, ввиду их высокой чувствительности к действию низкой температуры. Недостаточно плотная фиксация тубуса во время замораживания приводит к попаданию слюнь? в зону криовоздействия и примораживанию наконечника к миндалине, а также к распространению зоны замораживания на ткани, окружающие миндалину.
По истечении экспозиции замораживания из ротоглотки удаляют только аппликатор, а тубус оставляют фиксированным на миндалине (как во время замораживания) и закрывают его просвет губкой из полимерного материала или ватой. Миндалина, изолированная тубусом от окружающих ее «теплых» тканей, оттаивает в течение 4— 5 мин. После окончания первого цикла криовоздействия на правой миндалине проводят первый цикл на левой и в той же последова-
24 Атлас оперативной оториноларингологии
370
Глава VII
405. Криохирургический аппарат. Объяснение в тексте.
телыюсти — второй цикл криовоздействия. Экспозиция замораживания в каждом цикле 2—3 мин.
В отличие от указанной методики при проведении криовоздействия аппаратом А. И. Шалышкова КДМ-5, имеющим вакуумирован-ную канюлю, к миндалине подводят неохлажденный наконечник инструмента и устанавливают его в заданной зоне. Замораживание осуществляют под визуальным контролем. При использовании этой методики криовоздействия не требуется специальная защита тканей, окружающих миндалину [Шустер М. А. и др., 1975]. Криовоздейст-вие аппаратом КДМ-5 переносится больными сравнительно легко, однако глубина некроза меньше, чем при использовании хирургического криоаппликатора. В связи с этим выбор инструмента зависит от задач, стоящих перед хирургом.
В отдельных случаях локальное замораживание можно производить криохирургическим аппаратом, распыляющим жидкий кислород. Локальное замораживание криораспылителем можно осуществлять с тубусом и без него. В последнем случае замораживание проводят
Криохирургия при заболеваниях ЛОР-органов- |
|
37Т
406. Вид замороженной миндалины. 407. Вид небных миндалин после оттаивания.
под визуальным контролем, не допуская распространения ледяной зоны на небные дужки.
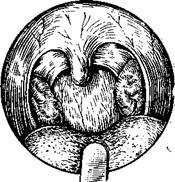
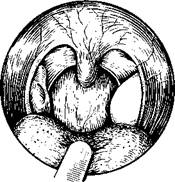
В результате криовоздействия на небные миндалины сразу возникают местные изменения в ротоглотке: замороженная миндалина становится белого цвета, уплощенной и твердой (рис. 406), после1 оттаивания — набухшей, наполненной кровью, в лакунах появляется сукровичное отделяемое (рис. 407). Эти изменения в первом цикле1 криовоздействия выражены меньше, чем во втором. В ближайшие часы после операции гиперемия миндалин нарастает, миндалина приобретает синюшный (иногда багрово-синий) оттенок. Через сутки на ее поверхности появляется топкий белый некротический налет; граница крионекроза всегда четкая. В течение последующих 2—3 сут отечность миндалин исчезает, некротический налет становится серым и более плотным. Поверхность миндалины освобождается обычно к 12—15-м, реже — 16—21-м суткам. Чем поверхностнее зона некроза, тем быстрее начинается и заканчивается отторжение некротических масс. В процессе отторжения как редкое осложнение может наблюдаться незначительное кровотечение, не требующее проведения специальных мероприятий.
Различают четыре степени деструкции миндалин: I степень — поверхностное разрушение, II, III степени — глубокое, IV степень — полное разрушение. Разрушение II степени соответствует разрушению приблизительно половины обозреваемой части миндалины, III степени-—большей ее части. При полном разрушении небной миндалины в нише образуется тонкий, нежный, малозаметный рубец, не деформирующий дужку и мягкое небо; при частичном разрушении рубцовая ткань не видна. Для получения положительного лечебного эффекта необходимо через 4—5 нед повторить сеанс криа-воздействия и добиться разрушения большей части миндалины,
24»
372
Глава VII
Криохирургия при заболеваниях ЛОР-органов
373
После криовоздействия не наблюдается субатрофических (атрофи-ческих) изменений слизистой оболочки ротоглотки. Реакция мягких тканей, окружающих миндалины, заключается в развитии послеоперационного отека. Различают три степени отека. Отек I степени локализуется в области дужек, II — на дужках, мягком небе и язычке, при отеке III степени процесс распространяется и на боковую стенку глотки, захватывая иногда грушевидный синус. Реактивные явления исчезают через 2—3 сут после операции. При наличии отека целесообразно применять антигистаминные препараты (димедрол, су-прастин, тавегил и др.), внутриносовую новокаиндимедроловую блокаду.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 |