14
Глава t
Общее обезболивание в оториноларингологии
15
м-холинолитиков и небольших доз дроперидола (в пределах 5 мг). После премедикации эти больные должны постоянно находиться под наблюдением врача.
Многие операции по поводу рака гортани неизбежно связаны с наложением трахеостомы. Если эта операция не была выполнена ранее в связи с развившимся стенозом гортани, то хирургическое вмешательство следует начинать с трахеостомии. План проведения анестезии в этом случае обычно следующий: 1) премедикация, выполненная с учетом обстоятельств, описанных выше; 2) обнажение трахеи под местной анестезией; 3) введение в наркоз с помощью фентанила в сочетании с сомбревином (в одном шприце); 4) введение деполяризующих миорелаксантов в общепринятых дозах; 5) вскрытие трахеи и введение в ее просвет армированной интуба-ционной трубки. Разумеется, что подобный план с успехом может быть применен только при хорошей согласованности действий всей операционной бригады и четком понимании всеми ее членами хода анестезии и хирургического вмешательства. У больных с лабильной психикой при отсутствии явлений стеноза гортани трахеотомия может быть выполнена под масочным наркозом. Наилучшие результаты дает применение фторотана в сочетании с закисью азота и кислородом.
Мы считаем необоснованным и неоправданным применение оро-трахеальной интубации у больных раком гортани. Подобная тактика,, несомненно, рискованна по следующим причинам: 1) даже очень опытные оториноларинголог и анестезиолог могут ошибиться при оценке до операции возможности введения интубационной трубки достаточного диаметра; 2) проведение интубационной трубки может вызвать кровотечение и имплантацию опухоли. Если при этом учесть, что большинству больных, которых оперируют по поводу рака гортани, в конце операции при оротрахеальной интубации все равно производят трахеотомию, а затем формируют трахеостому, становится очевидным отсутствие преимуществ подобной тактики.
Обезболивание при операциях на глотке
Юношеская ангиофиброма носоглотки как объект хирургического вмешательства — опасное заболевание. Следует учитывать, что операция удаления этой опухоли всегда проходит в очень трудных, напряженных условиях и требует особого анестезиологического подхода, который будет описан ниже.
Премедикация не имеет каких-либо особенностей. Во время введения в наркоз следует помнить о том, что при ангиофиброме носоглотки нарушено носовое дыхание. Фиксация интубационной трубки после оротрахеальной интубации и тампонада гортаноглотки должны быть очень тщательными. Нельзя рассчитывать только на раз-дувную манжету. Выведение из наркоза проводят с учетом отсутствия носового дыхания.
При удалении ангиофибромы носоглотки следует учитывать возможность массивной кровопотери в течение короткого промежутка времени и необходимость ее уменьшения путем применения управляемой гипотонии.
Перед операцией производят катетеризацию крупной вены, лучше подключичной. С целью вызвать умеренную гиперволемическую ги-подилюцию до удаления опухоли внутривенно вводят не менее 400 мл коллоидного плазмозаменителя (полиглюкин, реополиглюкин и т. п.), после чего приступают к гемотрансфузии. К моменту удаления опухоли необходимо проверить на совместимость и подготовить к переливанию не менее 500 мл крови. Для поддержания наркоза пользуются закисью азота с кислородом и фентанилом, который вводят фракционно. Небольшие дозы (до 5—7,5 мг) дроперидола можно ввести во время или после введения в наркоз. Управляемую гипотонию проводят инфузией раствора арфонада или имехина в другую вену, чтобы не прерывать инфузионно-трансфузионную терапию. При необходимости эту вену используют для увеличения объемной скорости возмещения кровопотери. Артериальное давление снижают к моменту выделения опухоли и поддерживают его на уровне 70—75 мм рт. ст. (систолическое). После удаления опухоли введение ганглиоблокатора прекращают. Выведение из наркоза производят так, как описано выше.
Удаление небных миндалин в связи с хроническим тонзиллитом — наиболее часто выполняемая операция в оториноларингологии. Несмотря на массовый характер вмешательства, вопросы обезболивания при нем клиницисты решают по-разному. У большинства больных тонзиллэктомия может быть выполнена под местным обезболиванием. При наличии паратонзиллярного абсцесса и обширного спаечного процесса, а также при осуществлении операций маленьким детям показан наркоз. Предложены различные способы проведения наркоза без интубации трахеи при тонзиллэктомии. В этих случаях наркоз обычно проводят назофарингеальным или внутривенным методом в положении больного на спине на столе с опущенным головным концом, что обеспечивает профилактику аспирации крови. С нашей точки зрения, этот способ обезболивания имеет определенные преимущества по сравнению с эндотрахеальным наркозом только у маленьких детей, у которых интубация трахеи может привести к пост-интубационному ларинготрахеиту и стенозу гортани. У взрослых и детей старшего возраста при отказе от применения миорелаксантов и соответственно ИВЛ приходится проводить наркоз на слишком глубоком, токсическом уровне.
Для осуществления наркоза при операциях на ротоглотке, в том числе при тонзиллэктомии, необходимо применение специального роторасширителя, снабженного шпателем для отодвигания языка. Для того чтобы интубационная трубка не мешала действиям хирурга, при проведении эндотрахеального наркоза пользуются назотрахеаль-вой интубацией. Видимо, в настоящее время и в ближайшем буду-
»6
Глава
Общее обезболивание в оториноларингологии
IT
щем при тонзиллэктомии будут применять комбинированное обезбо^ ливание. К общему обезболиванию будут прибегать лишь при наличии определенных показаний: у маленьких детей, психически неуравновешенных лиц, при абсцесстонзиллэктомии и т. д.
Опухоли ротоглотки, как правило, рано метастазируют в шейные лимфатические узлы. В связи с этим одновременно с удалением первичного опухолевого очага необходимо осуществление операции Край-ля. Эндотрахеальный наркоз с назотрахеальной интубацией не удовлетворяет хирургов на этапе удаления первичного очага опухоли. В этом случае необходим более широкий доступ, чем при обычной тонзиллэктомии, поэтому становятся ощутимыми помехи, создаваемые интубационной трубкой и роторасширителем. Мы остановились на следующей методике анестезии при операциях подобного рода. Хирургическое вмешательство начинают с выполнения операции типа Крайля под эндотрахеальным наркозом с миорелаксантами и ИВЛ через введенную оротрахеальную интубационную трубку. Поддержание наркоза — НЛА с закисью азота и кислородом, иногда с добавлением небольших концентраций фторотана. По окончании операции Крайля, после восстановления спонтанного дыхания и сознания у больного его экстубируют и плавно переводят в полусидячее положение на операционном столе. Удаление первичного очага опухоли глотки выполняют после дополнительной местной анестезии. При этом учитывают достаточно сильное действие препаратов, применявшихся при эндотрахеальном наркозе, так что и этот этап вмешательства проходит безболезненно, спокойно, с максимумом удобств для хирурга.
Операции в гортаноглотке выполняют, как правило, по поводу опухолей. При небольших образованиях применяют гипофарингоско-пию, обезболивание при которой описано ниже, в разделе «Обезболивание при эндоскопиях». При операциях, которые производят путем фаринготомии, показан наркоз. Любая фаринготомия сама по себе является сложным и травматичным вмешательством, причем для ее четкого выполнения необходима хорошая мышечная релаксация. В связи с этим все операции, при которых показана фаринготомия, следует производить под эндотрахеальным наркозом с миорелаксантами и ИВЛ. Вследствие развития послеоперационного отека, который часто приводит к обструкции гортани, подобные операции, как правило, сопровождаются трахеотомией. Ее производят в конце либо, при наличии в гортаноглотке препятствий для интубации трахеи, в начале вмешательства.
Пластические операции закрытия фарингостом, иногда возникающих после удаления гортани, как правило, осуществляют под эндотрахеальным наркозом, так как требуется хорошая мышечная релаксация. Кроме того, инфильтрация кожно-мышечного лоскута раствором новокаина изменяет его конфигурацию и размеры, создавав тем самым дополнительные трудности для хирурга.
Обезболивание при операциях на шее
Операции на шее чаще всего предпринимают по поводу: 1) нагнои-тельных процессов — вскрытие флегмон, абсцессов, медиастинитов (коллярная медиастинотомия); 2) метастазов опухолей ЛОР-органов в шейные лимфатические узлы — операции Крайля, ранние лимфо-нодулэктомии и т. п.; 3) кист шеи — удаление срединной и боковой кисты шеи; 4) ранения шеи — первичная хирургическая обработка.
Все указанные хирургические вмешательства желательно выполнять под эндотрахеальным наркозом с миорелаксантами и ИВЛ. Удаление срединной или боковой кисты шеи, а также вскрытие флегмон и абсцессов, обработку ран можно производить при комбинированном обезболивании или под масочным наркозом. Выбор этих методов обезболивания обусловлен чрезвычайно обильной иннервацией и васкуляризацией, а также очень сложной топографической анатомией шеи, близостью дыхательных путей.
К одному из наиболее сложных вмешательств на шее относится операция Крайля. С анестезиологической точки зрения, ее особенности заключаются в высокой травматичности, в необходимости производить манипуляции на нервных стволах, в частности на блуждающем нерве, а также перевязывать и иссекать внутреннюю яремную вену. Перевязка внутренней яремной вены, даже с одной стороны, нарушает отток крови от головного мозга, вызывает отек мягких тканей лица, что может замедлить пробуждение после наркоза.
При ранениях шеи, особенно нанесенных умышленно, могут быть повреждены крупные артериальные и венозные стволы, гортань и трахея, часто наблюдаются массивная кровопотеря и геморрагический шок. При полном пересечении трахеи интубационную трубку можно ввести в рану. Если вскрытие гортани или трахеи неполное, лучше произвести оротрахеальную интубацию так, чтобы манжета интубационной трубки прошла глубже уровня раны. В этом случае восстановление целости гортани и трахеи, а также наложение тра-хеостомы производят в условиях налаженного внешнего дыхания.
Иногда пострадавшего доставляют с ранящим предметом, например ножом, не извлеченным из раны. В этом случае не следует пытаться производить оротрахеальную интубацию: даже небольшое смещение головы и шеи может привести к дополнительному повреждению острым предметом окружающих сосудов, нервов и т. д. Необходимо произвести срочную трахеотомию под местной анестезией и интубацию трахеи через трахеостому.
Обезболивание при операциях по поводу заболеваний носа и околоносовых пазух
Полипотомия может быть выполнена под местной анестезией, которую следует дополнить премедикацией седативными препаратами. Подслизистую резекцию носовой перегородки обычно производят под
2 Атлас оперативной оториноларингологии
18
Глава I
Общее обезболивание в оториноларингологии
местной анестезией в «чистом виде», хотя каждому оперирующему оториноларингологу известно, что операция довольно длительная, кропотливая, утомительная для больного и врача, причем эффект местной анестезии нередко явно недостаточный. Для операций подобного рода наиболее удачным является комбинированное обезболивание. Операции по поводу атрезии хоан отличаются сложностью л травматичностыо, поэтому их необходимо производить под эндо-трахеалытым наркозом с миорелаксантами и интубацией трахеи.
Одним из наиболее распространенных вмешательств в ЛОР-хирур-гии является радикальная операция на верхнечелюстной пазухе. Поскольку эта операция связана с трепанацией костей лицевого черепа, то ее следует производить в условиях, как минимум, комбинированного обезболивания, хотя и в этом случае вскрытие ячеек решетчатого лабиринта и другие манипуляции в этой зоне бывают весьма болезненными. В связи с этим, если возможно, операцию следует выполнять под эндотрахеальным наркозом. При операциях подобного рода перспективным может оказаться наркоз кетамином (кетала-ром). Этот своеобразный препарат, который вводят внутривенно или внутримышечно, обеспечивает очень хорошее обезболивание при сохраненном спонтанном дыхании без угнетения гортанных и глоточных рефлексов, что очень важно для профилактики аспирации крови, затекающей в глотку. Указанные свойства отличают кетамин от всех других известных препаратов, используемых для наркоза.
При фроптотомии местная анестезия дает неудовлетворительные результаты, которые обычно не удается улучшить назначением аналь-гетических и седативных средств. Методом выбора при фронтотомии является эндотрахеалытый наркоз. Возможно, что и в данном случае наркоз кетамином может оказаться перспективным. Комбинированное обезболивание, не говоря уже о местной анестезии, можно рассматривать лишь как исключительную, вынужденную меру.
Операции по поводу опухолей носа, придаточных пазух и верхней челюсти очень травматичны и обширны. Для профилактики кровотечения некоторые из них выполняют, предварительно перевязав наружную сонную артерию на соответствующей стороне. Единственным приемлемым способом обезболивания при этих вмешательствах является комбинированный эндотрахеальный наркоз с миорелаксаи-тами и ИВЛ через оротрахеально введенную трубку. Общей особенностью указанных заболеваний является нарушение или полное отсутствие носового дыхания, в связи с чем необходимо использовать орофарингеальный воздуховод при проведении вводного наркоза и наркоза кетамином со спонтанным дыханием.
Обезболивание при эндоскопии
В практике ЛОР-хирургии предметом анестезиологического обеспечения могут явиться три вида эндоскопии: эзофагоскопия, прямая ларингоскопия с гипофарингоскопией и трахеобронхоскоция. Обезбо-
ливание при эзофагоскопиях не представляет особо сложной проблемы и в основном зависит от типа применяемого эзофагоскопа. При использовании фиброскопа, получающего все большее распространение, не требуется никакого обезболивания, кроме местной терминальной анестезии глотки и корня языка. У детей и больных с лабильной психикой и высокими глоточными рефлексами может потребоваться дополнительное введение седативных препаратов. Наилучшим из них является седуксен, действие которого можно усилить п дополнить применением промедола.
При использовании жестких эзофагоскопов всех конструкций необходимо применять общий эндотрахеальный наркоз с миорелаксантами и ИВЛ. Кратковременность процедуры не должна склонить анестезиолога в пользу проведения наркоза со спонтанным дыханием без интубации трахеи, так как: 1) при введении эзофагоскопа больному с выключенным сознанием никаким другим способом невозможно поддержать удовлетворительную проходимость дыхательных путей; 2) при манипуляциях в пищеводе очень высок риск аспирации содержимого желудка и пищевода, поэтому требуется надежное разобщение пищеварительного и дыхательного трактов. Достичь этого можно, лишь применив эндотрахеальную трубку с раздувной манжетой.
Применение миорелаксантов значительно облегчает удаление крупных инородных тел с острыми краями. Миорелаксанты полезно использовать при спазме пищевода, так как они расслабляют его поперечнополосатую мускулатуру.
Прямую ларингоскопию часто сочетают с осмотром гортаноглотют (гипофарингоскопия) и производят с диагностической целью либо для получения хирургического доступа при выполнении эндоларин-геальных вмешательств. Понимая, что при современном уровне развития анестезиологии манипуляции в области рефлексогенных зов можно безопасно и эффективно выполнять лишь под общим многокомпонентным обезболиванием с применением миорелаксантов и ИВЛ, некоторые специалисты производят интубацию трахеи трубками небольшого диаметра с раздувными манжетами. В этом случае^ правда, приходится считаться с двумя обстоятельствами: 1) трубка, даже диаметром 4—5 мм, закрывает большую часть операционного поля; 2) применение столь тонких трубок неизбежно ведет к нарушению элиминации углекислоты и, как следствие, к гиперкапнии.
Понятно, что проблема может быть решена путем применения способа эффективной вентиляции легких, при котором не создаются помехи работе хирурга, т. е. гортань остается свободной, а дыхательный контур негерметичным. Таким способом является инжекционпая ИВЛ. В основу метода положен физический принцип инжекции: стРУя газа, поступающая под давлением из тонкой трубки-сопла (ип-жекционная игла) в просвет широкой трубки-диффузора, увлекает за собой атмосферный воздух, придавая этому суммарному потоку направление трубки, служащей диффузором. В эндоларингеалыюй
Глава I
Общее обезболивание в оториноларингологии
21
|
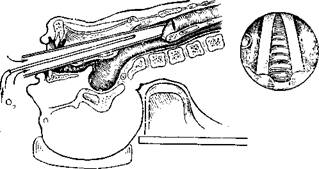
1. Безынтубационный способ инжекционной искусственной вентиляции легких (ИВЛ).
3.
Транстрахеальный способ инжекционной ИВЛ.
хирургии инжекционная ИВЛ может быть реализована тремя основными способами.
1. При безынтубационном способе диффузором служит
замкнутый трубчатый клинок специального хирургического ларинго
скопа, а инжекционную иглу вводят в просвет клинка вплотную к
одной из стенок (рис. 1).
2. Эндотрахеальный способ инжекциопной ИВЛ. |
2. При эндотрахеальном способе инжекционную иглу вво
дят в просвет трахеи через рот. Это возможно осуществить двумя
способами. В первом случае больному, находящемуся под наркозом
с миорелаксантами, с помощью корнцанга в трахею вводят пластмас
совый катетер диаметром 3—4 мм, который служит инжекционной
иглой. Диффузором в этом случае является сама трахея. Во втором
случае больного интубируют специальным эндотрахеальным инжек-
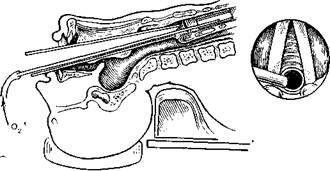
тором (, ), состоящим из длинной тонкой •стальной инжекционной иглы с эксцентрично насаженным на нее металлическим диффузором, который представляет собой короткую а широкую трубку обтекаемой формы (рис. 2). Применение инжектора вместо катетера имеет следующие преимущества: а) создаются более постоянные условия инжекции; б) обеспечиваются простая и быстрая атравматжческая интубация и экстубация; в) уменьшается риск травмирующего действия струи кислорода под давлением на слизистую оболочку трахеи; г) исключается возможность поврежде-бия инжекционного устройства хирургическими инструментами; д) сведены к минимуму помехи манипуляциям хирурга: наружный диаметр инжекционной иглы, проходящей через гортань, — 1,8 мм.
3. При транстрахеальном способе производят пункционную катетеризацию трахеи тонким пластмассовым катетером, который вводят через перстнещитовидную или перстнетрахеальную мембрану. В этом случае катетер служит инжекционной иглой, а диффузором — трахея (рис. 3).
При проведении инжекционной прямой ларингоскопии пользуются внутривенным наркозом сомбревином или барбитуратами в сочета-нии с мощными наркотическими анальгетиками типа фентанила, седуксеном, м-холинолитиками, антигистаминными средствами и деполяризующими миорелаксантами. Общий наркоз следует комбинировать с местной терминальной анестезией гортани, глотки и корня языка для более полной блокады рефлексов с этих областей.
В качестве источника кислорода, который подают под давлением в 2—4 кгс/см2, используют кислородный баллон с регулируемым редуктором. В шланг, соединяющий редуктор баллона с инжекционной иглой, монтируют прерыватель, которым управляют вручную, либо специальный респиратор. Ручным прерывателем может служить лневмотумблер или трехходовой кран от цистоскопа.
При безынтубационной инжекционной ИВЛ формирование струи Дыхательной смеси происходит внутри клинка ларингоскопа, кото-
22 |
Глава (
рый придает ей направление, а ИВЛ зависит от конструктивных особенностей ларингоскопа, его размера и расположения относительно дыхательных путей. При этом струя проходит в трахею через операционное поле, что грозит забросом в легкие частиц удаляемых тканей и крови. При эндотрахеальной инжекционной ларингоскопии формирование струи дыхательной смеси происходит внутри диффузора инжектора, находящегося в трахее, поэтому ИВЛ происходит независимо; от ларингоскопа.
Изложенное позволяет считать инжекционную вентиляцию легких при прямой ларингоскопии универсальной и рекомендовать ее для широкого использования в клинике. Исключение составляют дети моложе 5—6 лет, интубация трахеи у которых нежелательна из-за опасности развития постинтубационного ларинготрахеита.
С успехом можно применять также безынтубационную инжекционную ИВЛ, но для этого требуется соблюдение ряда условий.
1. Совмещение продольных осей клинка ларингоскопа и трахеи,
что должно быть произведено быстро из-за отсутствия у больного
самостоятельного дыхания.
2. Обеспечение проходимости клинка ларингоскопа при использо
вании массивных инструментов, препятствующих формированию
струи дыхательной смеси.
3. Четкая согласованность действий хирурга и анестезиолога, по
зволяющая своевременно прервать ИВЛ на время удаления из гор
тани мелких опухолей, инородных тел и крови.
4. Наличие ларингоскопа с замкнутым трубчатым клинком, спо
собным служить диффузором.
Для безопасного и эффективного применения обеих методик инжекционной ИВЛ необходимо постоянно поддерживать проходимость дыхательных путей.
Трахеобронхосконию необходимо выполнять под наркозом. Оправданием для исключений, с нашей точки зрения, могут быть абсолютные показания при отсутствии анестезиолога и дыхательного брон-хоскопа.
Основные принципы анестезиологического обеспечения при неотложных состояниях в ЛОР-хирургии
Острый стеноз гортани
Острый стеноз гортани — полиэтиологический синдром, при котором требуется экстренное восстановление проходимости дыхательных путей любыми доступными средствами, вплоть до трахеотомии и даже коникотомии. Эти вмешательства зачастую производят в крайне неблагоприятных условиях (тяжелое состояние больного, психомоторное возбуждение, положение ортопноэ, недостаток времени для про-
23
Общее обезболивание в оториноларингологии
ведения местной анестезии и т. д.). Нередко перед началом срочной операции остается неясной причина обструкции. В ряде случаев врач решается на срочную трахеотомию для спасения жизни больного, сознавая, что при наличии времени и необходимых условий можно было бы восстановить проходимость дыхательных путей без нарушения их анатомической целости. Обычная интубация трахеи в этом случае весьма рискованна, так как иногда нет уверенности в возможности проведения интубационной трубки за область стеноза. В зависимости от состояния больного и срочности действий ларингоскопию проводят под наркозом или без него. Если больной в сознании и время позволяет, лучше провести внутривенный наркоз •сомбревипом в сочетании с оксибутиратом натрия или седуксеном, а также миорелаксантами. Сомбревин обеспечивает достижение необходимой глубины наркоза в течение считанных секунд. Оксибутират натрия и седуксен, номимо основных, обладают также аптигипокси-ческими свойствами. Миорелаксанты не только позволяют быстро и атравматично ввести инструмент, но и обеспечивают полную неподвижность больного и релаксацию мускулатуры во время проведения вмешательства, а также исключают возможность развития ларинго-
спазма.
Наилучшим инструментом для срочного осмотра гортани и глубоких отделов глотки при острой обструкции верхних дыхательных путей является инжекционный ларингоскоп, который позволяет немедленно после устранения препятствия начать ИВЛ. В ряде случаев, когда имеется сужение гортани, а не ее полная окклюзия, а сам стеноз не может быть устранен в течение нескольких секунд, вместо ларингоскопа лучше применить инжекционный бронхоскоп с тубусом малого диаметра. В последнем случае ситуация может сложиться двояко: 1) тубус удается провести за область стеноза, например при отеке гортани, опухолях; 2) тубус не проходит за область стеноза, тогда ИВЛ проводят созданием мощной струи дыхательной смеси при подведении тубуса к области сужения, например при большой опухоли. Если для окончательного восстановления проходимости дыхательных путей требуется наложение трахеостомы, то ее накладывают в спокойной обстановке, соблюдая правила асептики и обеспечивая максимум удобств для хирурга.
При обтурирующем папилломатозе гортани можно произвести эн-доларингеальное удаление папиллом, пользуясь следующей методикой. Под наркозом с миорелаксантами производят безынтубациопную инжекционную прямую ларингоскопию. Сразу после введения ларингоскопа хирург раздвигает папилломы инструментом типа зонда, давая возможность произвести несколько принудительных вдохов. После этого выкусывают папилломы, начиная от среднего отдела голосовой щели, тем самым расширяя ее. ИВЛ проводят под усиленной струей кислорода, постепенно снижая ее давление.
Особо следует остановиться на мероприятиях по ликвидации тяжелого ларингоспазма. Единственным абсолютно надежным и ради-
24 |
Глава I"
кальным средством экстренного восстановления проходимости дыхательных путей в этом случае является введение миорелаксантов с последующей ИВЛ. Больному, находящемуся в сознании, целесообразно вводить миорелаксант вместе с сомбревином в одном шприце. После налаживания ИВЛ следует осмотреть гортань и гортаноглот-ку, произвести тщательный туалет этой области и смазать или оросить ее раствором анестетика. Наилучшим способом проведения ИВЛ в подобных случаях также является безынтубационная инжекцион-ная прямая ларингоскопия, позволяющая произвести необходимые мероприятия без дополнительного раздражения гортани. В случае рецидивирования ларингоспазма после окончания действия миорелаксантов следует ввести дитилин, а также препараты, угнетающие рефлексогенную активность гортани, прежде всего седуксен. С успехом могут быть использованы наркотические анальгетики, особенно фентанил. Очень эффективна методика, согласно которой после введения миорелаксантов начинают масочный наркоз фторотаном с принудительной вентиляцией легких, постепенно восстанавливая самостоятельное дыхание под наркозом. Нецелесообразно для ликвидации ларингоспазма применять, как предлагают многие авторы, атропин, так как он, являясь холинолитиком мускариноподобного действия, не влияет на поперечнополосатую мускулатуру гортани, которая не имеет м-холинорецепторов.
Отогенные и риногенные внутричерепные осложнения
Все хирургические вмешательства при рассматриваемой патологии необходимо производить под общим наркозом с миорелаксантами и ИВЛ в режиме умеренной гипервентиляции. ИВЛ в режиме умеренной гипервентиляции, которую в ряде случаев продолжают после окончания операции на несколько часов и даже суток, является одним из самых эффективных средств лечения отека мозга. Параллельно необходимо проводить сложную комплексную интенсивную терапию для усиления действия ИВЛ и борьбы с интоксикацией. Несомненно, что это выполнимо лишь в отделении реанимации или интенсивной терапии, имеющем соответствующее лечебное и контрольно-диагностическое оборудование, а также подготовленный персонал. Для проведения наркоза во время операции следует рекомендовать препараты, снижающие внутричерепное давление и маловлияющие на паренхиматозные органы. Для вводного наркоза наилучшими являются седуксен и оксибутират натрия, хотя возможно использование небольших доз барбитуратов. Для поддержания наркоза методом выбора является НЛА с закисью азота и кислородом. Можно использовать фторотан, а применение эфира как препарата, повышающего внутричерепное давление, может быть только вынужденным.
2 |
ГЛАВА
Операции при аномалиях развития носа, уха и шеи
ОПЕРАЦИИ ПРИ АНОМАЛИЯХ РАЗВИТИЯ НАРУЖНОГО НОСА
Деформации наружного носа по их виду делятся на пять основных групп [ и др., 19651: 1) западение спинки носа (седловидный нос); 2) длинный нос; 3) горбатый нос; 4) комбинированные деформации (длинный и горбатый нос); 5) деформации концевого отдела носа.
В области кончика носа встречается вдавление вследствие расхождения медиальных ножек и крыльных хрящей, один из которых может выступать больше кпереди и хорошо прощупываться. Наблюдаются также асимметрия носовых отверстий, дермоидные кисты и свищи спинки носа. Нередки комбинированные нарушения развития наружного носа и его полости (рис. 4).
При операциях на наружном носе (устранение западения спинки носа и др.) наиболее часто применяют разрез «птичкой» на кончике носа (рис. 5). При внутриносовом подходе используют различные разрезы. Так, при устранении горбатого носа, помимо разрезов со стороны кожи кончика носа, применяют разрез со стороны слизистой оболочки (рис. 6).
Западение спинки носа может быть в костном, хрящевом либо в том и другом отделах. Для устранения западения спинки носа чаще используют моделированный хрящевой трансплантат-вкладыш (рис. 7).
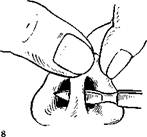
Мнения о разрезе и технике операции при длинном носе разноречивы. Поскольку в этих случаях всегда бывает удлинена и перегородка носа, удаляют сегмент из подвижной части перегородки и укорачивают нос за счет хрящевого отдела (рис. 8), нередко дополняют операцию наружными разрезами и иссечением избытков кожи.
При горбатом носе после разреза и отслоения тканей спиливают пилочкой горб вместе с надкостницей (рис. 9) и срезают скальпелем хрящ. Для укорочения кончика носа предложен ряд операций. Так. при выстоянии его вперед делают горизонтальный разрез и иссекают
26
Главе IF
Операции при аномалиях развития носа, уха и шеи
27
|
|
|
куски хряща (рис. 10). Хрящ кончика носа можно иссечь по Рауэру, предварительно подняв лоскут кожи (рис. 11). Для уменьшения ширины хрящевой части носа могут быть использованы операции Вей-ера (рис. 12) и другие (рис. 13).
Во всех случаях при операциях, производимых на носе, учитывают каноны гармонии, антропометрические данные строения черепа, лица, носа (рис. 14). После операции на нос накладывают моделирующую фиксирующую повязку (рис. 15).
ОПЕРАЦИИ ПРИ АНОМАЛИЯХ РАЗВИТИЯ ПОЛОСТИ НОСА
Чаще встречаются аномалии развития носовых раковин, объем которых бывает изменен, что приводит к нарушению основных физиологических функций носа.
Показаниями к хирургическим вмешательствам при аномалиях развития полости носа являются: 1) нарушение одной или нескольких функций носа; 2) воспалительные заболевания среднего уха; 3) воспалительные заболевания придаточных пазух носа; 4) нарушение слуха без признаков воспаления среднего уха; 5) хронические воспалительные заболевания верхних дыхательных путей. Противопоказаниями к операциям, хотя и временными, являются: острый средний отит, острые воспалительные заболевания верхних дыхательных путей, ангина, фурункул носа и фурункулез, инфекционные заболевания, диабет, заболевания крови, активная форма туберкулеза. Операции проводят преимущественно под местной анестезией.
Операции при гипергенезиях
Гипергенезия носовой раковины — это избыточное ее развитие, в основном за счет костного остова. Операция показана при нарушении носового дыхания и обоняния вследствие сужения носовых ходов (рис. 16). При ограниченной гипергенезии следует удалять лишь избыточную ткань, чаще локализующуюся на переднем конце носовой раковины.
Большая решетчатая булла имеет вид округлого образования, заполняющего просвет среднего и отчасти нижнего носовых ходов (рис. 17). Средняя носовая раковина при этом сдвинута в сторону перегородки носа или скрыта указанными образованиями; при гипергенезии крючковидного отростка наблюдается деформация переднего отдела средней носовой раковины.
При ограниченной гипергенезии, обусловленной гиперплазией мягких тканей, иногда бывает достаточно произвести подслизистую гальванокаустику носовых раковин (рис. 18). После местной анестезии тонкий игольчатый каутер прикладывают к переднему концу носовой раковины, а затем вводят в ее толщу. Предварительное подслизистое введение новокаина в значительной степени облегчает проведение
4. Аномалии развития носа.
а — «хобот»; б — придаток С «хобот») перегородки носа (микрофото).
Разрез «птичкой» по Рауэру.
€.
Внутриносовой разрез при горбатом носе.
7.
Операция по устранению западения спинки носа.
8.
|
Операция при длинном носе.

28
Глава II
Операции при аномалиях развития носа, уха и шеи
|
|
9. Операция при горбатом носе.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 |