Первый вариант операции (использование одной ножки грудино-ключично-сосцевидной мышцы) применяют при линейных и овальных фарингостомах с небольшим поперечным размером, безуспешно леченных другими хирургическими методами, а второй — при крупных фарингостомах и фарингоэзофагостомах и наличии вокруг фа-рингостом рубцовых и постлучевых изменений кожи.
342
Глава Vf
Операции при опухолях ЛОР-органов
343
Пластика (расширение) трахеостомы
Довольно часто после ларингэктомии трахеостома постепенно суживается. Этому способствует нагноение послеоперационной раны и расхождение швов вокруг сформированной после удаления гортани трахеостомы.
Узкая трахеостома не позволяет больному ходить без трахеотомической трубки. Длительное ношение трахеотомической трубки способствует развитию трахеитов, а главное рубцовому сужению трахеи: ниже трахеотомической трубки. В связи с этим узкая, недостаточная для дыхания трахеостома является показанием для ее пластического-расширения.
Наиболее распространенными являются методы, предложенные-Portman и Lore (рис. 388). Мы (В. С. Погосов, В. Ф. Антонив) модифицировали метод Лоре. В отличие от Lore мы не производим окаймляющего трахеостому разреза, а пользуемся подковообразнылг разрезом (рис. 389). Это позволяет сохранить связь трахеи с тканями и кожей у верхнего края трахеостомы. Кожа в этом месте, как правило, истончена, а зачастую и рубцово изменена. Сохранение этой связи облегчает выполнение операции, исключается опасность повреждения глотки или пищевода, и, кроме того, сохранение кровоснабжения тканей у верхнего края трахеостомы способствует лучшему заживлению послеоперационной раны. Расширение трахеостомы по методу Погосова — Антонива показано на рис. 390.
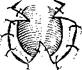
Производят подковообразный окаймляющий трахеостому снизу в сбоков разрез кожи. Отсепаровывают переднюю и боковые стенки трахеи. Иссекают два треугольных лоскута кожи по бокам от трахеостомы, оставляя неотслоенным равнобедренный треугольник кожи с вершиной у края трахеостомы (рис. 390, а). Переднюю стенку трахеи рассекают по средней линии сверху вниз на длину, равную высоте треугольника оставшейся кожи. Трахею подтягивают и края ее сшивают с краями кожи, как показано на рис. 390, б. На рис. 390, в и г представлена модификация метода с оставлением трех треугольных лоскутов кожи.
ОПЕРАЦИИ ПРИ ОПУХОЛЯХ НОСА, ОКОЛОНОСОВЫХ ПАЗУХ И НОСОГЛОТКИ
Удаление доброкачественных новообразований носа
Удаление ограниченных доброкачественных опухолей наружного носа, передних отделов боковой стенки его полости и перегородки не представляет особых трудностей. Такие опухоли могут быть иссечены, а если они в капсуле, то вылущены без окружающих здоровых тканей. При распространенных доброкачественных новообразовани-
ях, занимающих полость носа и ту или иную околоносовую пазуху, встает вопрос о выборе доступа. При таких вмешательствах вначале производят операцию по Денкеру.
Несколько сложнее обстоит дело при необходимости удалить со-•судистую опухоль наружного носа или его полости. В первом случае мы отдаем предпочтение криогенному воздействию, а во втором — комбинированному лечению, заключающемуся в создании хирургическим путем доступа к сосудистой опухоли и удалении ее в замороженном виде с помощью ультразвукового ножа. Ограниченные опухоли могут быть удалены эндоназально без создания дополнительных. доступов.
Удаление ангиофибромы носоглотки
К разряду сложных и опасных для жизни операций принадлежит удаление юношеских ангиофибром носоглотки. Юношеская ангио-•фиброма способна разрушать окружающие ткани, в том числе и костную. При неполном удалении она рецидивирует. Трудности при удалении этой опухоли в основном связаны с профузными кровотечениями, которыми, как правило, сопровождается операция.
При подготовке к вмешательству необходимо решить вопрос о доступе, который выбирают в зависимости от величины, распространенности и локализации опухоли. Через естественные пути (через нос и полость рта) могут быть удалены лишь ограниченные новообразования, не выходящие за пределы носоглотки. Если опухоль распространяется через хоаны в задние отделы полости носа, проникает в основную пазуху и крылонебную ямку, то необходимы другие доступы.
Для получения доступа к пораженной области производят операции по Денкеру или по Муру. Мы считаем целесообразной перевязку наружной сонной артерии на стороне более выраженного поражения. Перевязка наружной сонной артерии и широкий доступ позволяют быстро удалить даже распространенную опухоль и тем самым свести до минимума кровопотерю.
Операцию выполняют под интратрахеальным наркозом. Первый этап вмешательства — перевязка наружной сонной артерии на стороне большего распространения опухоли; второй — создание широкого доступа к опухоли; третий — удаление новообразования; четвертый — пальцевое исследование послеоперационной полости и тугая
ее тампонада.
Несомненно, наиболее ответственным из всех этапов является удаление новообразования. Этот этап нужно выполнить как можно быстрее. Начинают его с отделения опухоли от ее исходного места. Если опухоль не проникла в полость носа и околоносовые пазухи, то после отделения ее от места прикрепления в носоглотке кровотечение уменьшается, а опухоль целиком можно извлечь через операционную рану. Большую опухоль извлечь единым конгломератом трудно и
344
Глава VI
Операции при опухолях ЛОР-органов
345
|
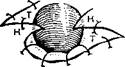
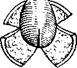
389. Метод Лоре в модификации Погосова—Антонина.
а — линии разрезов; б — вид трахеостомы после расширения; К — коша; Т • трахея.
ных отростков верхней челюсти, которые при необходимости также удаляют. После этого приступают к удалению хрящевого отдела носа. Иссекают его вместе с хрящевой частью перегородки. При распространении новообразования на боковую стенку полости носа удаляют и эту стенку вместе с раковинами, при этом вскрывают переднюю группу клеток решетчатого лабиринта. Заканчивают операцию тампонадой послеоперационной полости, состоящей из полости носа, одной или обеих верхнечелюстных пазух и передней группы клеток решетчатого лабиринта.
тогда приходится удалять ее по частям, пользуясь распатором, щипцами, контролируя свои действия пальцем. При удалении опухоли по частям возможность большой кровопотери значительно увеличивается. Кровопотерю необходимо возмещать в ходе операции путем переливания крови и кровезаменителей.
Удаление злокачественных опухолей наружного носа
При ограниченных поверхностно расположенных новообразованиях (чаще при базалиомах) I стадии (TiNoMo) можно ограничиться иссечением очага в пределах здоровых тканей с последующей пластикой дефекта путем перемещения кожных лоскутов на ножке. Если опухоль локализуется на поверхности хрящевого отдела носа, то можно выполнить резекцию пораженной части органа.
Удаление наружного носа
|
|
|
Показания: злокачественные опухоли наружного носа без пораже^ ния стенок верхнечелюстных пазух, за исключением медиальной (латеральной) стенки носа. Обезболивание — общее. После отслоения мягких тканей отделяют носовые косточки от лобной кости и лоб-
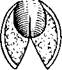
390. Расширение трахеостомы по Погосову — Антониву.
а, б — этапы первого варианта операции; в, г — этапы второго варианта операции.
Операции при злокачественных опухолях верхней челюсти
В настоящее время имеется довольно большое число вариантов хирургических вмешательств на верхней челюсти при злокачественных опухолях данной локализации. Наиболее распространенной операцией является удаление верхней челюсти. В зависимости от распространенности опухолевого процесса объем вмешательства может быть расширен. Вместе с челюстью удаляют содержимое орбиты, клетки решетчатого лабиринта, производят ревизию основной пазухи, кры-лонебной ямки, резецируют вертикальную ветвь нижней челюсти. Операция довольно травматична. Послеоперационный период протекает тяжело. Как правило, после этих вмешательств в дальнейшем необходимы пластические операции.
В основном различные варианты операций на верхней челюсти отличаются доступом к удаляемой опухоли. Эндоназальное вмешательство при злокачественных опухолях не дает достаточного обозрения и широкого доступа, следовательно, может быть нарушен основной принцип операции — радикальность. Мало отличаются от эн-^оназальных вмешательств доступы с рассечением мягких тканей хрящевой части наружного носа. При таком доступе операционное поле ограничивается размерами грушевидного отверстия. Эндона-зальные вмешательства и доступы с рассечением лишь мягких тканей можно применять как исключение при ограниченных новообразованиях нижней части перегородки носа.
Наиболее щадящим доступом при ограниченных новообразованиях полости носа является операция по Денкеру. Однако и это вмешательство при злокачественных опухолях имеет очень ограниченные показания. Операция применима только при локальных процессах в передненижней части латеральной стенки носа. При более распространенных опухолях этот доступ не может обеспечить необходимой широты обозрения и свободы действий хирурга.
Наиболее распространенными при таких заболеваниях являются вмешательства с наружным доступом, через разрезы на лице. Таких доступов известно довольно много. Б. А. Шварц (1961) разделил эти
316
Глава Vf
Операции при опухолях ЛОР-органов
347
доступы на ряд групп, положив в основу деления направление доступа. В первую группу он отнес упомянутые выше доступы через естественные пути. Следующую группу составляют доступы через наружные разрезы с использованием резекции костей для расширения операционного поля. Сюда автор отнес челюстно-носовой, небный, небно-альвеолярный и лицевой доступы.
Кратко остановимся на каждой из названных групп. К группе челюстно-носовых доступов в первую очередь следует отнести операцию Мура, которую начинают с разреза кожи, который проходит от середины брови, огибает внутренний край глазницы и идет вниз вдоль боковой поверхности носа до нижнего края его крыла (рис. 391, а). Следующим этапом вмешательства является обнажение и резекция грушевидного отверстия и лобного отростка верхней челюсти на стороне поражения. Эта операция обеспечивает доступ к верхним отделам носа и передним клеткам решетчатого лабиринта. Поскольку злокачественные опухоли редко расположены только в данной области, то и операцию производят редко.
Для расширения доступа вскоре это вмешательство было модифицировано. Кроме носовой кости и лобного отростка верхней челюсти, стали резецировать переднюю и медиальную стенки верхнечелюстной пазухи. Мы стали добавлять и рассечение верхней губы (рис. 391, д).
При двустороннем процессе операция Мура и ее модификации не могут быть применены. В этом случае можно применить операцию, предложенную Preising. После Т-образного разреза кожи, горизонтальная линия которого проходит в области надбровных дуг, производят удаление обеих носовых костей, лобных отростков верхней челюсти, слезных костей, медиальной части орбиты и передних стенок лобных пазух. По объему операция напоминает вмешательство по Муру, произведенное сразу с двух сторон, отличие лишь в линии кожного разреза и резекции передних стенок лобных пазух. Отнести эту операцию к группе челюстно-носовых можно лишь условно, поскольку по объему она выходит далеко за пределы носа и верхней челюсти. Мы несколько модифицировали разрез Прайсинга. Горизонтальную ветвь проводим по нижнему краю бровей. Линия разреза напоминает размах крыльев (рис. 391,в). Это вмешательство, как и операция по Муру, обеспечивает доступ к верхним отделам носа, передним клеткам решетчатого лабиринта и лобным пазухам, однако в чистом виде ее применяют редко. Ни один из перечисленных доступов не позволяет осмотреть верхнечелюстную пазуху, задние отделы носа, основание черепа и носоглотку.
Небные доступы (через твердое небо со стороны ротовой полости) при злокачественных опухолях носа и околоносовых пазух не отвечают основным требованиям онкологических операций, в клинике эти доступы почти не применяют. Их иногда используют лишь как дополнение (расширение) к другим доступам. То же можно сказать и по поводу небно-альвеолярного доступа [Зимонт Д. И., 1957]. One-
рация трудная, травматичная. Ее можно применять лишь при ограниченных опухолях альвеолярного отростка и твердого неба.
В настоящее время наибольшее распространение нашли лицевые доступы, предусматривающие расширение операционного поля за счет резекции или полного удаления верхней челюсти. Нужно подчеркнуть, что резекцию челюсти в том или ином виде применяют значительно реже, чем удаление ее. Это, как правило, связано с распространенностью опухолевого процесса. Резекция не всегда может обеспечить абластичность вмешательства. Основной операцией при опухолях околоносовых пазух до настоящего времени остается удаление верхней челюсти.
Мы используем модифицированный и дополненный разрез по Муру. Линия такого разреза идет по нижнему краю брови до внутреннего угла глазницы, затем — вдоль боковой стенки носа, огибает его крыло, доходит до середины верхней губы и рассекает ее сверху вниз. Дальше разрез ведут под верхней губой вдоль альвеолярного отростка по переходной складке спереди назад. Такой разрез создает широкий доступ к верхней челюсти, ее скуловому, альвеолярному и лобному отросткам. При необходимости этот разрез может быть дополнен ветвью, идущей вдоль нижнего края глазницы, или вертикальной ветвью, проходящей от угла рта к краю нижней челюсти и кзади вдоль края до ее угла (рис. 391, г).
После разреза и отсепаровки мягких тканей кверху и в стороны так, чтобы полностью обнажить переднюю стенку до нижнего края глазницы, край грушевидного отверстия, лобный, скуловой и альвеолярный отростки верхней челюсти, приступают к выполнению операции на костных тканях. Проволочной пилой, проведенной через нижнюю глазничную щель под скуловой отросток, разъединяют челюсть со скуловой и частично с лобной костью. В дальнейшем отделяют челюсть от ложной и носовой костей. Ответственным и трудным моментом операции является расчленение челюстных костей по средней линии. Прежде чем приступить к этому этапу операции, следует сделать дополнительный разрез слизистой оболочки и надкостницы вдоль твердого неба по средней линии до мягкого неба, которое отсекают от твердого и отводят кзади. Долотом разъединяют обе кости в области альвеолярного отростка и твердого неба. Пользуясь долотом, отделяют верхнюю челюсть от небной кости и крыловидного отростка основной.
После разъединения костных швов и сращений верхняя челюсть держится только на мягких тканях. Рассечение мягких тканей, как правило, связано с опасностью кровотечения из ветвей внутренней челюстной артерии. Перевязать сосуды в глубине раны не представляется возможным. Останавливают кровотечение тугой тампонадой послеоперационной полости. После остановки кровотечения осматривают макропрепарат удаленной челюсти, изучают все ее стенки. Если они целы и нет признаков прорастания новообразования за пределы удаленных тканей, то на этом операцию можно закончить. При подозрении, что на каком-то участке опухоль вышла за пределы удаленной челюсти, производят ревизию раны, обращая особое вни-
348
Глава VI
Операции при опухолях ЛОР-органов
34»
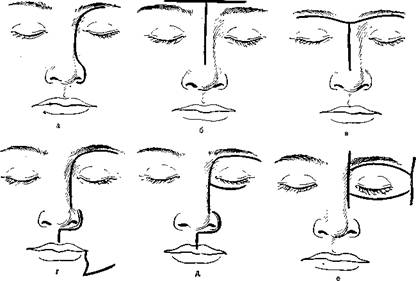
391. Виды разрезов при операциях по поводу злокачественных опухолей носа и верхней челюсти.
а — по Муру; б — по Прайсингу; в — наша модификация разреза по Прайсингу; г, д — модификации разреза по Муру; е — по Головину.
мание на подозрительные участки послеоперационной полости. Такой ревизии мешает кровотечение, которое после удаления тампона, как правило, возобновляется. В этих случаях следует применить отсос, быстро осмотрев послеоперационную полость и исследовать ее с помощью пальца, подозрительные участки дополнительно выскоблить, а при необходимости расширить вмешательство. Поскольку кровотечение грозит большой кровопотерей, ограничивает действия хирурга во времени, мешает провести тщательную ревизию раны, мы при всех таких операциях предварительно перевязываем наружную сонную артерию на стороне поражения. Это значительно уменьшает кровопотерю в ходе операции и позволяет провести ее более тщательно.
После удаления челюсти особое внимание при ревизии раны нужно обратить на состояние клеток решетчатого лабиринта, основной пазухи, крылонебной и подвисочной ямок, а также носоглотки. Опухоли верхней челюсти, как и всякой другой анатомической области, при своем инфильтративном росте редко придерживаются анатомических границ отдела и области. Иногда имеются какие-то определенные излюбленные направления роста, но они не соответствуют анатомическим границам органа. Вследствие этого не всегда можно
ограничиться резекцией или полным удалением того или иного органа, в данном случае верхней челюсти. Значительно чаще приходится затрагивать и смежные с ней участки и органы, меняя по ходу операции ранее намеченные планы, отступая от классических описаний. Само собой понятно, что чем лучше обследован больной до> операции, тем детальнее можно разработать и заранее предусмотреть, ход вмешательства. Мы всегда стремимся разработать заблаговременно план действий, чтобы во время операции не было неожиданностей. Любые трудности в ходе вмешательства преодолеть легче,, если о них знаешь заблаговременно.
После удаления верхней челюсти послеоперационная рана сообщается с полостью рта. Тампон плохо держится в ране и может выпадать в ротовую полость, поэтому для больного заранее, до операции, изготавливают временный протез подлежащей удалению-части альвеолярного отростка и твердого неба. После операции и гугой тампонады послеоперационной полости протез устанавливают на место, фиксируют к зубам здоровой верхней челюсти. Таким образом разобщают раневую и ротовую полости. Это облегчает прием пищи, позволяет больному разговаривать. Марлевый тампон полностью удаляем на 3—4-й день после операции. Длительное пребывание тампона в полости считаем нецелесообразным, 3—4 дня достаточно, чтобы сосуды тромбировались окончательно. При удалении-тамдона в такие сроки мы ни разу не отмечали кровотечений. Кроме того, раннее удаление тампона способствует раннему гранулированию раны, уменьшает возможность ее нагноения. Начинаем удаление тампона уже на 2-й день после операции (подтягиваем, отрезаем его часть). Это снижает давление на стенки послеоперационной полости. Уменьшается напряжение, создаются благоприятные-условия для улучшения лимфостока и кровообращения в окружающих тканях. Уменьшаются боли в области раны и головная боль.
Как было отмечено выше, опухоль редко ограничивается верхней челюстью и объем вмешательства довольно часто приходится увеличивать за счет других околоносовых пазух и смежных областей. Довольно часто наряду с удалением верхней челюсти приходится широко вскрывать клетки решетчатого лабиринта. Вскрытие этих клеток не представляет особых трудностей, однако связано с опасностью кровотечения. Кровотечения при выполнении этой части операции бывают даже после перевязки наружной сонной артерии, так как кровоснабжение передневерхних отделов носа и решетчатого лабиринта осуществляется системой внутренней сонной артерии. Особая осторожность при вскрытии клеток решетчатого лабиринта требуется вследствие близости продырявленной пластинки, которую нужно щадить.
После вскрытия передних и средних клеток решетчатого лабиринта становится доступной осмотру передняя стенка основной пазухи. При ревизии этой пазухи также требуется осторожность. Близость кавернозных синусов и крупных ветвей артерии основания черепа
350
Глава VI
Операции при опухолях ЛОР-органов
351
делают манипуляции в пазухе особо опасными. Следующим этапом. является ревизия задних отделов основания черепа и носоглотки, а затем крылонебной и подвисочной ямок.
Экзентерация глазницы
При распространении новообразования на орбиту требуется еще большее расширение объема операции. К удалению верхней челюсти добавляют экзентерацию глазницы, резецируют соответствующие степ-кп ее, при необходимости вскрывают лобную пазуху и осматривают •ее стенки. Удаление содержимого орбиты требует дополнительных разрезов кожи.
На глазницу опухоль распространяется чаще всего из верхней челюсти через нижнюю стенку или из решетчатого лабиринта, через медиальную. Экзентерацию глазницы производят вместе с резекцией верхней челюсти и решетчатого лабиринта, оставляя лишь интакт-ные латеральную и верхнюю стенки глазницы. После освобождения верхней челюсти от костных швов и соединений отслаивают содержимое глазницы от верхней и боковых стенок, по мере возможности мобилизуют его пересечением глазодвигательных мышц. Легкой трак-цией на себя выводят глаз из глазницы, на зрительный нерв и сосудистый пучок глаза накладывают в глубине раны зажим и лишь после этого отсекают. Таким образом, единым блоком удаляют верхнюю челюсть, содержимое глазницы и решетчатый лабиринт.
Иногда злокачественные опухоли развиваются первично в глазнице, а затем прорастают в близлежащие области. В этих случаях можно ограничиться операцией, основным моментом которой является экзентерация глазницы. Это вмешательство, предложенное С. С. Головиным (1909), заключается в следующем. Производят разрезы кожи: два вертикальных и два горизонтальных, охватывающих глазницу с четырех сторон (рис. 1,д), мягкие ткани отодвигают в стороны, мобилизуют содержимое глазницы и поднадкостнично удаляют. Затем при необходимости производят ревизию верхнечелюст-:ной и лобной пазух, а также клеток решетчатого лабиринта. Заканчивают операцию тампонадой послеоперационной полости с выведением концов тампона в полость носа и накладывают швы на кожу. В. П. Филатов (1930) несколько расширил объем этого вмешательства. Содержимое глазницы удаляют единым блоком со всеми ее костными стенками (верхней, медиальной, нижней и боковой). Таким образом удается достичь большего радикализма операции.
В оториноларингологической практике эти операции в чистом виде применяют редко, их чаще используют как дополнение к более радикальным и обширным вмешательствам, включающим удаление верхней челюсти, содержимого глазницы и ревизию остальных око-лоносовых пазух. Такая обширная операция, как удаление верхней челюсти с экзентерацией глазницы, вскрытием одной или обеих лобных пазух, удалением решетчатого лабиринта, ревизией основной
пазухи, основания черепа и носоглотки, показана при распространенных опухолях, требующих большего расширения вмешательства (переход опухоли на противоположную сторону, прорастание мягких тканей носа) за счет удаления наружного носа и резекции некоторых частей верхней челюсти и решетчатого лабиринта с противоположной стороны. Иногда, кроме проведения операции по поводу первичного очага, возникает необходимость удаления метастазов в регионарные лимфатические узлы.
Тактика и последовательность таких операций должны быть тщательно продуманы. Обширную и травматичную операцию по поводу первичного очага у ослабленных больных нельзя производить одновременно с операцией Крайля. Ее можно выполнить следующим этапом. Во всех остальных случаях лучше осуществить оба эти вмешательства одновременно. Желательно начать операцию с перевязки наружной сонной артерии и удаления клетчатки шеи с содержащимися в ней увеличенными лимфатическими узлами. Если лимфатические узлы подвижны, не спаяны с сосудисто-нервным пучком шеи,, то можно сохранить внутреннюю яремную вену и грудино-ключцч-но-сосцевидную мышцу. В блок удаляемых тканей включают и подчелюстные лимфатические узлы. Затем приступают к удалению первичного очага.
Не всегда показаны такие обширные и травматичные вмешательства. Иногда можно ограничиться не только удалением одной верхней" челюсти, но и ее частичной резекцией. Если новообразование локализуется в задневерхних отделах верхнечелюстной пазухи и переходит на решетчатый лабиринт, но остаются интактными альвеолярный отросток и твердое небо, то их можно сохранить. Если опухоль локализуется только в нижних и передненижних отделах пазухи, то нет необходимости удалять нижнюю стенку глазницы (верхняя стенка верхнечелюстной пазухи). Таким образом, в каждом конкретном случае объем операции необходимо определять индивидуально с учетом в первую очередь распространенности опухоли и направления ее роста. Однако радикализм операции должен быть обеспечен в любом случае. Нельзя придавать большое значение косметическому эффекту операции в ущерб радикальности и абластно-сти вмешательства.
В последние 2 года для рассечения мягких тканей и костных образований мы широко используем ультразвуковой нож.
При злокачественных сосудистых опухолях даже после перевязки наружной сонной артерии операция, как правило, сопровождается повышенной кровоточивостью. С целью уменьшения потери крови мы наряду с ультразвуковым ножом применяем замораживание опухоли. Удаление новообразования и окружающих тканей в замороженном виде уменьшает кровотечение в ходе операции, позволяет манипулировать на «сухом» операционном поле. Это улучшает условия операции, позволяет более четко определить распространенность новообразования и удалить его в пределах здоровых тканей.
352
Глава VI
Операции при опухолях ЛОР-органов
353
|
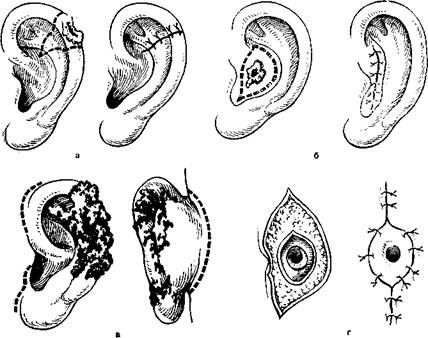
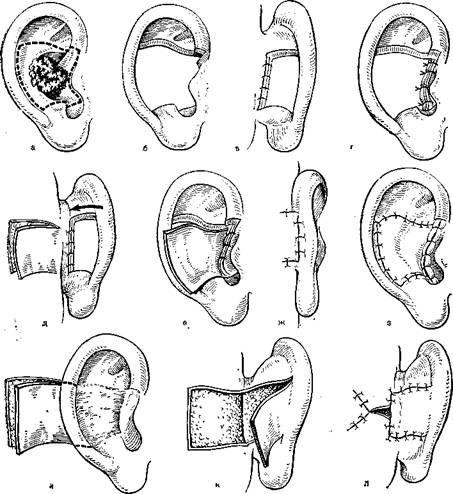
392.Некоторые варианты резекций ушной раковины.
а — иссечение клиновидного участка ушной раковины; б — резекция раковины при поражении cavum conche; в, г •— полное удаление ушной раковины.
ОПЕРАЦИИ ПРИ ОПУХОЛЯХ УХА
Резекция ушной раковины
Частичное иссечение ушной раковины допустимо при доброкачественных опухолях и ограниченных злокачественных новообразованиях. Большинство доброкачественных опухолей и ограниченные очаги базалиомы, не распространяющиеся на надхрящницу, могут быть удалены без подлежащего хряща. О поражении надхрящницы до некоторой степени можно судить на основании данных гидравлической отслойки ее с помощью новокаина во время анестезии. Если опухоль инфильтрует надхрящницу, то ввести под нее новокаин, как правило, не удается: раствор выливается через изъязвленные участки опухоли или же обходит опухолевый очаг.
После отслойки надхрящницы и удаления опухолевого очага поверхность хряща исследуют под микроскопом. Убедившись, что хрящ
393. Этапы резекдии ушной раковины при поражении ее центральной части с последующей пластикой.
а •— очаг поражения и линия разреза; б — вид ушной раковины спереди посла удаления пораженной части; в — сшивание кожи заушной области с кожей передней поверхности ушной раковины вдоль медиального края раны — вид сзади; г — вид спереди; д— формирование кожного лоскута в области сосцевидного отростка; е — ушную раковину прижимают к сосцевидному отростку, кожный лоскут выводят в дефект, возникший после резекции раковины; ж — сшивание краев дефекта задней поверхности ушной раковины с краями раны, возникшей после формирования кожного лоскута в области сосцевидного отростка; з — сшивание краев кожного лоскута с кожей передней поверхности ушной раковины; и — спустя 1—2 мес после резекции и первичной пластики ушной раковины мобилизую» ушную раковину (формирование кожного лоскута с основанием у места прикрепления задней поверхности завитка к. еесцевидному отростку); к т—отделение ушной раковины и сформированного кожного лоскута от сосцевидного отростка; л— ушивание послеоперационной раны.
23 Атлас оперативной оториноларингологии ;
Операции при опухолях ЛОР-органов
35!)
|
354 |
Глава VI |
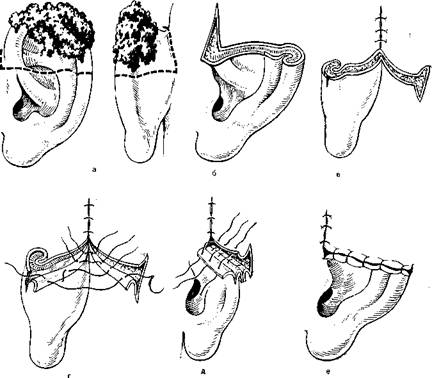
394. Резекция при поражении верхней части ушной раковины.
а — опухолевый очаг и линии разреза; б — оставшаяся часть раковины после удаления опухолевого очага; в — формирование ложа в области сосцевидного отростка для фиксации оставшейся части раковины; г — наложение кетгутовых швов на кожу задней поверхности ушной раковины и нижний край раны в области сосцевидного отростка; д, е — наложение шелковых швов на верхний край раны № кожу передней поверхности ушной раковины.
чистый и гладкий, приступают к пластике. Хрящ прикрывают свободным кожным лоскутом, взятым из области сосцевидного отростка. Если опухоль локализуется на задней поверхности ушной раковины., то пластику можно произвести с помощью кожного лоскута на ножке.
Злокачественные новообразования, расположенные в области завитка, могут быть удалены без существенного косметического дефекта посредством иссечения клиновидного участка ушной раковины (рис. 392). Опухоли ладьевидной ямки, за исключением доброкачественных новообразований и поверхностных базалиом, необходимо иссекать с подлежащим хрящом и кожей задней поверхности рак^-вины. Разрез проводят таким образом, чтобы иметь возможность сопоставить края раны без существенной деформации ушной раковины;
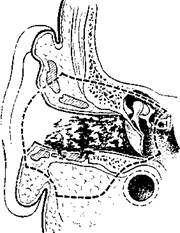
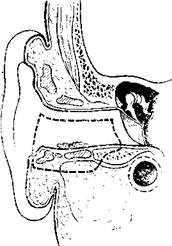
395. йхема резекции нижней стенки наружного слухового прохода.
3%. Схема резекции ушной раковины и наружного слухового прохода с трепанацией сосцевидного отростка и удалением содержимого барабанной полости.
(рис. 392. б). Возможные варианты резекций ушной раковины представлены на рис. 393 и 394.
Удаляя злокачественную опухоль, разрез нужно проводить, отступя от видимой границы очага не менее чем на 1 см. Для определения границ опухоли желательно пользоваться операционньш микроскопом. Резекции ушной раковины возможны только при ограниченных новообразованиях. Их необходимо выполнять лишь по строгим показаниям с соблюдением всех правил абластики.
Удаление ушной раковины
Показания: обширное поражение ушной раковины сосудистой и злокачественной опухолью с вовлечением в процесс хрящевого остова. Обезболивание — местное. Этапы операции представлены на
рис. 392, в, г.
У больных, которые носят очки, после удаления ушной раковины рекомендуют создавать складку из кожи головы для фиксации дужки. В последующем при отсутствии рецидива по желанию больного можно приступить к пластическим операциям по созданию ушной раковины.
23*
35в
Глава VI
Операции при опухолях ЛОР-органов
357
Операции при опухолях наружного слухового прохода
Доброкачественные опухоли могут быть иссечены в пределах здоровых тканей без нарушения хрящевого или костного остова. Злокачественные опухоли I стадии тоже могут быть иссечены эндаурально, но обязательно с подлежащими тканями (рис. 395).
Если опухоль распространяется на ушную раковину, то вместе с наружным слуховым проходом удаляют и пораженную часть ушной раковины. В зависимости от распространенности опухоли операция может быть расширена за счет резекции или полного удаления околоушной слюнной железы, трепанации сосцевидного отростка и удаления содержимого барабанной полости (рис. 396).
Операции при опухолях, не выходящих за пределы среднего уха
При доброкачественных опухолях, чаще сосудистых или гломусных, ограниченных барабанной полостью, допустимы эндауральные вмешательства. Обезболивание — местное с НЛА. Поскольку гломусные опухоли чаще исходят из нижних отделов медиальной стенки барабанной полости, вскрытие полости отличается от такового при отосклерозе.
Разрез кожи ведут параллельно барабанному кольцу, отступя от него на 2—3 мм, по нижней и задней стенкам наружного слухового прохода. Барабанную перепонку после отслоения приподнимают вместе с кожей наружного слухового прохода кверху и кпереди. Осторожно сбивают латеральную стенку аттика, а затем и выступающую над дном барабанной полости часть нижней стенки наружного слухового прохода. Задненижние отделы барабанной полости осматривают с помощью микроскопа, стараются определить границы опухоли, ее цвет, поверхность, консистенцию, а если есть возможность, то и сосудистый рисунок слизистой оболочки вокруг опухоли. Однако сделать это трудно, а в большинстве случаев практически невозможно. Повышенная кровоточивость тканей при сосудистых опухолях мешает детальному осмотру сосудистой сети.
Гемостаз производят с помощью криовоздействия или ультразвука. В ходе операции с этой же целью можно выполнить временную тампонаду барабанной полости марлевым тампоном, пропитанным раствором эпсилон-аминокапроновой кислоты. Применение сосудосуживающих средств малоэффективно. Стенка атипичных сосудов опухоли лишена' мышечных элементов и не реагирует на эти средства. Признаком полного 'удаления опухоли' можно считать уменьшение или прекращение интраоперационного кровотечения. Добившись остановки кровотечения, производят ревизию бара'банной полости. Подозрительные участки и исходное место опухоли подвер-
гают криовоздействию. После такой ревизии послеоперационной полости барабанную перепонку укладывают на место. Барабанную полость ориентируют с помощью тефлоновой трубочки, введенной через разрез в задненижнем квадранте барабанной перепонки. Наружный слуховой проход рыхло тампонируют. На этом операцию
заканчивают.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 |