Табл. 16 Частота возникновения местно-региональных рецидивов в зависимости от типа послеоперационной (адъювантной) терапии.
Адъювантная терапия | Количество пациентов n | Местный рецидив n (%) |
ПХТ с антрациклинами | 136 | 7 (5,1%) |
ПХТ с таксанами | 44 | 2 (4,5%) |
другие схемы ПХТ | 15 | 2 (13,3%) |
ПХТ + таргетная терапия | 32 | 2 (6,3%) |
Гормонотерапия | 59 | 4 (6,8%) |
Всего | 286 | 17 (5,9%) |
р=0.7
Данные таблицы 16 свидетельствуют о том, что разница проведение адъювантной системной терапии с учетом не только первичной стадии но и pTNM (после неоадъювантного лечения) и учёте биологического подтипа РМЖ сопровождается относительно низкой частотой рецидива (5.9%) за 10 лет наблюдения.
Табл. 17 Частота местно-регионального рецидива в зависимости от биологического подтипа РМЖ в резидуальной (остаточной) опухоли после неоадъювантной терапии.
Биологический подтип РМЖ | Число пациентов n | Местный рецидив n | Местный рецидив % |
Люминальный А | 57 | 1 | 1,8 |
Люминальный В Her2- | 67 | 4 | 6,0 |
Люминальный В Her2+ | 19 | 3 | 15,8 |
HER2 + (не люминальный) | 44 | 4 | 9.1 |
трижды негативный | 118 | 8 | 6,9 |
Всего | 286 | 17 | 5,9 |
Р<0.5
В таблице № 17 очевидно повышенное количество местных рецидивов у пациентов с Her2+ и трижды негативным РМЖ.
Табл. 18 Частота местно-регионального рецидива в зависимости от биологического подтипа РМЖ в резидуальной (остаточной) опухоли после неоадъювантной терапии в зависимости от объема операции.
Биологический подтип РМЖ | Тип операции | Число пациентов n | Местный рецидив | |
n | % | |||
Люминальный А | Органосохраняющая | 11 | 0 | 0% |
Мастэктомия | 46 | 1 | 1,8% | |
Люминальный В Her2- | Органосохраняющая | 14 | 1 | 7.1% |
Мастэктомия | 53 | 3 | 5.6% | |
Her2+* | Органосохраняющая | 11 | 2 | 18,2% |
Мастэктомия | 33 | 2 | 6% | |
трижды негативный | Органосохраняющая | 50 | 6 | 12% |
Мастэктомия | 68 | 2 | 2.9% | |
Всего | 286 | 17 | 5,9% | |
*Данная группа пациентов не получала таргетную терапию. P=0.098
Из таблицы № 18 и 19 очевидно, что при Her2 позитивный и трижды негативный подтип РМЖ по данным исследования имеют самый высокий риск местно-регионального рецидива (18,2% и 12,0% соответственно).
При сравнении люминального А с остальными подтипами показатели местных рецидивов достоверно ниже (1.8% vs 6.9%) Р<0.5.
В таблице 18 представлена частота местного рецидива при различных биологических подтипах РМЖ в зависимости от объема операции. Хотя достоверных отличий не наблюдается из-за разного числа пациентов в разных подгруппах, всё же просматривается некоторая тенденция к более высокой частоте рецидивов у пациентов с HER2–позитивным и трижды негативным подтипами, подвергавшихся органосохраняющему лечению (18,2% и 12% соответственно).
При люминальном А подтипе РМЖ наблюдался всего 1 рецидив (1,8% ). При сравнительном анализе с другими подгруппами становится ясно что пациенты с люминальным А подтипом РМЖ являются самой безопасной группой для выполнения органосохраняющих операций после НАХ.
При люминальном В HER2 негативном подтипе РМЖ имеется достоверная разница в возникновении рецидивов после радикальных мастэктомий и органосохраняющих операций (табл. 19). Имеется повышенный риск возникновения рецидивов после органосохраняющих операций. У пациентов с люминальным В HER2 негативным РМЖ после органосохраняющих операций частота рецидивов доходит до 21,0%, в группе пациентов после мастэктомии рецидивы встречались лишь в 1,9% случаев. При люминальном B Her2+ РМЖ высокая часть местно-региональных рецидивов после органосохраняющего лечения можно объяснить тем что пациенты из этой группы не получали таргетного лечения.
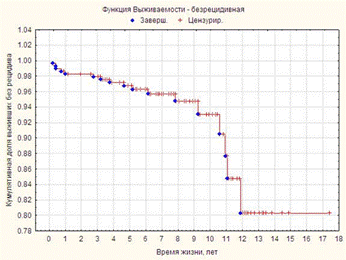
Рис 12 Общая безрецидивная выживаемость.
На рисунке 12 отражена безрецидивная выживаемость. Возникновение рецидивов первые три года наблюдения не превышает 2%.
Наибольший удельный вес (57%) процентов всех местно-региональных рецидивов приходятся на первые пять лет наблюдения, из них (с учетом только местных рецидивов).
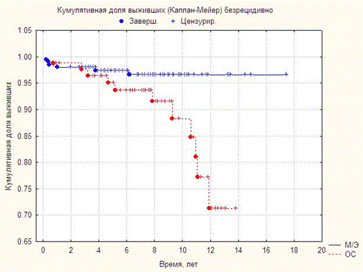
Рис. 13 Безрецидивная выживаемость в зависимости от объема операций.
На рис. 13 представлена 10-летняя безрецидивная выживаемость в зависимости от объема операции (мастэктомия или органосохраняющая операция) p=0.05.
Представляется важным изучение отдаленного рецидива заболевания (отдаленного метастазирования) в зависимости от биологического подтипа остаточной (резидуальной) опухоли после неоадъювантной системной терапии. При среднем периоде наблюдения 5.5 года (от 4 до 10 лет) отдаленные метастазы в группе пациентов подвергшихся мастэктомии выявлены у 27% люминальным А и люминальным В (HER2-негативным) и у 30% пациентов с трижды негативным РМЖ. Сведенья о HER2-позитивном РМЖ неоднозначны из-за малого числа наблюдений. Такие же закономерности наблюдались у пациентов, подвергшихся органосохраняющему лечению: отдаленные метастазы наблюдались у 66,7, при трижды негативном РМЖ против 8% у пациентов с люминальными А и В опухолями.
Отдалённое метастазирование в исследуемой группе выявлено у 68 (23,8%) пациентов. В группе с органосохраняющим лечением отделенные метастазы выявлены у 12 пациентов (14%). После мастэктомий отдаленное прогрессирование диагностировано у 56 (28%) пациентов, то есть в два раза чаще чем после органосохраняющего лечения. Несомненно это связано с более частым выполнением органосохраняющих операций при полном клиническом ответе
т. е. (в 95,2% против 10%)
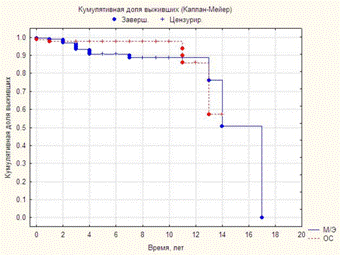
Рис. 14 Показалетней общей выживаемости в зависимости от вида операций после завершения неоадъювантной терапии р>0.5.
Как видно из рис.14 при наблюдении до 4 лет не выявлено достоверных отличий показателей общей выживаемости между группами пациентов подвергшихся органосохраняющему лечению и мастэктомиями (р>0.5). В последующем видна тенденция к более высокой общей выживаемости среди пациентов подвергшихся органосохраняющему лечению (р=0.054).
Ретроспективный анализ рандомизированых исследований
Неоадъювантная эндокринотерапия в сравнении с неоадъювантной химиотерапией
Представленное исследование является открытым рандомизированным испытанием 2В фазы, направленным на сравнение эффективности ежедневной эндокринотерапии (эксеместаном или анастразолом) и химиотерапии (доксорубицин и паклитаксел, каждые 3 недели, 4 цикла) у постменопаузальных больных первичным ER-позитивным РМЖ.
239 больных ER-позитивным и/или PR-позитивным РМЖ (T2N1-2, T3NO-1, T4NOMO) рандомизировались на получение неоадьювантной эндокринотерапии (ЭТ) (анастразол 1 мг/день или эксеместан 25 мг/день в течение 3 месяцев, 121 больная) или химиотерапии (ХТ) (доксорубицин 60 мг/м2, паклитаксел 200 мг/м2 , 4 цикла с перерывом в 3 недели, 118 больных). На момент включения больным не представлялось возможным выполнить органосохраняющую операцию из-за большой распространенности процесса.
После выполнения органосохраняющей операции все пациентки подвергались лучевой терапии (в дозе 50 Гр в 25 фракций). Средний период наблюдения составил 10,7 года. Частота общего клинического ответа (PR + CR) была одинаковой в группе эндокринотерапии и в группе химиотерапии (65,5% и 63,6%; р > 0,5). Первичный анализ показал одинаковую частоту ответа среди больных, получавших эксеместан и анастразол. Это позволило рассмотреть и проанализировать данные по всем больным, получавшим ингибиторы ароматазы, в единой группе эндокринотерапии. Была отмечена тенденция к более высокой частоте клинического ответа на лечение и выполнения органосохраняющих операций в группе больных с высокой экспрессией ER (значение Allred > 6) в группе эндокринотерапии в сравнении с группой химиотерапии (43% против 24%; р = 0,054; табл.20).
Таблица 20. Общая частота объективного ответа (PR + CR) на лечение среди больных с высокой экспрессией ER*
Общий ответ на лечение (CR+PR)* | Эндокринотерапия (п=70) | Химиотерапия | Значение р |
Ответ по данным клинического осмотра | 49 (70%) | 38 (60%) | 0,068 |
Ответ по данным маммографии | 46 (66%) | 38 (60%) | 0,088 |
Выполнение органосохраняющей операции | 30 (43%) | 15(24%) | 0,054 |
PR – полный ответ ; CR – частичный ответ

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 |



