*Высокий уровень ER определяется как значение Allred ≥ 6 или ≥ 120 ммоль/г.
После завершения неоадъювантного лечения среди всех больных, включённых в исследование, у 31 больной (13%) не представлялось возможным выполнить хирургическое вмешательство из-за прогрессирования заболевания (у 12,3 % получавших эндокринотерапию и 13,5% больных, получавших химиотерапию). 22 больным проведено, «переключение» на другой вид лечения: больные, изначально получавшие эндокринотерапию, были переведены на химиотерапию, а больные, изначально получавшие химиотерапию, были переведены на эндокринотерапию. Стабилизация наблюдалась у 21% больных, получавших эндокринотерапию, и у 26% больных, получавших химиотерапию.
Анализ частоты выполнения органосохраняющих операций в соответствии с характеристиками больных до начала лечения продемонстрировал тенденцию к повышении частоты выполнения органосохраняющих операций у больных с клинической стадией Т2, ER+, PR+, 70 лет и старше (р= 0,054) после проведения неоадъювантной эндокринотерапии. В первые 5 лет не было отмечено разницы между эндокринотерапией и химиотерапией в отношении частоты местно-региональных рецидивов и появления отдаленных метастазов (8,2% и 7,6%, соответственно р = 0,99; 14,8% и 15,2%; соответственно р = 0,83). Не было отмечено значимой разницы в показателях 5-летней безрецидивной выживаемости между 121 больной, получавшей неоадьювантную эндокринотерапию, и 118 больными, получавшими химиотерапию: 71,0% и 67,7% соответственно (р > 0,5). После 5,6 года наблюдения были получены данные о 35 «событиях» в группе больных, получавших эндокринотерапию (24 из 66 подвергшихся мастэктомии, и 11 из 55 подвергшихся органосохраняющей операции). Показатели 5-летней безрецидивной выживаемости равнялись 63,6% после мастэктомии и 72,6% после органосохраняющей операции (р = 0,076). Побочные явления лечения чаще наблюдались среди больных, получавших химиотерапию. Не было отмечено ни одного серьезного нежелательного явления в группе больных, получающих эндокринотерапию.
На 14-ой международной конференции по раку молочной железы (St. Gallen), 2015 нами были представлены результаты этого рандомизированного исследования, после иммуногистохимического определения биологических подтипов РМЖ (Semiglazov V., Petrenko O. и соав. 2015). К люминальным были отнесены опухоли высокой экспрессии рецепторов эстрогенов (Allred = >6) HER2-негативные, G1. К люминальным В отнесены опухоли: G2-3, ER+ и/или PR+, HER2±.
Большинство пациентов (133 или 55,6%) имели люминальный А подтип (70 пациентов получали эндокринотерапию ингибиторами ароматазы, 63 пациента - химиотерапию (таксаны + антрациклины).
Люминальный В (HER2 – негативный) идентифицирован у 75 пациентов (31,4%), 37 пациентов получили эндокринотерапию, 38 пациентов – химиотерапию.
Люминальный В (HER2 – позитивный) идентифицирован у 31 пациента (13%), 14 из них получали эндокринотерапию, 17 пациентов – химиотерапию (без анти - HER2 таргетной терапии).
Наблюдалась явная тенденция к более высокой частоте объективных клинических ответов и выполнения органосохраняющих операций у пациентов с высокой экспрессией ER (люминальный А РМЖ) у получивших неоадъювантную эндокринотерапию ингибиторами ароматазы в сравнении с группой пациентов, получавших химиотерапию таксанами и антрациклинами ( 43% против 24%; р=0,054).
Исследование показало явную тенденцию к улучшению показателей 10 летней безрецидивной выживаемости при люминальном А подтипе РМЖ в группе пациентов, получавших эндокринотерапию в сравнении с химиотерапией (72,8% против 53,9% р= 0,062) [рис. 15]
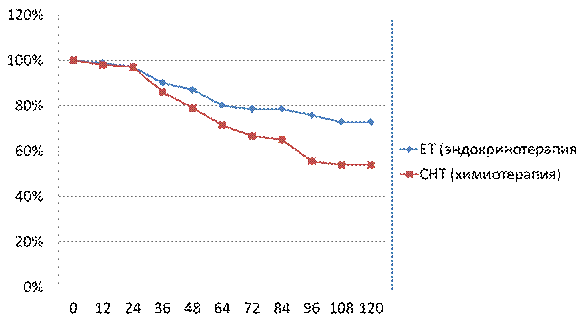
Рис. 15 10 летняя безрецидивная выживаемость (DFS) у пациентов с люминальным А РМЖ, получавших неоадюъвантную эндокринотерапию в сравнении с химиотерапией (p=0,062) [Kaplan-Meyer].
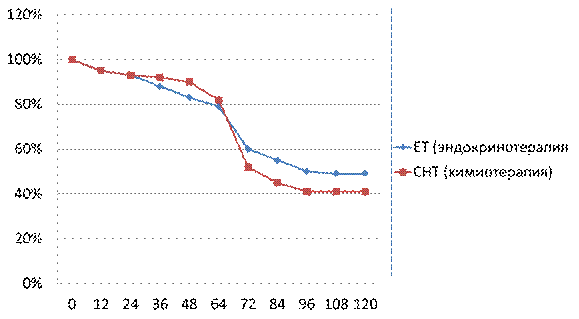
Рис. 16 10 летняя безрецидивная выживаемость (DFS) у пациентов с люминальным B РМЖ, получавших неоадюъвантную эндокринотерапию в сравнении с химиотерапией (p>0,05) [Kaplan-Meyer].
Не выявлено достоверных отличий показателей безрецидивной (DFS) и общей (OS) выживаемости в группе с люминальным В подтипом РМЖ (включая люминальный HER2+ РМЖ) между 51 пациентом, получавшим неоадъювантную эндокринотерапию и 55 женщинами, получавшими химиотерапию (рис. 16). 10-летняя безрецидивная выживаемость (DFS) составили41,0% против 40,0%, общая выживаемость (OS) - 49,9% против 52,7%, соответственно (p> 0,5 ).
Следовательно, неоадъювантная эндокринотерапия представляет собой более эффективное лечение, чем цитостатическая химиотерапия у специально отобранных больных с высокой экспрессией рецепторов стероидных гормонов (люминальный А подтип РМЖ).
Рандоминзированное исследование эффективности неоадъювантной таргетной терапии в комбинации с химиотерапией против одной химиотерапии.
В исследование включено 115 больных с HER2 позитивным заболеванием (в основном T3N0-1 или N2-3, любое T). Пациенты после рандомизации получали неоадъювантную химиотерапию (на основе антрациклинов и таксанов) в комбинации с анти - HER препаратом (трастузумаб) против одной химиотерапии (также на основе антрациклинов и таксанов).
Большинство пациентов с HER2 позитивным заболеванием ответило на неоадъювантную терапию. В группе пациентов, получавших анти - HER2 терапию вместе с химиотерапией наблюдался более частый объективный клинический ответ (CR+PR) в сравнении с группой, получавших одну антрациклин и таксан-содержащую химиотерапию (ORR 88% против 78%, р=0.02). В таргетной группе также чаще достигался полный патоморфологический регресс (pCR) [39% против 20%; p=0.02].
Большинство из включенных в протоколы пациентов (83% в группе анти-HER2 терапией и 78% в группе с одной неоадъювантной химиотерапией) подверглись хирургическому вмешательству (табл. 21).
Прослеживается явная тенденция к более высокой частоте органосохраняющих операций в группе комбинированного применения анти-HER2 терапии и химиотерапии в сравнении с одной химиотерапией (23% против 13% ; р=0.07).
Табл. 21 Тип хирургического вмешательства у пациентов с HER2 позитивным заболеванием, получавших неоадъювантную терапию в комбинации с анти-HER2 терапией в сравнении с одной химиотерапией.
Анти-HER2 терапия +химиотерапия | Одна химиотерапия | |
Число пролеченных больных | n=115 | n=113 |
Подвергшиеся хирургическому вмешательству | 96 (88%) | 88 (78%) |
Органосохраняющие операции | 22 (23%) | 11 (13%) |
Мастэктомия | 74 (77%) | 77 (88%) |
Не подвергшиеся хирургическому вмешательству из-за прогрессирования или отказа от операции. | 19 (17%) | 25 (22%) |
Р=0.07
Значительный интерес представляет анализ ряда факторов до и после неоадъювантной химиотерапии, определяющих возможность выполнения органосохраняющих операций.
Как видно из таблицы 22 невоспалительная форма РМЖ и отсутствие экспрессии рецепторов стероидных гормонов предсказали более частое выполнение органосохраняющих операций в группе получавших анти-HER2 терапию вместе с химиотерапией (26% против 14%, р=0.08 и 21 % против 5%, р=0,016, соответственно).
Табл. 22 Частота органосохраняющих операций у пациентов HER2 позитивным РМЖ в зависимости от некоторых признаков и вида неоадъювантной терапии.
Признаки | Анти-HER2 терапия+ химиотерапия % ОСО | Химиотерапия % ОСО |
Воспалительная форма | 15 | 9 |
Не воспалительная форма | 26* | 14* |
ER+ и/или PR+ | 27 | 24 |
ER- PR- | 21** | 5** |
Размер опухоли 2,1-5 см. | 29 | 18 |
> 5 см | 16 | 10 |
Клинический ответ CR+PR | 25*** | 11*** |
Нет (ответа стабилизация) | 0 | 5 |
*p=0.085 ** p=0.016 *** p=0.022
Анализ значения объективного клинического ответа (CR+PR) показал, что более вероятно выполнение органосохраняющих операций при достижении полного или частичного ответа у пациентов, получавших в месте с неоадъювантной химиотерапией анти-HER2 препараты (28% против 11% ; р=0.022).
Представляет интерес сравнить характер корреляции между патоморфологическим и клиническим ответом (т. е. вычислить т. н. коэффициент корреляции: pCR/cCR, табл. 23).
Сравнение показателей патоморфологического полного ответа с показателями клинического ответа выявило тесную корреляцию между клиническими и патоморфологическими данными. В обеих лечебных группах, пациенты достигшие полного клинического ответа (cCR) имеют большую вероятность достичь и полного патоморфологического регресса опухоли. В целом, пациенты, получавши анти-HER2 терапию плюс химиотерапию и достигшие полного клинического ответа, чаще чем другие (без анти-HER2 терапии) достигают полное совпадение клинического с патоморфологического ответа (67% против 49%, р=0.048).
Табл. 23 Взаимосвязь между клиническим ответом и патоморфологическим полным ответом (pCR) у пациентов, подвергшихся хирургическому лечению (индекс корреляции).
Патоморфологический /клинический ответ | Неоадъювантная химиотарапия + анти-HER2 терапия | Неоадъювантная химиотерапия | ||
n | Индекс корреляции | n | Индекс корреляции | |
pCR/cCR | 43/63 | 0,67 | 23/47 | 0,49 |
pCR/cPR | 5/26 | 0,19 | 2/27 | 0,7 |
pCR/cNR | 0/1 | 0 | 0/6 | 0 |
pCR/cNA | 3/6 | 0,50 | 1/8 | 0,13 |
pCR - полный патоморфологический ответ

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 |



