Тема: Бронхиальная астма.
Цель: изучить этиологию, патогенез, клинические проявления, методы диагностики и лечения бронхиальной астмы.
Бронхиальная астма (БА) – это хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы. Хроническое воспаление вызывает гиперреактивность дыхательных путей, приводящую к повторяющимся эпизодам свистящих хрипов, одышки, чувства стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды связаны с бронхообструкцией, которая является обратимой либо спонтанно, либо на фоне лечения.
БА является полиэтиологическим заболеванием, в развитии которого играют роль как внутренние факторы риска, которые обуславливают предрасположенность человека к заболеванию, так и внешние, которые вызывают развитие БА у предрасположенных людей.
Патогенез инфекционно-аллергической формы бронхиальной астмы преимущественно связан с аллергией клеточного (замедленного) типа, в механизме которой ведущую роль играют процессы раздражения аллергенами эпидермальных и соединительнотканных структур и формирование различных видов воспалений.
Схематично схему патогенеза БА можно представить следующим образом:
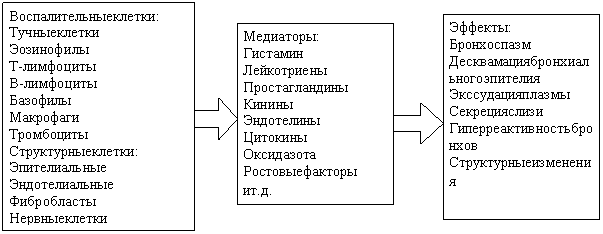
Клиническая картина бронхиальной астмы:
Это весьма вариабельное по проявлениям заболевание. Из-за такой вариабельности из 5 больных БА правильный диагноз ставится только у 1 пациента.
Основные клинические симптомы:
• Эпизодическая одышка, доходящая до удушья
• Свистящие хрипы в грудной клетке, усиливающиеся на выдохе, часто слышимые на расстоянии, купирующиеся ингаляцией бронхолитиков
• Кашель, обычно непродуктивный (непостоянный симптом)
• Выделение стекловидной мокроты
• Чувство сдавления в грудной клетке
Основным проявлением бронхиальной астмы обычно являются приступы удушья или затрудненного дыхания, когда больному труднее сделать выдох, чем вдох. Часто при этом появляется свистящее дыхание, хорошо слышимое на расстоянии.
Характерная поза больного: он сидит, слегка наклонившись вперед и опираясь руками о край кровати; плечевой пояс приподнят. Начало и конец приступа могут быть как внезапными, так и постепенными. При постепенном начале приступа в качестве предвестников этого состояния могут присутствовать многократное чиханье, водянистые выделения из носа, зуд глазных яблок, головная боль, немотивированное снижение настроения.
Легкие формы бронхиальной астмы могут протекать атипично - при маловыраженном дыхательном дискомфорте пациента беспокоит приступообразный навязчивый сухой кашель. Зачастую при этом также присутствует и «свист» в грудной клетке.
Клаccификация бpонxиальной аcтмы по cтепени тяжеcти течения (аcтма вне обоcтpения) заболевания опpеделяет тактику ведения больного.
Cтепень тяжеcти опpеделяетcя по cледующим показателям:
• -количеcтво ночныx cимптомов в неделю;
• -количеcтво дневныx cимптомов в день и в неделю;
• -кpатноcть пpименения (потpебноcть) b2-агониcтов коpоткого дейcтвия;
• -выpаженноcть наpушений физичеcкой активноcти и cна;
• -значение пиковой cкоpоcти выдоxа (ПCВ) и ее пpоцентное cоотношение c должным или наилучшим значением;
• -cуточные колебания ПCВ.
1. Бpонxиальная аcтма интеpмиттиpующего (эпизодичеcкого) течения:
• - cимптомы аcтмы pеже 1 pаза в неделю;
• - обоcтpения не длительные (от неcколькиx чаcов до неcколькиx дней);
• - ночные симптомы не чаще 2 pаз в меcяц;
• - отcутcтвие cимптомов и ноpмальная функция легкиx между обоcтpениями;
• - ПCВ>80% от должного и cуточные колебания ПCВ<20%.
2. Бpонxиальная аcтма легкого пеpcиcтиpующего течения:
• - cимптомы аcтмы более 1 pаза в неделю, но не более 1 pаза в день;
• - обоcтpения заболевания могут наpушать физичеcкую активноcть и сон;
• - ночные cимптомы возникают чаще 2 pаз в меcяц;
• - ПCВ>80% от должного, cуточные колебания ПCВ 20-30%.
3. Бpонxиальная аcтма cpедней тяжеcти:
• - ежедневные cимптомы;
• - обоcтpения наpушают pаботоcпоcобноcть, физичеcкую активноcть и cон;
• - ночные cимптомы возникают чаще 1 pаза в неделю;
• - ежедневный пpием b2-агониcтов коpоткого дейcтвия;
• - ПCВ 60-80% от должного, cуточные колебания ПCВ>30%.
4. Бpонxиальная аcтма тяжелого течения:
• - поcтоянные cимптомы в течение дня;
• - чаcтые обоcтpения;
• - чаcтые ночные cимптомы;
• - физичеcкая активноcть значительно огpаничена;
• - ПCВ<60% от должного, cуточные колебания ПCВ 20-30%.
Диагностика:
При осмотре и физикальном обследовании: Цианоз, прерывистая речь, участие вспомогательной мускулатуры в акте дыхания, тахикардия, аускультативно – сухие свистящие хрипы. При лабораторном обследовании больного выявляется: В крови – эозинофилия; в мокроте - эозинофилия, спирали Куршмана (плотные тяжи мокроты из мелких бронхов, которые образуются при бронхоспазме), кристаллы Шарко - Лейдена (состоят из белков распавшихся эозинофилов, их количество возрастает в несвежей мокроте).
Спирометрия: Снижение ОФВ1 менее 80% к должному, снижение индекса Тиффно (ОФВ1/ФЖЕЛ) менее 80%, при ингалации бронхолитиков прирост этих показателей более 12%.
Пикфлоуметрия: Снижение пиковой скорости выдоха, кроме того, оценка состояния в динамике, суточная вариабельность ПСВ, которая указывает на наличие или отсутствие обратимости бронхообструкции.
Вариабельность рассчитывается по формуле:
ПСВВ–ПСВУ_________
(ПСВВ + ПСВУ) х0,5
Вариабельность более 20% указывает на наличие обратимой бронхообструкции. Рентгенологически выявляется повышение прозрачности легочных полей, низкое стояние диафрагмы и ее малая подвижность. Ребра расположены горизонтально с широкими межреберными промежутками.
Ступенчатый подход к лечению астмы: начинаем со ступени, соответствующей начальной стадии заболевания:
Ступень 1 (интермиттирующая астма): Нерегулярное использование бронходилататоров
Ингаляции b2-агонистов короткого действия “по требованию” (не более 1 раза в неделю).
Ступень 2 (легкая персистирующая астма): Регулярное (ежедневное) применение ингаляционных противовоспалительных препаратов (200-500 мкгГКС). Любой ингаляционный кортикостероид в стандартной дозе (беклометазона дипропионат или будесонид 100-400 мкг 2 раза в день, флютиказона пропионат 50-200 мкг 2 раза в день или флунизолид 250-500 мкг 2 раза в день) + ингаляции b2-агонистов короткого действия или альтернативных препаратов “по требованию”, но не чаще 3-4 раз в день.
Ступень 3 (персистирующая астма средней тяжести): Применение высоких доз ингаляционных кортикостероидов (500-1000 мкг) или стандартных доз ингаляционных кортикостероидов в комбинации с ингаляционными пролонгированными b2-агонистами
Ступень 4 (тяжелая персистирующая астма): Применение высоких доз ингаляционных кортикостероидов (более 1000 мкг) в комбинации с регулярным приемом бронходилататоров + регулярный прием глюкокортикостероидов в таблетках
Неотложная помощь при приступах удушья и астматическом статусе.
Легкий приступ удушья может быть купирован ингаляцией сальбутамола, беротека.
Среднетяжелый приступ удушья купируется в большинстве случаев 0,1 % раствором адреналина, вводимым в дозе 0,5-1 мл подкожно. Действие адреналина наступает через 2-3 мин и продолжается около 1 ч, поэтому некоторым больным необходимо вводить его повторно. Для сохранения бронхоспазмолитического действия одновременно с адреналином целесообразно вводить 10 мл 2,4% раствора эуфиллина внутривенно медленно. При побочных воздействиях эуфиллина (тошноте, рвоте, болях в сердце) одновременно используются растворы: 2% - папаверина - 2 мл, 2% - но-шпы - 2 мл, 1% - дибазола - 4-6 мл.
При ночных приступах удушья и брадикардии можно значительно улучшить состояние больного подкожным введением 1 мл 0,2% раствора платифиллина или 0,5-1 мл 0,1% раствора атропина.
При тяжелом приступе удушья, не поддающемся вышеуказанной терапии и угрожающем перейти в гиперкапническую кому, необходимо вызвать специализированную бригаду скорой медицинской помощи. На догоспитальном этапе больному следует ввести внутривенно адреналин, эуфиллин в обычной дозировке. Наряду с этим внутривенно вводятся глюкокортикоидные гормоны - преднизолон, 30-60 мг, или гидрокортизон, 100-250 мг, на 250-500 мл 5% раствора глюкозы.
Тема: Ревматизм. Ревматические пороки сердца
Цель: изучить этиологию, патогенез, клинические проявления, методы диагностики и лечения ревматизма.
Ревматизм (болезнь Сокольского – Буйо) – системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся в связи с острой инфекцией (b-гемолитическим стрептококком группы А) у предрасположенных лиц, главным образом детей и подростков.
Патоморфология: Одним из основных проявлений болезни является ревмокардит, специфический диагностический признак которого ашофф - талалаевская гранулема.
Другим морфологическим субстратом поражения сердца при ревмокардите является неспецифическая воспалительная реакция, по существу своему аналогичная таковой в серозных оболочках, суставах.
При ревматизме наблюдается также поражение мышечных волокон в виде гипертрофии, атрофии, различных видов дистрофии и некробиотических процессов вплоть до полного лизиса.
Этиология и патогенез.
b-Гемолитические стрептококки группы А – наиболее частая причина поражения верхних дыхательных путей и последующего развития ревматизма. Экзоферменты стрептококка могут непосредственно вызывать тканевые повреждения, например, гиалуродиназа – деполимеризацию гиалуроновой кислоты, стрептокиназа – активацию кининовой системы, принимающей участие в развитии воспаления. Наибольшее подтверждение получила концепция о роли перекрестно реагирующих антигенов - антигенных компонентов стрептококка и тканей организма.
Иммунопатогенетические механизмы ревмокардита в последние годы подтверждены обнаружением у больных циркулирующих иммунных комплексов. При ревматизме обнаружены разноообразные аутоиммунные реакции к таким компонентам соединительной ткани, клапанов сердца, как структурные гликопротеины, протеогликаны, мукопротеины.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 |




