Таким образом, артерии подошвы образуют две дуги, расположенные в двух взаимно-перпендикулярных плоскостях: вертикальной (между латеральной подошвенной артерией и тыльной артерией стопы) и горизонтальной (между латеральной и медиальной подошвенными артериями).
При СДС особое значение имеет выделение задних отделов стопы: пяточной и надпяточной областей. Пяточная область содержит бугор пяточной кости— tuber calcanei, покрытый надкостницей. От его нижней передней поверхности начинается мощная подошвенная связка, являющаяся верхней стенкой подошвенного канала. Более поверхностно от его надкостницы берут начало короткие мышцы подошвы. Ближе всего к коже, от пяточного бугра начинается подошвенный апоневроз. К задней поверхности tuber calcanei прикрепляется ахиллово сухожилие. Пяточный бугор окружен сильно развитой подкожной клетчаткой, пронизанной мощными фиброзными пучками, соединяющими надкостницу и кожу. Эти тяжи разделяют жировую ткань на дольки. В связи с этим гнойно-некротический процесс в подкожной клетчатке пяточной области быстро распространяется вглубь и поражает надкостницу и кость [, 1996].
Кожа здесь чрезвычайно плотна, толщина эпидермиса достигает 1 мм. Надпяточная область, строго говоря, относится не к стопе, а к заднему отделу области голеностопного сустава, содержит в себе ахиллово сухожилие с окружающим его влагалищем, сухожилие подошвенной мышцы и синовиальную сумку. Под ахилловым сухожилием, между его передней поверхностью и глубоким листком собственной фасции голени, покрывающим заднюю поверхность большеберцовой кости, расположен слой жировой клетчатки.
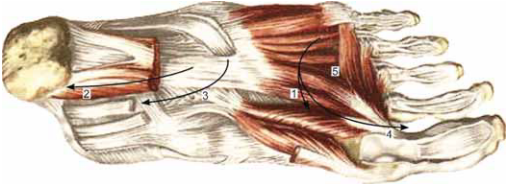
Рис. 5. Распространение гнойных затеков из среднего фасциального ложа подошвы (по Ясенецкому): 1— через первый межплюсневый промежуток по ходу глубокой ветви тыльной артерии стопы; 2— по ходу задней большеберцовой артерии через лодыжечный канал; 3— по сухожилию длинного сгибателя I пальца через лодыжечный канал; 4— к основанию I пальца; 5— вдоль червеобразных мышц
В это пространство гной может попадать при флегмоне пяточной области, из клетчатки, окружающей пяточный бугор. Причина таких флегмон у больных СД— ссадины, мозоли, трещины и язвы в местах повышенного давления при нарушенной статико-динамической функции стопы, связанной с ДОАП и ДН. Подобная локализация гнойно-некротического процесса опасна проникновением гноя в глубокое ложе голени через лодыжечный канал [, 1996].
Среди дистальных отделов стопы выделяют межпальцевые промежутки. При СДС их строение имеет особое значение, т. к. именно здесь расположены начальные отделы собственных пальцевых артерий. С развитием изолированной межпальцевой флегмоны или при распространении гноя в эту область из других отделов стопы кровоснабжение пальца резко нарушается из-за сдавления пораженных артерий гноем, инфильтратом [, , 2010].
На тыльной поверхности пальцев кожа тонка, на подошвенной— плотна, а подкожная клетчатка развита в виде подушек. Дорсальный апоневроз, в который переходят сухожилия разгибателей, прикрепляется латеральными частями к основаниям концевых фаланг, средними— к основаниям средних фаланг. Из-за тонкости кожи и отсутствия подкожной клетчатки на тыле пальцев при осложнении язвы раневой инфекцией легко развивается гнойный артрит, остеомиелит фаланг пальца [, 1996].
Сухожилия длинного сгибателя прикрепляются к основаниям концевых фаланг, сухожилия короткого прободаются сухожилиями длинного и прикрепляются к основаниям средних фаланг. На каждом пальце сухожилия обоих сгибателей заключены в общее синовиальное влагалище. На всех пальцах стопы синовиальные влагалища сухожилий сгибателей оканчиваются слепо, примерно на уровне головок плюсневых костей. Сосуды и нервы проходят на тыльной и подошвенной поверхности пальцев, ближе к их боковой стороне. Подошвенные сосуды развиты значительно сильнее тыльных. Тыльные артерии являются ветвями тыльных плюсневых, за исключением двух артерий, снабжающих обращенные друг к другу поверхности I и II пальцев и возникающих из тыльной артерии стопы. Подошвенные пальцевые артерии возникают из подошвенных плюсневых и у кончиков пальцев образуют сети. Каждый палец имеет 4 нерва на своих боковых поверхностях: 2 тыльных и 2 подошвенных [, , 2010].
Практическое значение в гнойной хирургии стопы имеет сообщение клетчаточных пространств подошвы и тыла друг с другом (рис. 5) и, соответственно, возможные пути распространения гноя. Срединное клетчаточное пространство, в котором находится подошвенная артериальная дуга, вдоль клетчатки, окружающей этот сосуд, а также по сухожилиям сгибателей пальцев сообщается с лодыжечным каналом и с глубоким ложем голени. Сухожилие длинного сгибателя I пальца на своем пути через лодыжечный канал тесно прилежит к задним отделам капсулы голеностопного сустава, которая здесь особенно тонка [Галстян Г. Р., 1999].
Гной, распространяющийся по сухожилию при гнойном тендовагините, может вызвать деструкцию, некроз капсулы сустава и попасть в его полость, вызывая серьезное гнойное осложнение— гнойный артрит голеностопного сустава [, 1996].
Срединное ложе подошвы через комиссуральные отверстия в подошвенном апоневрозе имеет связь с подкожной клетчаткой подошвы, межпальцевыми промежутками, боковыми и тыльными сторонами пальцев; вдоль глубокой подошвенной ветви тыльной артерии стопы и по каналам червеобразных мышц — с подфасциальным пространством тыла стопы, по ходу сухожильного влагалища длинного сгибателя большого пальца — с медиальным ложем подошвы; вдоль сухожилия сгибателя V пальца — с латеральным ложем.
Подфасциальное пространство тыла стопы имеет связь с передним фасциальным ложем голени по ходу сухожилий разгибателей и по их синовиальным влагалищам [, , 2010].
Таким образом можно оценить пути распространения гноя и развитие гнойно-некротических осложнений СДС в виду особенностей анатомического строения нижней конечности.
Сосудистые осложнения сахарного диабета
Для понимания течения поздних сосудистых осложнений важно представлять себе их патогенез. Одним из распространённых заблуждений о патогенезе гнойно-некротических процессов на стопе является миф о том, что «все поражения стоп при сахарном диабете являются следствием ангиопатии» [, , 2010]. Однако уже с 1970-1980-х годов начали накапливаться исследования, говорящие о том, что даже при полностью сохранном кровотоке диабетическая нейропатия (ДН) может быть причиной трофических язв и других некротических поражений стоп [Harrison M. J. et al., 1976; Arenson D. J. et al., 1981].
В связи с этим следует представлять схему патогенетических механизмов поздних осложнений СД в подобном виде:
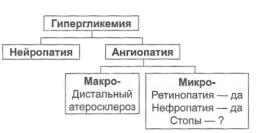
Рис.6. Основные патогенетические механизмы поздних осложнений сахарного диабета [, , 2010].
Соответственно, тремя главными факторами поздних осложнений являются ДН, микро и макроангиопатия.
Поздние осложнения, развитие которых обусловливает качество и длительность жизни больных СД, делят на 3 большие группы [, , 2011]:
- Микрососудистые осложнения:
- диабетическая ретинопатия; диабетическая нефропатия.
- ИБС; Ишемическая болезнь мозга; Хронические облитерирующие заболевания периферических артерий.
- периферическая (симметричная, ассиметричная); автономная (кардиоваскулярная, гастроинтестинальная, урогенитальная и др.).
Применительно к данному исследованию также важно осветить основные сведения о каждом патогенетическом механизме поздних сосудистых осложнений сахарного диабета более детально.
1.2.1 Диабетическая макроангиопатия
Диабетическая макроангиопатия морфологически является атеросклерозом сосудов, однако, имеет ряд особенностей: более дистальное поражение (чаще подколенная артерия и артерии голени), двусторонняя и множественная локализация стенозов, развитие процесса в более молодом возрасте, сопоставимая по частоте заболеваемость мужчин и женщин и некоторые другие [, , 2010].
Диабетическая макроангиопатия (также, как и периферический атеросклероз) может вызывать некротические изменения конечности и без воздействия каких-либо дополнительных триггер-факторов, исключительно за счёт резкого снижения поступления в ткани кислорода и питательных веществ, хотя у некоторых больных, такие факторы, как, например, нарушение целостности кожных покровов, могут сыграть роль пускового механизма при развитии гнойно-некротических осложнений СД. Это обусловлено тем, что для жизнедеятельности мягких тканей нижней конечности хватает более низкого парциального давления кислорода, чем для активных процессов воспаления и репарации [, 2004].
Естественным физиологическим ответом на подобное повреждение тканей организма является повышение кровотока в повреждённой области, чего по факту не происходит у больных сахарным диабетом. Для них характерно наличие открытого артерио-венозного шунта, обкрадывающего периферический кровоток. Это было описано ещё Boulton A в 1981 году.
О полиморфности процесса говорит и то, что наблюдается также поражение мышечных муфт прекаппиляров, являющееся проявлением диабетической нейропатии [Brower AC, Allman RM., 1981].
1.2.2. Диабетическая микроангиопатия
Также, было обнаружено утолщение базальной мембраны мелких сосудов как проявление микроангиопатии. Она характеризуется утолщением базальной мембраны, пролиферацией эндотелия и отложением избыточного количества РАS-положительных веществ, а также нарушением лейкоцитарной воспалительной реакции в поражённой области. [, 1998, 2000; Nilesh N., Balar E., 2011].
Многочисленные морфологические исследования выявили изменения базальной мембраны и других компонентов сосудистой стенки
у больных диабетом [ и др., 1986; и др., 1987; и др., 1993;], а также у лиц без диабета, хотя и реже [Thomas М. et al., 1993].

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 |



