Механизмы антигипертензивного действия тиазидных диуретиков до конца не выяснены. Предполагается существование двух различных антигипертензивного механизмов действия:
1) антигипертензивное действие, прямо или косвенно связанное с истощением запасов натрия (хлорида);
2) антигипертензивное действие, связанное с прямыми или косвенными сосудистыми эффектами диуретиков, независимыми от натрийуреза.
Индапамид в отличие от других тиазидных и тиазидоподобных диуретиков, несомненно, обладает прямым сосудорасширяющим действием. При назначении препарата в субдиуретических дозах ОПСС снижается на 10-18%. Предполагают следующие механизмы вазодилатирующего действия индапамида: 1) блокада кальциевых каналов; 2) стимуляция синтеза простагландина I2 (простациклина), простагландина Е2, обладающих вазодилатирующими свойствами и 3) агонизм в отношении калиевых каналов.
Нет убедительных доказательств, что тиазидные и тиазидоподобные диуретики (за исключением индапамида) обладают прямым вазодилатирующим действием (M. Epstein, 1994).
Побочные эффекты и противопоказания к применению тиазидных диуретиков. Наиболее частые побочные эффекты тиазидных диуретиков метаболические (биохимические): гипокалиемия, гипомагниемия и гиперурикемия. Чрезмерной потерей ионов калия и магния при лечении высокими дозами тиазидных диуретиков объясняются их другие известные побочные эффекты – возникновение желудочковых аритмий и нарушение углеводного обмена.
Таблица 8. Терапевтические дозы и побочные эффекты диуретиков, применяемых для длительной терапии ГБ
Препарат | Средние дозы (мг/сут) | Характерные побочные эффекты |
Тиазидные и тиазидоподобные диуретики | ||
Гидрохлортиазид | 12,5-50 | Гипокалиемия, гипомагнезиемия, гиперурикемия, гипергликемия, нарушение толерантности к глюкозе, гипертриглицеридемия, гиперхолестеринемия, гипонатриемия, импотенция, гипохлоремический алкалоз (индапамид не нарушает чувствительности тканей к действию инсулина и оказывает минимальное влияние на липидный состав крови) |
Индапамид | 1,25-2,5 | |
Индапамид-ретард | 1,5 | |
Клопамид | 10-20 | |
Ксипамид | 10-20 | |
Петлевые диуретики | ||
Буметанид | 0,4-5 | Гипотония, гипокалиемия, гипомагнезиемия, гиперурикемия, гипонатриемия, нарушение толерантности к глюкозе, гипохлоремический алкалоз, гиперкальциурия, потеря слуха (этакриновая кислота обладает наибольшей ототоксичностью) |
Фуросемид | 20-200 | |
Торасемид | 2,5-20 | |
Этакриновая кислота | 25-100 | |
Калийсберегающие диуретики | ||
Амилорид (мидамор) | 5-10 | Гиперкалиемия, гипонатриемия, гиперхлоремический ацидоз |
Спиронолактон | 25-100 | То же + гинекомастия и импотенция у мужчин, гирсутизм и дисменорея у женщин |
Триамтерен | 50-100 | То же + повреждение почек и кожные высыпания |
Правильный режим дозирования диуретиков в значительной степени уменьшил число состояний и заболеваний, при которых они противопоказаны. В частности, в национальных (США) рекомендациях по лечению АГ отмечается, что диуретики могут оказать неблагоприятные эффекты только при подагре, а в качестве возможного противопоказания к их применению – сексуально активные мужчины и наличие дислипидемии. Типичные побочные эффекты диуретиков следующие: головная боль, утомляемость, слабость, головокружение, тошнота, гипокалиемия, гипонатриемия, депрессия, снижение либидо. В литературе, чаще всего в качестве нежелательного эффекта, указывается неблагоприятное метаболическое действие. Изменение взглядов на природу АГ как на заболевание, характеризующееся комплексом гемодинамических и метаболических расстройств, повысило требования к метаболическим эффектам гипотензивных препаратов. Метаболическую нейтральность наряду с органопротективными свойствами отчетливо проявляет индапамид.
Описано повышение резистентности к инсулину и уровня общего холестерина при применении тиазидных диуретиков в высоких дозах. Однако эти нарушения исчезают у большинства пациентов в течение первого года, а при терапии малыми дозами гипотиазида (12,5 мг/сут) или индапамида 2,5 мг/сут практически отсутствуют. Более того, именно в отношении диуретиков установлено, что они не повышают, а отчетливо уменьшают число сердечно-сосудистых осложнений. В долговременных крупномасштабных наблюдениях, таких как SHEP и HDFP, с применением диуретиков у пациентов с гиперлипидемией отмечено такое же благоприятное влияние на показатели сердечно-сосудистой заболеваемости и летальности, как и у лиц с нормальным липидным спектром. По данным этих исследований, следует отметить, что у больных сахарным диабетом в большей степени произошло снижение сердечно-сосудистой заболеваемости и летальности по сравнению с группой без диабета. Данные о повышении риска развития сахарного диабета на фоне применения диуретиков, так же как и β-адреноблокаторов, получены в ретроспективных исследованиях.
Гипокалиемия у лиц, леченных тиазидными и тиазидоподобными диуретиками, чаще протекает бессимптомно, в ряде случаев отмечаются вялость, утомляемость, запоры, судороги. При отсутствии предшествующего повреждения миокарда, нарушения его деятельности, в случае гипокалиемии – редки, но при наличии ишемии миокарда, его гипертрофии или недостаточности даже умеренная гипокалиемия может оказаться аритмогенной. В ходе лечения тиазидными диуретиками при риске гипокалиемии следует контролировать уровень магния крови, так как при его снижении увеличивается чувствительность к гипокалиемии. Проблема гипокалиемии реально значима для пациентов с сахарным диабетом. Между уровнем инсулина и калием существует четкая связь: гиперкалиемия стимулирует секрецию инсулина, гипокалиемия ингибирует ее.
К числу общих мер, позволяющих уменьшить гипокалиемию и другие электролитные нарушения, индуцированные диуретиками, относятся следующие: использование минимальных доз диуретиков; уменьшение потребления натрия до 2,5 мг/сут; увеличение потребления калия; более широкое использование диуретиков в комбинированном режиме. Эффективная комбинация препаратов подразумевает использование препаратов из различных классов с разным механизмом действия в целях получения аддитивного гипотензивного эффекта и уменьшения нежелательных явлений.
Комбинация диуретиков с β-адреноблокаторами характеризуется доказанной эффективностью в отношении снижения АД, низкой стоимостью, устранением активации РААС диуретиками и задержки натрия β-адреноблокаторами. Но такая комбинация не может быть признана оптимальной с точки зрения возможного влияния на метаболические процессы.
Идеальной комбинацией, воздействующей на два краеугольных камня патофизиологии АГ, является комбинация диуретиков с ингибиторами АПФ. Цепь событий такова: уменьшение объема — активация РААС (возможная причина ускользания гипотензивного эффекта при монотерапии диуретиками). Ингибиторы АПФ более эффективно, чем β-адреноблокаторы, нейтрализуют этот механизм обратной связи. Калийсберегающие диуретики следует применять осторожно из-за опасности гиперкалиемии.
Открытая, но скорее теоретическая проблема – сочетание диуретиков с антагонистами кальция, так как гипотензивное действие последних реализуется не в малой степени благодаря их натрийуретическому эффекту.
Надежды с решением проблемы лучшей переносимости диуретиков связаны с новой лекарственной формой индапамида замедленного действия, которая из-за равномерного постепенного высвобождения активного вещества улучшает характеристики водно-электролитного баланса. Эта форма позволила снизить эффективную дозу препарата до минимального уровня – 1,5 мг.
Необходимо упомянуть о наиболее распространенных ошибках, которые могут привести и приводят к недооценке клинической ценности диуретиков: преждевременная смена тактики терапии; назначение диуретиков после или вместе с антагонистами кальция; назначение двух диуретиков с одинаковым механизмом действия; назначение тиазидных или калийсберегающих диуретиков при сниженной функции почек; назначение тиазидов при низком сердечном выбросе; сопутствующая терапия ацетилсалициловой кислотой, стероидными гормонами, антиаритмиками 1- и 3-го классов, теофиллином или β2-адреномиметиками. Нестероидные противовоспалительные препараты уменьшают эффективность тиазидных и петлевых диуретиков, поскольку усиливают реабсорбцию натрия в восходящем участке петли Генле. Они также могут спровоцировать гиперкалиемию, уменьшая секрецию ренина и альдостерона. Последнее обстоятельство особенно важно при комбинированном использовании с калийсберегающими диуретиками.
Противопоказаниями для длительного применения тиазидных и тиазидоподобных диуретиков у больных ГБ являются гипокалиемия, подагра, бессимптомная гиперурикемия, декомпенсированный цирроз печени, непереносимость сульфаниламидных производных (диуретиков, сахароснижающих и антибактериальных препаратов). В высоких дозах тиазидные диуретики противопоказаны при сахарном диабете, в особенности I типа. С большой осторожностью следует назначать диуретики больным с желудочковыми аритмиями или получающим сердечные гликозиды или соли лития.
Тактика применения диуретиков при ГБ. Тиазидные и тиазидоподобные диуретики в низких дозах являются эффективными и безопасными антигипертензивными средствами. Они намного дешевле всех других антигипертензивных препаратов. Тем не менее тиазидные диуретики не следует использовать для начальной терапии во всех случаях ГБ. Как отмечалось, в качестве монотерапии тиазидные и тиазидоподобные диуретики (за исключением индапамида) недостаточно эффективны или недостаточно безопасны у мужчин моложе 60 лет, больных сахарным диабетом или хронической почечной недостаточностью.
Тиазидные и тиазидоподобные диуретики показаны для начальной терапии мягкой и умеренной форм ГБ в первую очередь у пожилых мужчин и женщин. До назначения диуретиков необходимо определить содержание калия, мочевой кислоты, глюкозы и креатинина в крови. При обнаружении гипокалиемии, гиперурикемии, гипергликемии и азотемии использовать тиазидные диуретики не следует.
Начинать терапию диуретиками рекомендуется с низких доз препаратов. Начальная доза гидрохлортиазида и хлорталидона составляет 12,5-25 мг, индапамида – 1,25-2,5 мг, ксипамида – 10 мг. При отсутствии достаточного антигипертензивного эффекта после 2-4 нед терапии начальные дозы диуретиков увеличивают. Не следует без необходимости использовать высокие дозы тиазидных и тиазидоподобных диуретиков – более 50 мг гидрохлортиазида и хлорталидона, более 2,5 мг индапамида и более 20 мг ксипамида в сутки. Хотя с повышением дозы диуретика его антигипертензивное действие обычно увеличивается, но в значительно большей степени возрастает риск развития побочных эффектов.
Для длительной терапии вместо высоких доз диуретиков лучше использовать низкие дозы препаратов в комбинации с другими антигипертензивными препаратами. При недостаточной эффективности низких доз тиазидных и тиазидоподобных диуретиков рекомендуется добавить антигипертензивные препараты, которые тормозят активность ренин-ангиотензиновой системы (например, β-адреноблокатор, ингибитор АПФ или блокатор АТ1-ангиотензиновых рецепторов). Не следует забывать о существовании комбинированных препаратов, содержащих диуретик и β-адреноблокатор, диуретик и ингибитор АПФ или диуретик и блокатор АТ1-ангиотензиновых рецепторов.
При лечении диуретиками рекомендуется ограничить потребление натрия с пищей до 2-2,5 г (88-132 ммоль) в сутки и увеличить потребление овощей и фруктов, богатых калием. Если потребление калия с пищей не предотвращает развития гипокалиемии, при лечении тиазидными диуретиками добавляют препараты калия хлорида. Для длительной терапии удобно использовать комбинированные препараты, содержащие гидрохлортиазид и калийсберегающий диуретик.
Тиазидные и тиазидоподобные диуретики усиливают антигипертензивное действие других вазоактивных препаратов. Поэтому они часто назначаются в тех случаях, когда другие, более популярные антигипертензивные препараты не снижают АД до желаемого уровня.
Таким образом, в настоящее время тиазидные (и тиазидоподобные) диуретики считаются эффективными, безопасными и наиболее дешевыми антигипертензивными препаратами, которые могут использоваться как в качестве монотерапии, так и в комбинации с другими препаратами.
Результаты клинического применения. Диуретики, как подчеркнуто в новых методических рекомендациях ВОЗ/МОАГ (2008), являются одним из наиболее ценных классов антигипертензивных средств. В недавно проведенном исследовании TOMHS представители всех классов антигипертензивных средств (ацебутолол, доксазозин, амлодипин и эналаприл) показали практически одинаковый по выраженности гипотензивный эффект независимо от особенностей фармакологического действия. На фоне применения диуретиков АД снижается постепенно (за исключением фуросемида в неотложных ситуациях), полный эффект развивается через 2–4 нед регулярного приема и в большинстве случаев однократное использование, независимо от еды, обеспечивает длительный антигипертензивный эффект. Препараты этой группы могут назначаться широкому кругу больных с АГ, однако они наиболее эффективны в пожилом возрасте, особенно при изолированном повышении систолического АД и наличии сердечной недостаточности
Клинические преимущества. Безусловными достоинствами диуретиков являются длительный опыт их применения и доказанное, по результатам многочисленных исследований, снижение сердечно-сосудистых осложнений и улучшение прогноза у больных АГ, леченных этими препаратами. Они входят в качестве практически обязательного компонента в комбинированную терапию АГ. Внедрение в клиническую практику низких доз диуретиков значительно улучшило переносимость этого класса.
В последние годы стали накапливаться данные об органопротективных эффектах диуретиков, среди которых наибольшее внимание привлекает значительное уменьшение гипертрофии левого желудочка на фоне гипотиазида и индапамида (TOMHS, LIVE). Эти обстоятельства наряду с низкой стоимостью диуретиков сохраняют за ними первые позиции при выборе антигипертензивного препарата.
Перспективы применения. Целесообразность применения диуретиков для длительного лечения всех типов и стадий АГ несомненна. Современные международные рекомендации делают акцент на индивидуальный выбор препаратов. С этой точки зрения применение диуретиков предпочтительно у пожилых пациентов, при изолированной систолической АГ, сердечной недостаточности, ожирении, высоком потреблении соли и необходимости более дешевой терапии. Большинство гипотензивных препаратов вызывает задержку жидкости, поэтому диуретики усиливают их эффект, в связи с чем широко следует использовать диуретики на второй ступени, когда монотерапия первым препаратом оказывается недостаточно эффективной.
Блокаторы адренергических систем.
Для снижения АД могут применяться средства, блокирующие адренергическую иннервацию на разных уровнях:
1) Препараты, действующие внутри нейрона (резерпин, гуанетидин) – не используются в настоящее время для лечения артериальной гипертонии.
2) Препараты, действующие на рецепторы.
3)Преимущественно центральные α-адренергические рецепторы - агонисты в вазомоторном центре.
4) Агонисты имидазолиновых рецепторов.
5) Преимущественно периферические антагонисты
α-адренорецепторов:
• пре - и постсинаптических,
• постсинаптических.
6)Антагонисты β-адренорецепторов.
Общеизвестно, что гиперактивность СНС является одним из главных механизмов повышения АД и прогностически неблагоприятным признаком у больных ГБ. Примерно у 30% больных ГБ обнаруживается гиперактивность СНС, которая проявляется не только повышением АД, но и тахикардией, увеличением сердечного выброса, почечной вазоконстрикцией, задержкой жидкости, а также инсулинорезистентностью.

Попытки ослабить сердечно-сосудистые эффекты гиперактивации СНС у больных ГБ предпринимались давно. Достаточно вспомнить о широком использовании снотворных препаратов и алкалоидов раувольфии при лечении ГБ. В начале 60-х годов появились лекарственные средства, которые снижали АД, оказывая избирательное действие на вазомоторные центры продолговатого мозга. Первыми симпатолитическими препаратами центрального действия были a-метилдопа (метилдопа) и клонидин. Позднее, в 70-е годы, были созданы гуанабенз и гуанфацин, а в 80-е годы – моксонидин и рилменидин.
Исследования показали, что места приложения эффектов симпатолитиков центрального действия в продолговатом мозге различны. В то время как a - метилдопа, клонидин, гуанабенз и гуанфацин снижают повышенную активность СНС, стимулируя α2-адренорецепторы, моксонидин и рилменидин действуют преимущественно как агонисты I1 - имидазолиновых рецепторов.
Таким образом, антигипертензивные препараты центрального действия можно разделить на две основные группы: 1) агонисты α2-адренорецепторов (a-метилдопа, клонидин, гуанабенз, гуанфацин и др.) и 2) агонисты I1-имидазолиновых рецепторов (моксонидин, рилменидин и др.).
Классификация:
- первое поколение – агонисты α2-адренорецепторов (метилдопа), второе поколение - агонисты α2-адренорецепторов и I1-имидазолиновых рецепторов (клонидин), третье поколение - агонисты I1-имидазолиновых рецепторов (моксонидин и релменидин).
Препараты 1 и 2 поколения обладают сродством к двум типам рецепторов - центральным α-адренорецепторам и имидазолиновым рецепторам. Предполагается, что их гипотензивный эффект в большей степени связан со стимуляцией имидазолиновых рецепторов, в то время как основные побочные эффекты (седация и сухость во рту) опосредуются кортикальными α1-и периферическими α2-адренорецепторами.
В настоящее время метилдопа остается препаратом первого ряда для лечения АГ у беременных женщин, поскольку его безопасность для эмбриона и плода доказана многолетними наблюдениями за детьми, матери которых получали препарат во время беременности. Клонидин также безопасен во время беременности, однако он хуже переносится, чем метилдопа. Клонидин может применяться для купирования гипертонического криза 2 типа.
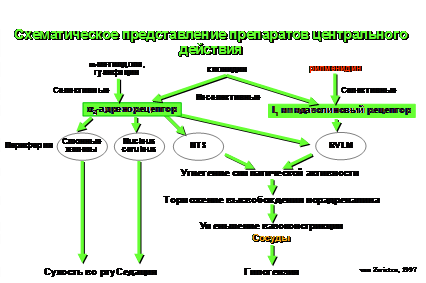
Механизмы действия центральных агонистов
α2-адренорецепторов
Метилдофа (через образование активного α-метилнорадреналина) и клонидин действуют как агонисты α2-адренорецепторов в вентролатеральной зоне продолговатого мозга и ингибируют поток симпатических импульсов из ЦНС, тем самым, приводя к снижению периферического сопротивления сосудов и сердечного выброса. Почечный кровоток сохраняется или даже увеличивается, экскреция натрия и воды уменьшается. Содержание ренина в крови обычно падает, однако снижение АД не зависит от исходного уровня ренина.
Побочные эффекты центральных агонистов
α2-адренорецепторов
- развитие аутоиммунных реакций (миокардит, гемолитическая анемия, гепатит); сонливость; сухость во рту; ортостатическая гипотензия; галакторея; импотенция; синдром отмены при внезапном прекращении лечения клонидином (повышение АД, тахикардия, потливость, беспокойство).
Таблица 9. Сравнение антигипертензивных препаратов центрального действия первого и второго поколений на примере клонидина, моксонидина и рилменидина
Показатель | Клонидин | Моксонидин |
Селективность в отношении I1-имидазолиновых рецепторов | 0 | +++ |
Антигипертензивная эффективность | +++ | +++ |
Длительное действие | 0 | +++ |
Рикошетная гипертензия | +++ | 0 |
Брадикардия | +++ | 0 |
Сердечный выброс | - - | 0 |
Седативный эффект | +++ | + |
Умственная деятельность | - - | |
Сухость во рту | +++ | + |
Импотенция | ++ | 0 |
Почечная экскреция натрия и воды | - - | + |
Секреция инсулина | - - | ++ |
Чувствительность к инсулину | - | +++ |
Липолиз | - | ++ |
Дыхательные рефлексы | - | 0 |
Примечание. 0 – отсутствие существенного эффекта; +, ++, +++ – наличие эффектов различной степени выраженности; |
Таким образом, сравнение основных и дополнительных эффектов агонистов α2 -адренорецепторов и агонистов I1 - имидазолиновых рецепторов обнаруживает несомненные преимущества моксонидина и рилменидина перед клонидином и других агонистов α2 -адренорецепторов при длительной терапии ГБ.
В настоящее время агонисты α2-адренергических рецепторов представлены такими антигипертензивными препаратами, как α-метилдопа, клонидин, гуанабенз и гуанфацин.
В основе антигипертензивного действия α - метилдопа, клонидина, гуанабенза и гуанфацина лежит их агонизм в отношении α2 -адренергических рецепторов, расположенных на нейронах ядер одиночного тракта продолговатого мозга. Наиболее селективными агонистами α2 -адренорецепторов являются гуанабенз и гуанфацин. Клонидин в 3-10 раз менее селективен в отношении α2 -адренорецепторов, чем гуанабенз и гуанфацин, однако его антигипертензивное действие более выражено. Это объясняют тем, что клонидин одновременно стимулирует как α2-адренергические, так и I1- имидазолиновые рецепторы. Иными словами, в отличие от высокоселективных агонистов α2 -адренергических рецепторов гуанабенза и гуанфацина клонидин является двойным (смешанным) агонистом.
В отличие от клонидина, гуанабенза и гуанфацина, которые непосредственно стимулируют α2-адренорецепторов, α-метилдопа оказывает антигипертензивный эффект, действуя преимущественно как непрямой агонист центральных α2 -адренергических рецепторов.
Опыт применения агонистов α2-адренорецепторов при лечении артериальной гипертензии. В течение нескольких десятилетий различные агонисты α2-адренорецепторов с успехом использовались для лечения ГБ и других форм вторичных артериальных гипертензий. В многочисленных исследованиях устанавлена достаточно высокая антигипертензивная эффективность α-метилдопа, клонидина, гуанабенза и гуанфацина. При длительном назначении агонисты α2-адренорецепторов и в особенности α-метилдопа вызывают обратное развитие гипертрофии левого желудочка и снижают риск развития сердечно-сосудистых осложнений у больных ГБ.
Тем не менее в последние годы агонисты α2 -адренорецепторов крайне редко используются для длительной терапии ГБ. Это объясняется тем, что переносимость агонистов α2-адренорецепторов празозин значительно хуже, чем у тиазидных диуретиков, β-адреноблокаторов, антагонистов кальция, ингибиторов АПФ и селективных α2 -адреноблокаторов.
В настоящее время a-метилдопа остается препаратом первого ряда для лечения артериальной гипертензии у беременных женщин, поскольку его безопасность для эмбриона и плода доказана многолетними наблюдениями за детьми, матери которых получали препарат во время беременности. Клонидин также безопасен во время беременности, однако он хуже переносится, чем α-метилдопа.
Почему огромная популярность клонидина сменилась практически его забвением?
Несмотря на мощное гипотензивное действие, классические препараты центрального типа действия, широко применявшиеся в 70-80 годы, сейчас вытеснены представителями новых классов антигипертензивных препаратов, обладающими лучшим спектром переносимости.
Назначение клонидина в качестве препарата для постоянного приема не может быть одобрено, за исключением редких ситуаций резистентной АГ и поливалентной непереносимости других антигипертензивных препаратов. Среди причин следует назвать значительные колебания АД, сопровождающие как момент начала терапии, так и отмену препарата, небольшую продолжительность действия, эффект привыкания, многочисленные субъективные побочные эффекты. В начале терапии возможно повышение АД из-за стимуляции периферических α1-рецепторов, при парентеральном введении препарата может развиться тяжелая гипотония с проявлениями гипоперфузии головного мозга. При длительном применении выраженность антигипертензивного эффекта уменьшается, нередко он вообще исчезает. При пропуске или отмене препарата (особенно высоких доз) может развиться тяжелый синдром отмены – ГК с симптомокомплексом гиперсимпатикотонии. Ситуация усугубляется тем, что самостоятельное купирование этого состояния больным нередко приводит к бесконтрольной эскалации дозы препарата. Однако по мере увеличения дозы начинает доминировать периферический вазоконстрикторский эффект с повышением АД. Терапия синдрома отмены клонидина требует возобновления приема препарата, с последующей перспективой отмены после периода плавного уменьшения дозы и подбора антигипертензивной терапии, основанной на препаратах других классов. При этом неприемлемо назначение β-блокаторов, поскольку приводит к усилению воздействия катехоламинов на неблокированные α-рецепторы сосудов и парадоксальному усугублению гипертонии. Описан также антагонизм с БКК нифедипином.
Среди многочисленных побочных эффектов клонидина – сухость во рту, запоры, усталость, сонливость, депрессия импотенция.
Таким образом применение препарата для базового лечения АГ нецелесообразно, что не уменьшает его ценности для купирования ГК.
Многочисленные попытки улучшить переносимость агонистов центральных α2-рецепторов путем создания новых лекарственных форм оказались безуспешными. Другое направление было связано с созданием субстанций, влияющих на иные центральные рецепторы. В качестве мишеней воздействия были изучены ГАМК, субстанция Р, холинергические рецепторы. Однако нашли ограниченное клиническое применение (урапидил) лишь препараты, воздействующие на серотонинергические 5НТ1А-рецепторы. При этом и они являются блокаторами периферических α2-рецепторов.
В каких клинических ситуациях возможно применение симпатолитиков?
Клонидин по-прежнему остается одним из основных препаратов для купирования ГК. Кроме того, представители симпатолитиков являются нередко эффективными препаратами резерва для лечения пациентов с резистентной АГ, а также при непереносимости антигипертензивных средств других классов.
Учитывая положительное влияние препаратов класса симпатолитиков – агонистов имидазолиновых рецепторов на метаболический профиль, назначение этих препаратов может быть рекомендовано у пациентов с нарушением толерантности к глюкозе, инсулинорезистентностью и СД типа 2.
Симпатолитики центрального и периферического действия не относят к основным классам антигипертензивных лекарственных средств, поскольку для представителей данного класса не было проведено крупномасштабных контролируемых исследований, которые смогли бы подтвердить их эффективность в снижении смертности при АГ и безопасности, сравнимую с эталонными классами. Тем не менее, в рекомендациях ВНОК содержатся указания на возможность применения симпатолитиков в составе комбинированной терапии, а агонисты имидазолиновых рецепторов были отнесены к числу основных классов антигипертензивных средств экспериментами ВНОК. В качестве показаний рекомендованы: метаболический синдром и АГ у пациентов с СД типа 2.
Почему препараты центрального типа действия и симпатолитики были впоследствии потеснены другими классами антигипертензивных препаратов?
Длительный клинический опыт применения препаратов центрального типа действия «старой» генерации (резерпина, метилдофы, клонидина) показал, что при их использовании возникают многочисленные побочные эффекты (головная боль, головокружение, тошнота, сонливость, седация, депрессия, кошмарные сновидения, синдром отмены). В итоге сложилось ошибочное мнение о том, что все они являются неизбежным следствием воздействия препарата на центральные и периферические нейрорегуляторные механизмы. Возврат интереса к этому классу препаратов связан не только с пересмотром роли нервной системы, но и с появлением новой генерации препаратов центрального типа действия с хорошим спектром переносимости – агонистов I1 имидазолиновых рецепторов (моксонидин, рилменидин).
Агонисты I1-имидазолиновых рецепторов.
Таблица 10. Локализация и последствия активации центральных α- адренорецепторов и I1-имидазолиновых рецепторов
Локализация | α- адренорецепторы | I1-имидазолиновых рецепторов |
Продолговатый мозг | Снижение тонуса СНС, повышение тонуса блуждающего нерва, седативный эффект, сонливость | Снижение тонуса СНС, повышение тонуса блуждающего нерва. |
Гипоталамус | Увеличение секреции гормона роста | Регуляция уровня глюкозы? |
Спинной мозг | Снижение тонуса СНС | |
Корковое вещество и другие участки головного мозга | Функция неизвестна | |
Пресинаптическая мембрана адренергических нервов | Уменьшениевысвобождения норадреналина | |
Пресинаптическая мембрана холинергических нервов | Увеличение высвобождения ацетилхолина | |
Пресинаптическая мембрана гладко мышечных клеток артерий и вен | Вазоконстрикция | |
Слюнные железы | Уменьшение саливации | |
Почки | Уменьшение секреции ренина, увеличение реабсорбции натрия и воды в проксимальных канальцах | Уменьшение секреции ренина, увеличение реабсорбции натрия и воды в проксимальных канальцах |
Надпочечники | Уменьшение высвобождения катехоламинов из хромафильных клеток | |
Тромбоциты | Усиление агрегации | |
Поджелудочная железа | Торможение секреции инсулина | Увеличение секреции инсулина в ответ на стимуляцию глюкозой |
Жировая ткань (адипоциты) | Торможение липолиза | |
Каротидный клубочек | Торможение баро - и хемо рефлекторной функции (реакция на снижение АД и гипоксию) | Торможение баро - и хемо рефлекторной функции (реакция на снижение АД и гипоксию) |
В настоящее время в клинической практике используется всего два селективных агониста I1 - имидазолиновых рецепторов - моксонидин и рилменидин.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 |



