Цукровий діабет викликає дуже велику кількість ускладнень під час вагітності та пологів, є основною причиною перинатальної (під час пологів) смертності плода.
Це такі ускладнення, як:
- Передчасне переривання вагітності;
- Ранні та пізні гестози;
- Багатоводдя;
- Фето-плацентарна недостатність;
- Аномалії розвитку плода (до 10% всіх аномалій);
- Велика вага плода;
- Первинна та вторинна слабкість пологової діяльності;
- Хронічна гіпоксія плода (дуже часто вроджений діабет у дитини);
- Клінічно вузький таз;
- Запальні захворювання сечовивідних та статевих шляхів;
- Кровотечі в третьому та ранньому післяпологовому періоді.
Протипоказанням для виношування вагітності є інсулінозалежний діабет, якщо ж така жінка бажає вагітність виношувати, вона спостерігається в спеціалізованому стаціонарі, розродження бажане в 36-37 тижнів природними пологовими шляхами.
ВАГІТНІСТЬ І ГІНЕКОЛОГІЧНІ ЗАХВОРЮВАННЯ.
Хронічні неспецифічні запальні захворювання, які інфікують пологові шляхи (метрит, ендоцервіцит, кольпіт) часто приводять до переривання вагітності в ранні терміни, можуть бути причиною хоріонамніоніту та внутрішньоутробного інфікування плода.
Якщо вагітність супроводжується пухлинами матки (фіброміоми) то можливі такі ускладнення:
- Невиношування вагітності;
- Неправильні положення плода;
- Передлежання плаценти;
- Слабкість пологової діяльності;
- Передчасне відшарування плаценти;
- Кровотечі в третьому та ранньому післяпологовому періоді.
При фіброміомах матки великих розмірів розродження проводиться шляхом кесарського розтину з можливою над піхвовою ампутацією матки.
ВАГІТНІСТЬ ТА ІНФЕКЦІЙНІ ХВОРОБИ.
Всі гострі інфекційні хвороби, що супроводжують вагітність, можуть викликати переривання її, особливо в першому триместрі. Вірусні інфекції (грип, ОРВІ), токсоплазмоз, краснуха можуть бути небезпечними під час ембріогенезу плода, бо викликають грубі аномалії розвитку плода, не сумісні з його життєздатністю.
В другій половині вагітності часто розвиваються хоріонамніоніту, внутрішньоутробне інфікування плода, фето-плацентарна недостатність, хронічна гіпоксія та гіпотрофія плода.
Пологи на тлі гострого інфекційного процесу майже завжди ускладнюються кровотечею.
ВАГІТНІСТЬ І СНІД
СНІД – одна з найважливіших і найтрагічніших проблем, що виникли в кінці 20 сторіччя. Багато мільйонів людей інфіковані вірусом імунодефіциту людини (ВІЛ), тобто збудником цієї хвороби. Інкубаційний період триває від 5 до 15 років. На Україні зараз склалась така ситуація, яка розглядається як епідемія СНІДу. Кількість хворих на СНІД становить близько 10 тисяч чоловік. Але, на жаль, точні цифри числа хворих і інфікованих невідомі (затруднена діагностика всіх ВІЛ-інфікованих хворих через неможливість реєстрації всіх наркоманів, гомосексуалістів та іншого населення групи ризику).
СНІД є абсолютним протипоказанням для виношування вагітності і пологів, але ВІЛ-інфіковані жінки виношують вагітність і народжують дітей; кількість таких жінок весь час зростає.
Етапи перебігу ВІЛ-інфекції у вагітних (за наказом МОЗ № 000 від 15.12.2003 року «Про затвердження протоколів з акушерської та гінекологічної допомоги)
1. Інфікування ВІЛ-інфекцією.
2. Первинна ВІЛ-інфекція.
3. Сероконверсія.
4. Латентний період.
5. Ранній СНІД.
6. СНІД.
Шляхи передачі ВІЛ від матері до дитини (за наказом МОЗ № 000 від 15.12.2003 року «Про затвердження протоколів з акушерської та гінекологічної допомоги»)?
- Транс плацентарний (через плаценту);
- Гематогенний (через кров);
- Висхідний (через оболонки та навколоплідні води);
- Ятрогенний (при діагностичних маніпуляціях та процедурах);
- При грудному вигодовуванні (через материнське молоко).
Методи профілактики передачі ВІЛ від матері до дитини(за наказом МОЗ № 000 від 15.12.2003 року «Про затвердження протоколів з акушерської та гінекологічної допомоги»)
- Абсолютна поінформованість вагітної про можливість ВІЛ-інфікування дитини;
- Медикаментозна профілактика під час вагітності (ретровір з 28 тижнів вагітності до пологів 1 таблетка 2 рази на день);
- Перебування під час вагітності і розродження в спеціалізованих відділеннях або окремих палатах;
- Розродження шляхом планового кесарського розтину;
- Заборона ВІЛ-інфікованій жінці годувати дитину груддю, медикаментозне припинення лактації.
ІЗОАНТИГЕННА НЕСУМІСНІСТЬ КРОВІ МАТЕРІ ТА ДИТИНИ
(за наказом МОЗ України № 000 від 31.12.2004 р. «Про затвердження протоколів акушерської та гінекологічної допомоги)
Ізоімунізація – це одна з клінічних форм імунної патології вагітності, що виникає за умов несумісності організму вагітної і внутрішньоутробного плода та приводить до тяжких порушень стану плода і новонародженого. Найчастіше зустрічається ізоімунізація по резус-фактору та по АВ0 системі.
До факторів ризику можливої ізоімунізації відносяться:
- Мимовільні викидні в анамнезі;
- Переливання крові в анамнезі;
- Позаматкова вагітність в анамнезі.
Плодове яйце завжди є своєрідним «стороннім» тілом для організму вагітної, яке може бути ним відторгнуте. Але цього не трапляється, тому що в процесі розвитку вагітності включаються певні механізми, що гальмують або зовсім перешкоджають відторгненню плодового яйця:
- Імунологічна толерантність (терпимість) материнського організму до плода, набута ще в процесі внутрішньоутробного розвитку самої жінки;
- Матково-плацентарний бар’єр, що обмежує проникнення антигенів плода у кров матері;
- Вплив білків плода і плаценти на організм матері (зниження активності імунної системи матері).
Резус-фактор – це той білок в крові плода, який може незважаючи на всі перелічені бар’єри активно проникати в кров жінки і викликати конфліктну реакцію між організмом матері та плода. У 10% жінок (Rh-) відбувається імунізація кров’ю плода (Rh+) під час першої вагітності. При послідуючих вагітностях цей відсоток значно зростає.
Механізм розвитку імуноконфлікту
1. Кров плода, в якій є білок резус-фактор, потрапляє в кров матері, де його немає, і де він буде виконувати роль алергена (антиген).
2. У відповідь на це організм матері, для того, щоб боротися з антигеном, починає виробляти антитіла.
3. Антитіла через матково-плацентарні судини потрапляють у кров плода, вступають в реакцію з його еритроцитами та руйнують їх (викликають гемоліз).
4. При розпаді еритроцитів вивільняється білірубін, який є дуже токсичним для плода. Токсична дія білірубіну на плід проявляється в:
- Анемії (малок рів’ї) – еритроцити гинуть і руйнуються;
- Жовтяниці – білірубін накопичується в шкірі, слизових оболонках та ядрах клітин мозку;
- Енцефалопатії – токсична дія білірубіну на мозок плода.
Все це в сукупності викликає тяжкий стан плода – гемолітичну хворобу, або навіть його внутрішньоутробну смерть.
Антенатальна (до народження дитини) діагностика гемолітичної хвороби
- Ретельне збирання анамнезу (можливі аборти, мимовільні викидні, позаматкова вагітність);
- Визначення титру антитіл в крові вагітної (титр може бути 1:2, 1:4 і т. д. Високий титр 1:64 є прямим протипоказанням для виношування вагітності);
- УЗД (обстеження проводять в 20-22, 24-26, 30-32, 34-36 тижнів вагітності. На гемолітичну хворобу вкажуть: потовщення плаценти, збільшення печінку плода, подвійний контур голівки та тулуба плода);
- Амніоскопія та амніоцентез (дослідження навколоплідних вод, оцінка їх кольору, наявність в них антитіл та білірубіну).
Особливості ведення вагітної з ризиком виникнення імуноконфлікту вагітних (за наказом МОЗ № 000 від 31.12.2004 року «Про затвердження протоколів з акушерської та гінекологічної допомоги)?
- Визначення антитіл в крові 1 раз на місяць;
- УЗД-контроль стану плода 1 раз на місяць;
- Введення антирезус імуноглобуліну внутрішньом’язово до 13 тижнів - 75мг одноразово; після 13 тижнів – 300 мг одноразово, якщо не було введено раніше.
Профілактика гемолітичної хвороби по системі АВ0 під час вагітності не проводиться. Неспецифічна медикаментозна профілактика та лікування резус-конфліктної вагітної не проводиться.
БАГАТОПЛІДНА ВАГІТНІСТЬ
Багатоплідна вагітність – це така вагітність, при якій в організмі жінки розвивається більше 1 плода, яка завершується народженням 2-х і більше дітей. Частота багатоплідної вагітності – від 1 до 2,5% від усіх вагітностей (найчастіше бувають двійні – 98%).
Механізми виникнення багатоплідної вагітності
1. Розвиток 2-х або більше ембріонів з одної заплідненої яйцеклітини, якщо вона має 2 або більше ядра. Кожне ядро з’єднується з ядерною речовиною одного сперматозоїда, утворює один зародковий зачаток.
2. В процесі дріблення єдиний ембріональний зачаток (1 сперматозоїд – 1 ядро) ділиться на дві частини, з кожної в подальшому розвиватиметься плід.
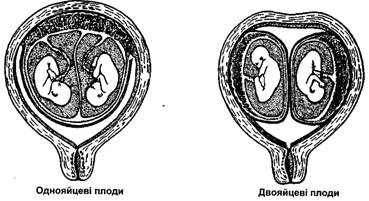
3. В обох цих випадках мова йтиме про однояйцеві плоди.
4. Одномоментне запліднення 2-х або більше яйцеклітин, які дозріли в різних фолікулах (або навіть в різних яєчниках) різними сперматозоїдами.
5. Одномоментне запліднення 2-х яйцеклітин, які дозріли в одному фолікулі, різними сперматозоїдами.
В цих випадках мова йде про двояйцеві плоди.
Однояйцеві плоди обов’язково будуть однопалими, у них буде однакова група крові, вони дуже схожі між собою. У одно яйцевих плодів може бути як одна, так і дві плаценти, спільні або окремі оболонки.
Двояйцеві плоди можуть бути одно - або різнополими; у них можуть бути різні групи крові; вони не обов’язково схожі між собою. У двояйцевих плодів обов’язково буде дві плаценти і окремі плодові міхури.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 |



