Под местной анестезией выполнено вскрытие гнойника, получено до 4,0 мл густого зловонного гнойного отделяемого. После обработки полости вскрытого абсцесса раствором антисептика и анемизации слизистой оболочки передних отделов полости носа, в глубине раны визуализированы личинки мух светло - серого цвета, размерами до 15 мм, активно двигающиеся (опарыши). В общей сложности, из полости абсцесса извлечено 15 личинок. После удаления опарышей и туалета левого носового хода, в нем обнаружено инороднее тело каменистой плотности, полностью обтурирующее левый носовой ход – ринолит (рис.3.) Образование интраназально фрагментировано и удалено. Мкропрепарат: ринолит размером до 5,0 х 5,2 х 2,6 см, в центре которого определяется косточка от вишни.
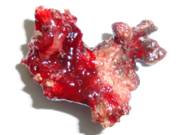
Рисунок 3. Ринолит
На месте удаленного ринолита сформирована дилятационная полость (рис.4), обработанная антисептиком. Дыхание через нос восстановлено. Выставлен диагноз: Ринолит полости носа слева. Назальный миаз.
Рисунок 4. Дилятационная полость в носу после удаления ринолита
После проведения противовоспалительного лечения (на 7 сутки), больной в удовлетворительном состоянии выписан под амбулаторное наблюдение.
Из данного клинического случая можно предположить патогенез заболевания. Вероятнее всего, больному несколько лет назад в полость носа слева попало инороднее тело (косточка от вишни), которое не было удалено. В течение нескольких лет в его наличие в полости носа катализировало формирование ринолита, который сдавливал окружающие ткани по мере своего роста. В результате компрессии нарушилась аэрация как полости носа, так и околоносовых пазух с этой стороны, а окружающие ткани подверглись деструкции. Возникший в результате некротизации тканей зловонный запах послужил «сигналом» для мух, привлеченных благоприятными условий для откладывания личинок. Во время крепкого сна под открытом небом мухи или овцевые оводы отложили в полости носа свои личинки, продолжившие там свою жизнедеятельность.
Данный клинический случай интересен тем, что, несмотря на наличие современных способов лечения и диагностики, в отдаленных сельских районах выявляются подобные случаи, характеризующиеся запущенным поражением мягких тканей полости носа личинками насекомых, с высоким риском осложнений. Кроме того, интересен тот факт, что на фоне вторично возникшего абсцедирования, клиническая картина миаза может быть замаскирована симптомами банального гнойного воспаления. Проблема остается актуальной как для жителей отдаленных регионов, работников сельскохозяйственных угодий, так и для туристов, отправляющихся в страны тропического и субтропического климатических поясов. От медицинских работников требуется настороженность в отношении развития энтомозов в весенне-летний период.
Список использованной литературы:
1. , , Мельникова миазов у человека. Варианты клинического течения // Медицинская паразитология и паразитарные болезни - 1998; N 4.:С.32-34
2. Chung P. R., Jung Y., Kim K. S., Cho S. K., Jeong S., Ree H. I.. A human case of internal myiasis in Korea // Korean J Parasitol. - 1996; 34:151–154.
3. Ciftçioğlu N., Altintaş K., Haberal M. A case of human orotracheal myiasis caused by Wohlfahrtia magnifica // Parasitol Res. - 1997; 83(1):34-6.
4. Jae-Soo Kim, Pil-Won Seo, Jong-Wan Kim. A Nasal Myiasis in a 76-Year-Old Female in Korea // Korean J Parasitol – 2009; Dec; 47(4): 405–407.
5. Kuruvilla G., Albert R. R.A., Job A., Ranjith V. T., Selvakumar P. Pneumocephalus: a rare complication of nasal myiasis // Am J Otolaryngol.- 2006; 27: 133–135.
6. Pandey A., Madan M., Astnana A. K., Das A., Kumar S., Jain K. External ophthalmomyiasis caused by Oestrus ovis: a rare case report from India // Korean J Parasitol. - 2009; 47: 57–59.
©, 2016
1, 2, 3, 4,
5, 6
СЕЗОННОСТЬ РАСПРОСТРАНЕНИЯ МАЛЯРИИ
В АСТРАХАНСКОЙ ОБЛАСТИ
Ассистент кафедры инфекционных болезней и эпидемиологии ГБОУ ВПО Астраханский ГМУ Минздрава России1-2
Старший научный сотрудник НИИКИП ГБОУ ВПО
Астраханский ГМУ Минздрава России3
Аспирант кафедры инфекционных болезней и эпидемиологии ГБОУ ВПО Астраханский ГМУ Минздрава России4
Врач-трансфузиолог ГБУЗ АО «АМОКБ», г. Астрахань5
Студентка 4 курса лечебного факультета ГБОУ ВПО
Астраханский ГМУ Минздрава России6
Малярия - самая древняя и, пожалуй, самая губительная протозойная, паразитарная инфекция в мире. Академик АНСССР АМНСССР и ВСХА считал, что по заболеваемости паразитарными болезнями можно судить об уровне культуры и здоровья нации [15]. Снижение социально-экономических показателей жизни общества привело к тому, что страны СНГ уже пережили возврат эпидемии малярии в конце XX, начале XXI века. Высокий уровень заболеваемости инфекционными и паразитарными болезнями должен способствовать сохранению врачебной настороженностью по отношению к возможному развитию новых эпидемий [15]. Диапазон паразитарных заболеваний достаточно широк, а патология, вызываемая возбудителями паразитарных болезней, нередко приводит к потере трудоспособности и даже летальному исходу [16].
Напряженная эпидемическая обстановка по природно-очаговым, трансмиссивным инфекциям и паразитозам складывается в регионах с подходящими климатическими условиями, обилием переносчиков, наличием возможностей завоза возбудителей инфекционных и паразитарных болезней из эндемичных территорий ближнего и дальнего зарубежья, отсутствием специфического, напряженного иммунитета населения [2, 4, 5, 9, 14, 16].
Астраханская область по природно-географическим, климатическим, эпидемическим характеристикам является регионом, в котором имеются все условия для увеличения биотопов, способствующих выплоду переносчиков трансмиссивных инфекций. В регионе постоянно регистрируются случаи заболеваний Астраханской риккетсиозной лихорадкой, лихорадкой Западного Нила, Крымской геморрагической лихорадкой, Тягиня, Инко, Синдбис, Батаи, дирофиляриоза. В последнее время появились случаи завозной малярии. Кроме того имеется неблагоприятная обстановка и по ряду других инфекционных заболеваний [1, 3]. Все это диктует необходимость проведения дифференциальной диагностики, тщательного сбора эпиданамнеза и проведения эффективного этиотропного лечения и профилактики [2, 6, 7, 8, 9, 12, 13, 17, 18]. При осуществлении фармакотерапии малярии, особенно в педиатрической практике, необходимо уделять внимание возможностям наличия фармакорезистентных форм заболевания, требующих разработки стратегии персонализированного лечения, с учетом активности биотрансформирующих систем [10, 11].
Оптимальной температурой, при которой происходит цикл развития малярийного паразита при трехдневной малярии, является +16ºС, а при тропической +18ºС.
Все вышеизложенное позволило сформулировать цели и задачи настоящего исследования.
Цель исследования. Рассмотреть распространение малярии в Астраханской области в разное время года.
Материалы и методы. Нами были проанализированы эпидемиологические карты больных малярией, зарегистрированных в Астраханской области с 2000 по 2008 гг.
Результаты исследования. В наших наблюдениях малярия регистрировалась чаще всего в весенне-осенний период, когда среднесуточная температура достигала более +18ºС.
Наиболее часто заболевание регистрировалось в жаркое время года (июнь – август). Так, максимальное число больных малярией отмечалось в июле – 19 случаев (21,6%) и августе – 18 случаев (20,5%). Немного реже регистрировалась малярия в июне – 13 случаев (14,8%), апреле – 11 случаев (12,5%) и в мае – 10 случаев (11,4%). В остальные теплые месяцы года (март и сентябрь) – 6 и 7 случаев, что составило 6,8% и 7,9% соответственно. В единичных случаях малярия регистрировалась в октябре – 2 случая (2,3%) и по 1 случаю (по 1,1%) было зарегистрировано в январе и декабре.
В 2000 г. первый случай обращения человека за медицинской помощью был отмечен в апреле, а наибольшее число случаев малярии отмечалось в мае, июне и августе. Последний случай малярии в 2000 г. был зарегистрирован в октябре. В то же самое время, в 2001 г. первый случай заражения пришелся на март, а последний – на октябрь. Наибольшее число случаев малярией было зарегистрировано с июня по сентябрь – 25 случаев (71,4% от всех случаев малярии, зарегистрированных в 2001 г.), а также в апреле – 5 случаев (14,3%). В 2002 г. первый случай малярии был отмечен в январе, последний – в ноябре. Максимальное число случаев было зарегистрировано в июле – августе – 7 случаев (63,6% от всех случаев малярии, зарегистрированных в 2002 г.). Единичные случаи заражения малярией были зарегистрированы в январе, марте, апреле и ноябре.
Начиная с 2002 года число случаев малярии в Астраханской области начало снижаться. В 2003 г. было зарегистрировано всего 8 случаев, что составило 9,1% от числа всех зарегистрированных в регионе случаев малярии. Первый случай малярии, зарегистрированный у человека был зафиксирован в марте, последний – в июле. В этом же месяце было зарегистрировано большее число случаев малярии – 5 случаев (62,5% от всех случаев малярии, зарегистрированных в 2003 г.).
В 2004 г. было зарегистрировано 7 случаев малярии, в т. ч. первый случай заболевания – в марте, последний – в сентябре. Максимальное число больных было отмечено в мае – 3 случая (42,9% от всех случаев малярии, зарегистрированных в 2004 г.).
К 2005 г. малярия продолжала снижаться и составила 6 случаев (6,8%). Первый случай заболевания в этом году был отмечен в апреле, последний – в августе. Так же, как и в 2004 г. максимальное число больных составило 3 человека (50%), но в отличие от предыдущего года было зафиксировано не в мае, а в июле.
В 2006 и 2007 гг. малярия в Астраханской области не регистрировалась, а в 2008 г. после периода длительной инкубации был зарегистрирован 1 случай трехдневной малярии у ребенка из Азербайджана.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 |




