В широком смысле среду лечебного учреждения можно представлять как систему, включающую все медицинское сообщество, систему здравоохранения и медицинского образования страны. В более узком смысле, имеются в виду конкретные условия определенного лечебно-профилактического учреждения, локальная среда, по (2001). В такой локальной среде лечебного учреждения выделяются микросреды (например, различные отделения, функционирующие в больнице).
1.1.3. Структура среды лечебного учреждения
Экопсихологический подход к изучению среды лечебного учреждения опирается на общепринятое представление о ее структуре, включающей пространственно-предметный, технологический (деятельностный) и коммуникативный компоненты (). Представленная структурная модель позволяет описать содержательные характеристики каждого из компонентов.
Пространственно-предметный компонент включает пространственные условия, архитектурные особенности (обстановка в больничных палатах, процедурных и смотровых кабинетах, ординаторских, столовых, вестибюлях, на сестринском посту, в регистратуре и т. д.), предметные средства среды лечебного учреждения (медицинское оборудование и инструментарий, медицинская форма одежды, лекарственные препараты и т. д.), а также биологические, физико-химические, гигиенические условия (опасность воздействия токсических веществ, шума, загрязнения атмосферного воздуха).
Технологический (деятельностный) компонент – это совокупность видов деятельностей (действий), которые характеризуют данную среду лечебного учреждения. Его содержание определяется должностной инструкцией медицинского работника. Так, например, к технологическому компоненту среды лечебного учреждения относится оказание врачом медицинской помощи (согласно своей специальности) с использованием соответствующих методов диагностики, лечения и реабилитации; выбор тактики ведения больного; осуществление ежедневного осмотра больного в стационаре; руководство нижестоящим персоналом; оформление медицинской документации; контроль правильности проведения процедур, эксплуатации оборудования. В отношении медицинской сестры, к технологическому компоненту среды лечебного учреждения относятся такие обязанности, как: уход за больным, доврачебная медицинская помощь, проведение различных медицинских манипуляций, выполнение врачебных назначений и т. д.
Коммуникативный компонент: коммуникативное взаимодействие в среде лечебного учреждения осуществляется в нескольких направлениях. В рамках лечебно-диагностического процесса медицинский работник устанавливает взаимодействие со всеми субъектами среды лечебного учреждения. Коммуникативный компонент представлен сложной многоуровневой системой взаимодействий, включающей как горизонтальные типы связей, так и вертикальные.
Взаимодействия в среде лечебного учреждения осуществляются на уровне диады («медицинский работник – медицинский работник», «медицинский работник – пациент», «медицинский работник – родственник пациента»), бригады специалистов (общий обход, консилиум, операционная бригада), отделения больницы или подразделения лечебного учреждения (совещание, «планерка»), учреждения в целом.
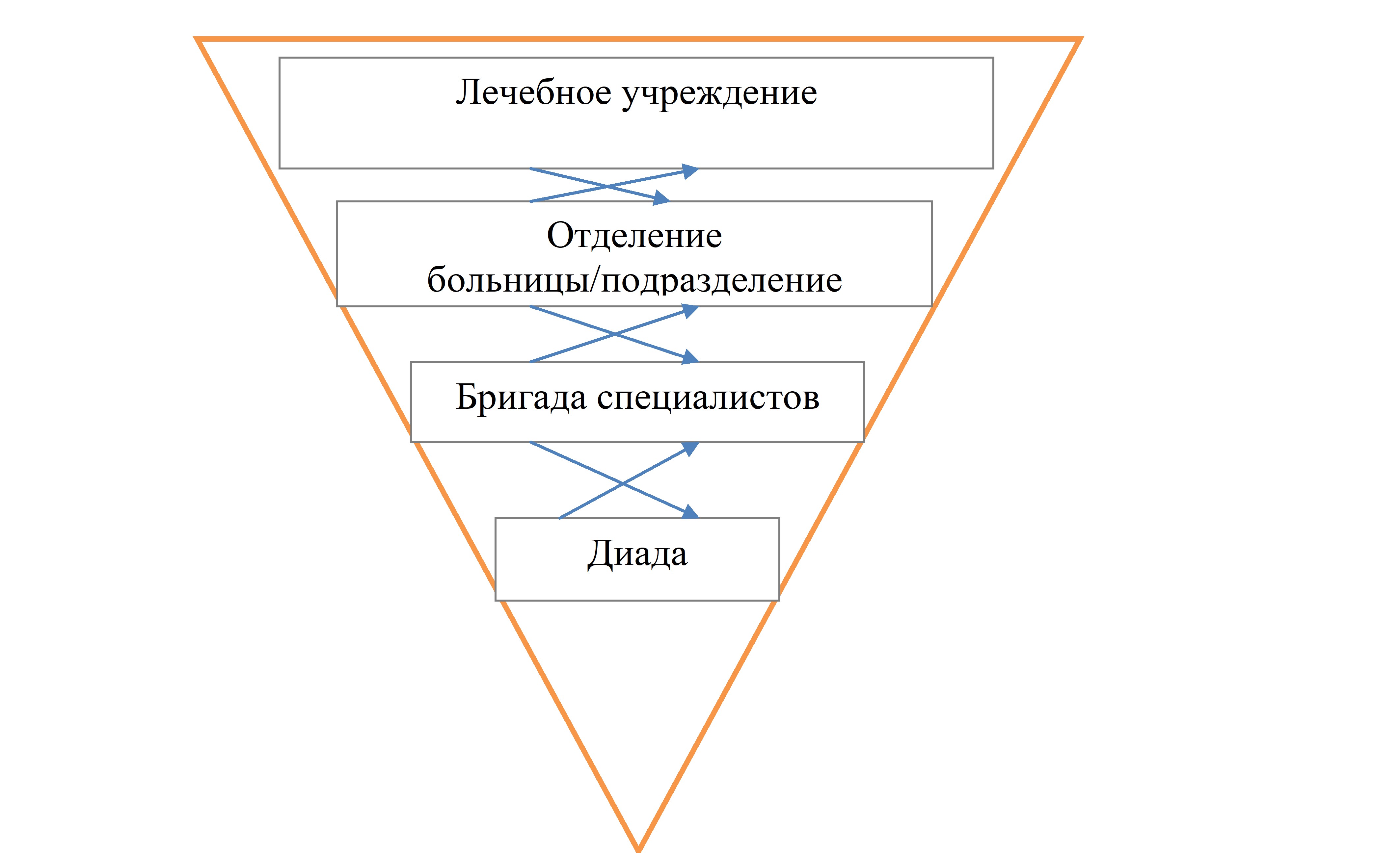
Рисунок 1. Иерархия взаимодействий в среде лечебного учреждения
Возможны следующие форматы взаимодействий:
- «медицинский работник – медицинский работник». Данный формат конкретизируется в таких вариантах, как: «врач – врач», «врач – медицинская сестра», «медицинская сестра – медицинская сестра» (в данном случае описываются наиболее типичные варианты взаимодействия, регулярно встречающиеся в профессиональной жизни медиков). Примерами такого взаимодействия может служить то, как медицинская сестра после ночного дежурства сообщает врачу информацию о состоянии здоровья пациентов, или обсуждение тактики лечения больного на консилиуме врачей; «медицинский работник – пациент». Например, такое взаимодействие устанавливается в ходе сбора анамнеза или проведения осмотра врачом, а также в ситуации, когда врач информирует пациента о тактике лечения и дает рекомендации; «медицинский работник – родственник пациента». В некоторых случаях, когда речь идет о больных в тяжелом состоянии или детях, медики вступают во взаимодействие с их представителями.
Коммуникативные взаимодействия медицинского работника не ограничиваются пределами того отделения или учреждения, в котором он работает. Поскольку среда лечебного учреждения конкретного лечебного учреждения включена в экзосистему (по У. Бронфенбреннеру, 1976), которую можно назвать медицинской средой города, области, региона, и системы здравоохранения страны вообще, то медицинский работник может устанавливать взаимодействие со всеми субъектами в рамках этого пространства: в мезосистеме это главный врач, заведующий отделением, старшая медсестра, младший медицинский персонал, в экзосистеме – представители медицинского научного сообщества, представители высших и средних учебных заведений медицинского профиля, члены профсоюза медицинских работников, органы управления здравоохранением и т. д.
Важность изучения включенности медицинского работника в среду лечебного учреждения и взаимодействия с ней обусловлена тем, что в этом взаимодействии происходит его личностное и профессиональное развитие. Однако особенности среды лечебного учреждения не всегда способствуют данному развитию. Несоответствие требований среды и индивидуальных психологических ресурсов человека делает среду неэкологичной, что может вызывать внутренние конфликты, а, следовательно, личностную и профессиональную стагнацию.
1.1.4. Параметры экологичности среды лечебного учреждения
В ходе своей профессиональной деятельности медицинский работник взаимодействует с конкретными составляющими среды лечебного учреждения. Отношение к этим составляющим может быть различным, и оно отражается в экологическом сознании как феномене, опосредующем взаимодействие индивида со средой.
В случае если среда лечебного учреждения воспринимается враждебной, в когнитивном компоненте сознания медицинского работника представлены экологические угрозы. Исследования экологического сознания (, и др., 2013) показали, что личностная значимость экологической угрозы для человека во многом определяется тем, насколько далека проблема от него самого и среды его существования. Для медицинского работника угрожающим природным фактором, постоянно присутствующим в близкой ему среде (среде лечебного учреждения), является болезнь. Это значит, что в экологическом сознании медицинских работников существуют представления об угрозе, которую может представлять болезнь, как фактор среды, для здоровья и жизни человека.
Каждая болезнь имеет свои специфические особенности, которые влияют на различные сферы жизнедеятельности человека. Психологическое отношение к болезни определяется вероятностью летального исхода, инвалидизации, необходимостью радикального лечения, социальной значимостью болезни, традиционным отношением к ней в обществе, болевой характеристикой болезни и т. д. (, 2008). В зависимости от этого формируется отношение к болезни у пациента и отношение к своей профессиональной деятельности у медицинских работников, что не может не влиять на среду лечебного учреждения. Можно заметить, что в отделениях больниц различного профиля обстановка очень отличается. Это обусловлено характером протекания болезни. Ярким примером могут служить отделения онкологического профиля, в которых, по отзывам посетителей «гнетущая атмосфера». Даже само попадание туда, вне зависимости от собственного диагноза, может вызывать у человека тревогу, страх. Или отделение реанимации, сотрудники которого регулярно сталкиваются со смертью. Такие отделения называют «тяжелыми». Врач или медицинская сестра встречается с этой экологической угрозой во время диагностического и лечебного процесса, согласно должностной инструкции, т. е. в рамках технологического (деятельностного) компонента среды лечебного учреждения.
В коммуникативном компоненте среды также может быть источник угрозы для ее субъектов. Речь идет о взаимодействии медицинского работника с негативно настроенными пациентами или их родственниками.
Пространственно-предметный компонент среды лечебного учреждения также может включать экологические угрозы. Существует целый ряд негативных факторов риска в работе медиков, в частности, медицинских сестер: перемещение тяжестей, загрязнение воздуха, воздействие шума, удаление отходов, воздействие токсических веществ, отсутствие комнат психологической разгрузки в лечебном учреждении и др. (, , 2016).
В медицинской литературе встречается термин «безопасная больничная среда», в полной мере обеспечивающая и пациенту, и медицинскому работнику условия комфорта и безопасности, которые позволяют им удовлетворять все жизненно важные потребности. Важность создания безопасной среды лечебного учреждения как условие профессионального развития медицинских работников, порождает необходимость учета всех факторов среды, негативно воздействующих на медперсонал, а также учета взаимодействия всех компонентов среды, имеющих отношение к лечебному процессу.
Медицинский работник как субъект среды лечебного учреждения также воздействует на нее. Воздействие реализуется в процессе диагностики и лечения пациентов. Если болезнь рассматривается в качестве негативного фактора среды, то медицинский работник, оказывая помощь пациенту в борьбе с болезнью, воздействует на среду положительно. Кроме того, воздействие медицинского работника на среду лечебного учреждения реализуется через коммуникативное взаимодействие с другими субъектами данной среды.
Систематизация различных подходов к исследованию среды лечебного учреждения позволяет говорить о том, что параметры данной среды (пространственно-предметные, технологические и коммуникативные) могут как способствовать, так и препятствовать профессиональному и личностному развитию ее субъектов, отвечая или не отвечая на их потребности. Особенности среды лечебного учреждения отражаются в экологическом сознании медицинского работника, которое в данном случае целесообразно описать исходя из структуры сознания, представленной в экопсихологическом подходе к развитию психики (, 2014). Подробно этот вопрос будет рассмотрен в Главе 2 диссертации.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 |



